血清维生素D水平与女童中枢性性早熟的相关性分析
2024-03-04娄永峥徐亚男张萍萍潘婕文干冬梅孙淑妮
娄永峥 徐亚男 张萍萍 潘婕文 干冬梅 孙淑妮

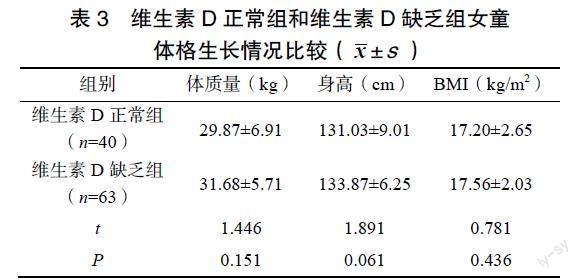

[摘要] 目的 探討血清维生素D水平与女童中枢性性早熟(central precocious puberty,CPP)的相关性。方法 收集宁波市妇女儿童医院就诊的103名CPP女童(病例组)和行健康体检的53名健康女童(对照组)作为研究对象。运用化学发光法检测两组女童血清中25-羟维生素D3[25(OH)D3]水平,病例组女童测量体质量、身高。采用放射免疫法测定血清卵泡刺激素(follicle-stimulating hormone,FSH)及峰值、黄体生成素(luteinizing hormone,LH)及峰值、雌二醇(estradiol,E2)、催乳素(prolactin,PRL)、人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)水平和甲状腺功能,计算LH峰值/FSH峰值。完善子宫附件B超检查,计算子宫容积和双侧卵巢体积。依据血清25(OH)D3检测结果将病例组女童分为维生素D正常组和维生素D缺乏组,比较两组女童的激素水平、子宫及卵巢发育的差异。结果 病例组女童的血清25(OH)D3水平低于对照组,维生素D缺乏率高于对照组,差异均有统计学意义(P<0.05)。维生素D缺乏组女童出现乳房结节年龄小于维生素D正常组(P<0.05);维生素D正常组与维生素D缺乏组女童的体质量、身高、体质量指数(body mass index,BMI)、子宫容积和左卵巢体积比较,差异无统计学意义(P>0.05);维生素D缺乏组女童的右卵巢体积显著大于维生素D正常组(P<0.05);维生素D正常组与维生素D缺乏组女童的血清FSH、LH、PRL、HCG水平及FSH峰值、甲状腺功能比较,差异无统计学意义(P>0.05);维生素D缺乏组女童的E2水平、LH峰值、LH峰值/FSH峰值显著高于维生素D正常组(P<0.05)。25(OH)D3与LH峰/FSH峰呈负相关(r=−0.197,P<0.05),与甲状腺功能、FSH、LH、PRL、E2、HCG、FSH峰值和LH峰值相关性均不显著(P>0.05)。结论 维生素D缺乏与女童CPP的发生相关;维生素D缺乏可能导致性早熟发病年龄提前;维生素D缺乏可能影响下丘脑-垂体-性腺轴功能,女童生殖激素指标可相应改变,卵巢体积随之增大。
[关键词] 中枢性性早熟;女童;维生素D
[中图分类号] R725 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2024.03.005
Correlation analysis between serum vitamin D level and central precocious puberty in girls
LOU Yongzheng1, XU Yanan2, ZHANG Pingping3, PAN Jiewen4, GAN Dongmei5, SUN Shuni6
1.NICU, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China; 2.Scientific Research Department, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China; 3.Pediatric Endocrinology Department, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China; 4.Central Laboratory of Birth Defects Prevention and Control, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China; 5.Emergency Department, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China; 6.Pediatric Cardiology Department, Ningbo Women and Children’s Hospital, Ningbo 315012, Zhejiang, China
[Abstract] Objective To investigate the correlation between serum vitamin D level and central precocious puberty (CPP) in girls. Methods A total of 103 girls (case group) with central precocious puberty from Ningbo Woman and Children’s Hospital and 53 healthy girls (control group) from health check-ups in Ningbo Women and Children’s Hospital were collected as subjects. The serum levels of 25-hydroxyvitamin D3 [25(OH)D3] in the two groups were detected by chemiluminescence method. The weight and height of girls in the case group were measured. The serum levels of follicle-stimulating hormone (FSH) and its peak value, luteinizing hormone (LH) and its peak value, estradiol (E2), prolactin (PRL), human chorionic gonadotropin (HCG) and thyroid function were measured by radioimmunoassay. The peak value of LH/FSH was calculated. B ultrasound examination of uterine adnexa was completed to calculate uterine volume and bilateral ovarian volume. According to the results of serum 25-(OH)D3, girls in the case group were divided into normal vitamin D group and vitamin D deficiency group, and the differences of hormone levels, uterine and ovarian development between the two groups were compared. Results The serum level of 25-(OH)D3 in case group was lower than that in control group, and the vitamin D deficiency rate in case group was higher than that in control group, with statistical significance (P<0.05). The age of breast nodules in vitamin D deficiency group was lower than that in vitamin D normal group (P<0.05). There were no significant differences in body weight, height, body mass index (BMI), uterine volume and left ovarian volume between vitamin D normal group and vitamin D deficiency group (P>0.05), and the right ovarian volume in vitamin D deficiency group was significantly higher than that in vitamin D normal group (P<0.05). There were no significant differences in serum levels of FSH, LH, PRL, HCG, peak value of FSH and thyroid function between normal and deficient groups (P>0.05). The levels of E2, LH and LH /FSH in vitamin D deficiency group were significantly higher than those in vitamin D normal group (P<0.05); 25-(OH)D3 was negatively correlated with LH/FSH peak (r=?0.197, P<0.05), but was not significantly correlated with thyroid function, FSH, LH, PRL, E2, HCG, FSH and LH peak (P>0.05). Conclusion Vitamin D deficiency is associated with central precocious puberty in girls. Vitamin D deficiency may lead to early onset of precocious puberty. Vitamin D deficiency may affect the hypothalamic-pituitary-gonadal axis function, resulting in changes in reproductive hormone indexes and consequent increase in ovarian volume in girls.
[Key words] Central precocious puberty; Girl; Vitamin D
维生素D是一种脂溶性维生素,人类可通过皮肤日照合成或从食物中获得维生素D。维生素D首先于肝细胞内羟化为25-羟维生素D3[25(OH)D3],随后在肾脏近端小管上皮细胞线粒体中转变为其活性形式1,25-二羟维生素D3[1,25(OH)2D3]。25(OH)D3是维生素D的主要循环形式,其血清浓度可反映机体维生素D的含量[1]。因维生素D受体(vitamin D receptor,VDR)和激活维生素D的酶在全身分布广泛,如成骨细胞、活化的T淋巴细胞和B淋巴细胞、单核细胞、胰岛β细胞、小肠、结肠、大脑、心脏、皮肤、前列腺和乳房等,所以维生素D缺乏与肥胖、自身免疫性疾病、2型糖尿病、心血管疾病和各种癌症有关[2-3]。有报道显示,维生素D缺乏与中枢性性早熟(central precocious puberty,CPP)可能存在一定的联系[4]。本研究选取CPP女童和健康体检女童作为研究对象,分析血清中维生素D及相关激素水平,为CPP的预防和治疗提供依据。
1 资料与方法
1.1 研究对象
选取2019年10月至2020年4月于宁波市妇女儿童医院住院并确诊的CPP女童103名作为病例组,选取同期至宁波市妇女儿童医院门诊行健康体检且年龄相近的女童53名作为对照组。纳入标准:①病例组研究对象均符合《中枢性性早熟诊断与治疗共识(2015)》中CPP的诊断标准[5];②临床资料完善;③家属签署知情同意书。排除标准:①病因明确的其他类型性早熟;②正在服用影响下丘脑-垂体-性腺轴(hypothalamic-pituitary-gonadal axis,HPGA)的药物;③患肝、肾、甲状腺或肾上腺疾病;④下丘脑或垂体MRI提示颅脑肿瘤。本研究经宁波市妇女儿童医院伦理委员会审批通过(伦理审批号:EC2020-011),家属均签署知情同意书,同意纳入本研究。
1.2 CPP诊断标准
对所有纳入研究的女童参照《中枢性性早熟诊断与治疗共识(2015)》进行CPP诊断:①第二性征提前出现,8岁前以出现乳房结节为首发表现;②线性生长加速,年生长速率高于正常儿童;③骨龄超前,骨龄超过实际年龄1岁或1岁以上;④性腺增大,盆腔B超显示子宫、卵巢容积增大,且卵巢内可见多个直径>4mm的卵泡;⑤HPGA功能启动,血清促性腺激素及性激素达青春期水平[5]。
1.3 方法
采用化学发光法测定病例组和对照组女童血清25(OH)D3水平,比较两组女童的差异。
病例组女童住院期间测量体质量、身高,计算体质量指数(body mass index,BMI);使用曲普瑞林注射液行性激素激发试验,分别于用药前和用药后30min、60min、90min采集女童静脉血,采用放射免疫法测定卵泡刺激素(follicle-stimulating hormone,FSH)、黄体生成素(luteinizing hormone,LH)水平,计算LH峰值/ FSH峰值;采用放射免疫法测定血清雌二醇(estradiol,E2)、催乳素(prolactin,PRL)、人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)和甲状腺功能;完善子宫附件B超检查,计算子宫容积和双侧卵巢体积(体积=长径×前后径×左右径×0.5233)。
本研究以血清25(OH)D3>20.0ng/ml 为正常水平,25(OH)D3≤20ng/ml 为缺乏。根据血清25(OH)D3检测结果将病例组女童分为维生素D正常组和维生素D缺乏组,比较两组女童各激素水平、子宫及卵巢发育的差异。
1.4 統计学方法
采用SPSS 21.0统计学软件对数据进行分析处理。计量资料以均数±标准差(![]() )表示,组间比较采用独立样本t检验;计数资料以例数(百分率)[n(%)]表示,组间比较采用c2检验;相关性分析采用Pearson相关分析法。P<0.05为差异有统计学意义。
)表示,组间比较采用独立样本t检验;计数资料以例数(百分率)[n(%)]表示,组间比较采用c2检验;相关性分析采用Pearson相关分析法。P<0.05为差异有统计学意义。
2 结果
2.1 病例组与对照组女童的资料比较
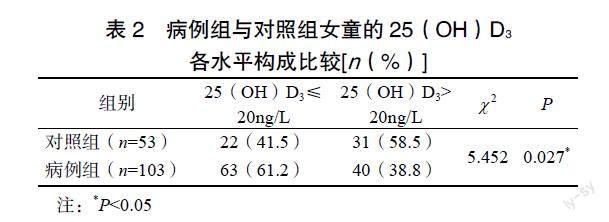
本研究纳入病例组女童103名,对照组女童53名,两组女童的年龄比较差异无统计学意义(P>0.05),具有可比性。病例组女童血清25(OH)D3水平低于对照组,差异有统计学意义(P<0.05),见表1。
2.2 25(OH)D3与CPP的关系分析
2.2.1 维生素D正常组和维生素D缺乏组女童出现乳房结节年龄比较 维生素D缺乏组女童出现乳房结节年龄[(6.92±0.73)岁]小于维生素D正常组[(7.30±0.96)岁],差异有统计学意义(t=2.242,P=0.027)。
2.2.2 维生素D正常组和维生素D缺乏组女童体格生长情况比较 维生素D正常组和维生素D缺乏组女童体质量、身高和BMI比较,差异无统计学意义(P>0.05),见表3。
2.2.3 维生素D正常组和维生素D缺乏组女童生殖激素水平比较 维生素D正常组和维生素D缺乏组女童血清FSH、LH、PRL、HCG水平和FSH峰值比较,差异无统计学意义(P>0.05);维生素D缺乏组女童E2水平、LH峰值、LH峰值/FSH峰值高于維生素D正常组(P<0.05),见表4。
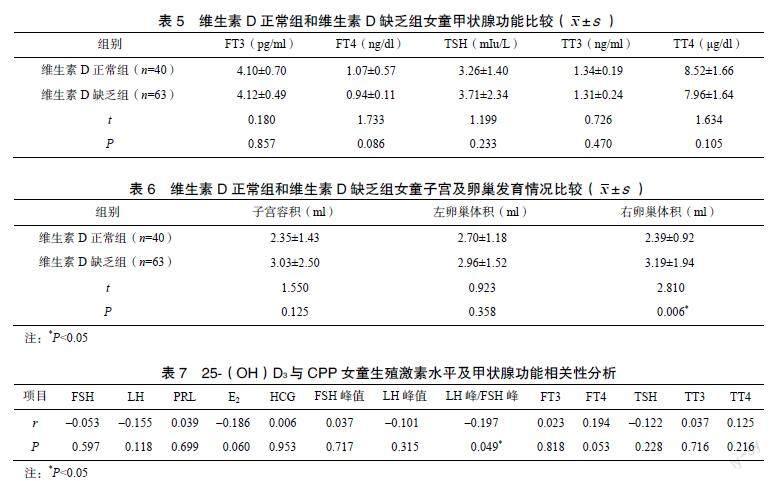
2.2.4 维生素D正常组和维生素D缺乏组女童甲状腺功能比较 维生素D正常组和维生素D缺乏组女童血清FT3、FT4、TSH、TT3和TT4比较,差异无统计学意义(P>0.05),见表5。
2.2.5 维生素D正常组和维生素D缺乏组女童子宫及卵巢发育情况比较 维生素D缺乏组女童子宫容积、左卵巢体积与维生素D正常组比较,差异无统计学意义(P>0.05);维生素D缺乏组女童右卵巢体积显著大于维生素D正常组(P<0.05),见表6。
2.3 25(OH)D3与CPP女童血清学指标相关性分析
25(OH)D3与LH峰/FSH峰呈负相关(r=−0.197,P<0.05),与FSH、LH、PRL、E2、HCG、FSH峰值和LH峰值相关性均不显著(P>0.05);CPP女童中,25(OH)D3水平与甲状腺功能相关性不显著(P>0.05),见表7。
3 讨论
维生素D是一种类固醇衍生物,其受体VDR由HPGA表达,故维生素D对神经内分泌轴有一定调节作用。近年来的研究表明维生素D缺乏与CPP的发生存在关联[6]。患有CPP的女童,其HPGA功能过早启动,导致性器官提早发育和第二性征出现[7]。CPP患儿骨骺融合提前、生长期缩短、生长过程停止较早,致使最终的成人身高低于正常青春期发育的同龄儿童身高,容易出现社会心理问题;同时CPP女童患乳腺癌、肥胖和代谢性疾病的风险增加[8]。因此,研究维生素D与CPP的关系对临床诊断及治疗CPP有重要价值。
本研究发现CPP女童血清25(OH)D3水平显著低于健康女童,且CPP女童中维生素D缺乏患儿所占比例高于对照组,差异均有统计学意义;并与钟龙青等[9]的研究结果一致,说明维生素D缺乏与CPP发生有关。
本研究结果显示维生素D缺乏组和维生素D正常组女童体质量、身高和BMI指数无明显差异,说明维生素D缺乏对CPP女童的体格发育影响较小。然而国外一项研究纳入223名年龄在25~75岁的研究对象,分析后发现维生素D缺乏人群的BMI偏高,与本研究结果不一致[10]。另一项研究显示,大约75%的青春期肥胖儿童和46%的青春期前肥胖儿童缺乏维生素D,在夏季、秋季和冬季青春期儿童的维生素D水平均显著低于青春期前儿童,说明青春期可能是肥胖儿童维生素D缺乏的危险因素;因此,上述研究结果不一致考虑与研究对象的年龄分布差异有关[11]。此外,本研究纳入对象中无肥胖儿童,无法探讨肥胖因素对维生素D缺乏及CPP发生的影响,需行大样本研究明确维生素D与CPP女童体格生长的关系。
目前国外研究显示,VDR广泛表达于乳腺组织中,VDR介导的维生素D信号途径参与出生后腺体发育的各个阶段,包括青春期、妊娠期、哺乳期,甚至肿瘤的发生过程等[12-13]。Johnson等[14]建立乳腺上皮细胞或脂肪细胞VDR缺失的小鼠模型进行研究,发现此两种细胞中VDR缺失后,乳腺上皮细胞增殖加速、乳腺导管生长速率加快;说明在青春期乳腺发育过程中,维生素D信号途径起重要的调节作用。本研究发现,CPP女童中,维生素D缺乏组女童出现乳房结节年龄较维生素D正常组小,即性早熟发病年龄提前;考虑其原因为维生素D缺乏导致维生素D信号途径受限,进而致使乳腺腺泡生长、腺体早熟发展。CPP女童性激素水平测定结果显示:维生素D缺乏组女童E2水平显著高于维生素D正常组;行性激素激发试验后发现,维生素D缺乏组女童LH峰值、LH峰值/FSH峰值显著高于维生素D正常组,FSH峰值稍高于正常组;相关性分析显示维生素D水平与LH峰/FSH峰呈负相关,与甲状腺功能、FSH、LH、PRL、E2、HCG、FSH峰值和LH峰值相关性均不显著;Karimi等[15]发现维生素D水平与LH/FSH呈负相关;上述激素水平变化提示维生素D缺乏可能影响女童的HPGA功能,导致维生素D缺乏的CPP女童较维生素D正常的CPP女童更早出现乳房结节,并与余月等[16]的研究结果相似。维生素D缺乏影响HPGA功能的具体机制尚待进一步研究。两组间甲状腺功能无明显差异,未提示甲状腺功能异常导致CPP发生。
对CPP患儿行子宫及附件B超检查发现,维生素D缺乏组女童卵巢体积大于维生素D正常组,两组女童子宫容积大小无明显差异;考虑维生素D可能影响卵巢发育,进一步促使卵巢分泌性激素,促使早发育。本研究中维生素D缺乏组女童E2水平的升高佐证了上述设想。
综上,维生素D缺乏与女童CPP的发生相关;维生素D缺乏可致性早熟发病年龄提前;血清维生素D缺乏可能影响HPGA,CPP女童生殖激素指标可相应改变,卵巢体积也随之增大。维生素D缺乏是女童性发育提前启动的重要危险因素,其导致CPP发生的作用机制尚需进一步研究。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] CHANG S W, LEE H C. Vitamin D and health-the missing vitamin in humans[J]. Pediatr Neonatol, 2019, 60(3): 237–244.
[2] ADAMS J S, HEWISON M. Update in vitamin D[J]. J Clin Endocrinol Metab, 2010, 95(2): 471–478.
[3] HOLICK M F. Vitamin D deficiency[J]. N Engl J Med, 2007, 357(3): 266–281.
[4] LEE H S, KIM Y J, SHIM Y S, et al. Associations between serum vitamin D levels and precocious puberty in girls[J]. Ann Pediatr Endocrinol Metab, 2014, 19(2): 91–95.
[5] 梁雁, 杜敏聯, 罗小平. 中枢性性早熟诊断与治疗共识(2015)[J]. 中华儿科杂志, 2015, 53(6): 412–418.
[6] LIU S, ZHU X, WANG Y, et al. The association between vitamin D levels and precocious puberty: A Meta-analysis[J]. J Pediatr Endocrinol Metab, 2020, 33(3): 427–429.
[7] WEI Q, WU M, LI Y L, et al. Physical deviation and precocious puberty among school-aged children in Leshan City: An investigative study[J]. J Int Med Res, 2020, 48(8): 300060520939672.
[8] SORIANO-GUILLÉN L, ARGENTE J. Central precocious puberty, functional and tumor-related[J]. Best Pract Res Clin Endocrinol Metab, 2019, 33(3): 101262.
[9] 钟龙青, 刘志强, 杨利, 等. 中枢性性早熟女童维生素D浓度变化的研究[J]. 实验与检验医学, 2019, 37(2): 183–185.
[10] WALSH J S, EVANS A L, BOWLES S, et al. Free 25-hydroxyvitamin D is low in obesity, but there are no adverse associations with bone health[J]. Am J Clin Nutr, 2016, 103(6): 1465–1471.
[11] GUTIÉRREZ MEDINA S, GAVELA-PÉREZ T, DOMÍNGUEZ-GARRIDO M N, et al. The influence of puberty on vitamin D status in obese children and the possible relation between vitamin D deficiency and insulin resistance[J]. J Pediatr Endocrinol Metab, 2015, 28(1-2): 105–110.
[12] NANDAL R, CHHABRA R, SHARMA D, et al. Comparison of cord blood vitamin D levels in newborns of vitamin D supplemented and unsupplemented pregnant women: A prospective, comparative study[J]. J Matern Fetal Neonatal Med, 2016, 29(11): 1812–1816.
[13] WILSON R L, BUCKBERRY S, SPRONK F, et al. Vitamin D receptor gene ablation in the conceptus has limited effects on placental morphology, function and pregnancy outcome[J]. PLoS One, 2015, 10(6): e0131287.
[14] JOHNSON A L, ZINSER G M, WALTZ S E. Loss of vitamin D receptor signaling from the mammary epithelium or adipose tissue alters pubertal glandular development[J]. Am J Physiol Endocrinol Metab, 2014, 307(8): 674–685.
[15] KARIMI E, ARAB A, RAFIEE M, et al. A systematic review and Meta-analysis of the association between vitamin D and ovarian reserve[J]. Sci Rep, 2021, 11(1): 16005.
[16] 余月, 劉德云, 杨琍琦, 等. 特发性中枢性性早熟女童糖脂代谢指标、维生素D和性激素水平分析[J]. 实用医学杂志, 2020, 36(22): 3079–3083.
(收稿日期:2023–03–15)
(修回日期:2023–12–16)
