高频超声对甲状腺乳头状癌颈部淋巴结转移的预测价值
2024-02-27袁思捷赵育芳闫晓慧翟梓锌闫倩倩刘利平
袁思捷 赵育芳 闫晓慧 翟梓锌 闫倩倩 刘利平
随着超声技术的发展及体检筛查的普及,30%~67%的正常人群通过高频超声检查发现其存在甲状腺结节[1]。甲状腺乳头状癌(papillary thyroid carcinoma,PTC)占甲状腺恶性结节的80%~90%,约40%的PTC患者首诊时即伴有颈部淋巴结转移[2,3]。淋巴结转移作为PTC复发的独立危险因素,当存在颈部淋巴结转移时,患者复发风险增高[4]。高频超声作为一种无创、经济的检查手段,是评估PTC患者有无淋巴结转移的首选方式,但对于特定区域如中央区、上纵隔区等淋巴结显示欠满意[5,6]。此外,淋巴结较小、声像图不典型、超声医生对图像观察不仔细等也使超声对转移淋巴结漏诊率增高[7]。术前如未精准预测颈部淋巴结转移,患者往往面临二次手术,甲状腺术后瘢痕区再次进行手术不仅使手术难度提升,同时增加了喉返神经或甲状旁腺损伤等风险[8,9]。因此,术前精准预测颈部淋巴结尤其是中央区淋巴结对PTC患者确定最佳治疗方案至关重要[6]。
本研究通过分析PTC患者临床、超声声像图等相关特征,探寻PTC颈部淋巴结转移的危险因素,评估独立危险因素预测颈部淋巴结转移的潜在价值,以期实现超声医生对PTC患者颈部转移淋巴结的术前精准预测,为临床医生确定手术方案提供影像学依据,避免患者二次手术,降低患者复发风险,改善患者预后。
资料与方法
1.研究对象:收集2019年7月~2022年9月就诊于山西医科大学第一医院超声影像科且手术病理证实为PTC的患者。纳入标准:①甲状腺及颈部淋巴结超声检查后2个月内行甲状腺全切术者;②既往无甲状腺手术史者;③行颈部淋巴结清扫术者;④临床及超声资料齐全者。排除标准:①存在除PTC以外其他恶性肿瘤者;②既往有头颈部放疗史者;③图像质量差,难以分析超声特征者。本研究共纳入279例患者,共计279个结节,男性84例(30.1%),女性195例(69.9%),患者年龄范围17~77岁,平均年龄为43.9±12.7岁。本研究经山西医科大学第一医院医学伦理学委员会审批(伦理学审批号:2019SK015),参与本研究的所有患者均知情并签署知情同意书。
2.仪器:采用Canon Aplio 500(日本佳能株式会社)与Canon Aplio i800(日本佳能株式会社)彩色多普勒超声诊断仪。Canon Aplio 500诊断仪选择14L5高频线阵探头[频率(5~14)MHz];Canon Aplio i800诊断仪选择i18LX5高频线阵探头[频率(5~18)MHz]。
3.方法:患者去除颈部装饰物,平卧于检查床,暴露颈前区及颈侧区。由具有10年以上甲状腺超声工作经验的医生检查患者的甲状腺、颈部中央区及颈侧区淋巴结,储存甲状腺结节最大横切面及纵切面、可疑颈部淋巴结图像,测量结节大小,同时记录结节的位置、最大径、纵横比、距被膜的距离等。临床资料通过超声工作站查询,记录患者性别、年龄。两名具有3年以上甲状腺超声工作经验的医生分别对储存的图像进行特征分析,包括癌结节的组成、回声、边界、形态、是否存在微钙化。两名医生单独分析结果一致时,记录数据;结果不一致时,由两名医生进行协商,若达成一致则记录数据,未达成一致仍对声像图特征判断有分歧时,由第3名具有15年以上甲状腺超声工作经验的医生进行判断。
结 果
1.患者情况:本次研究共纳入279例PTC患者,207例(74.2%)经病理证实发生淋巴结转移,72例(25.8%)未见转移。207例发生淋巴结转移的患者中,188例(90.8%)发生中央区+颈侧区淋巴结转移,19例(9.2%)仅发生中央区淋巴结转移,详见图1、图2。
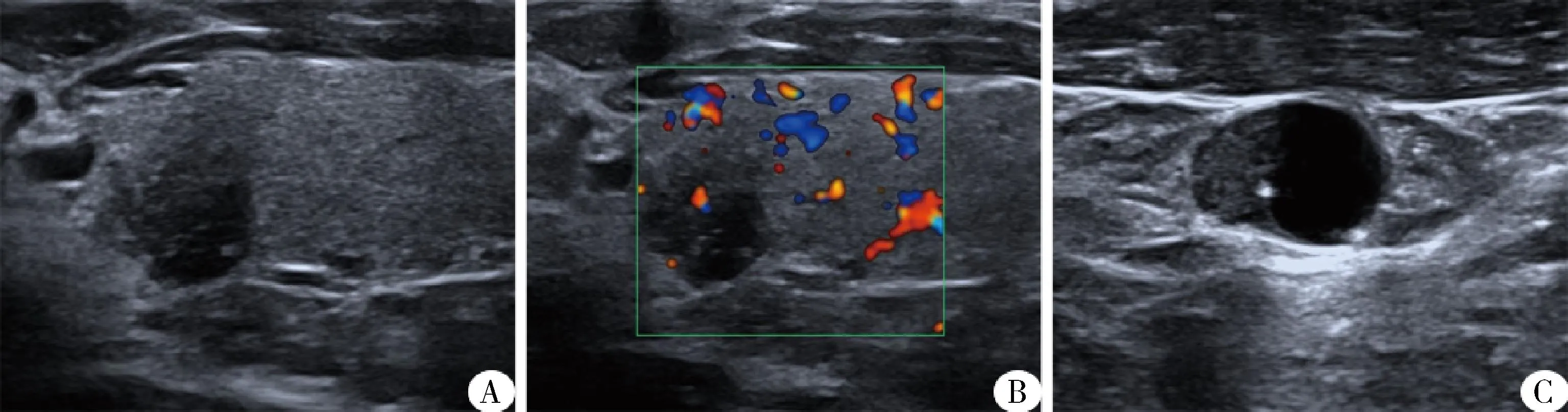
图1 PTC结节、颈部转移淋巴结高频超声图像
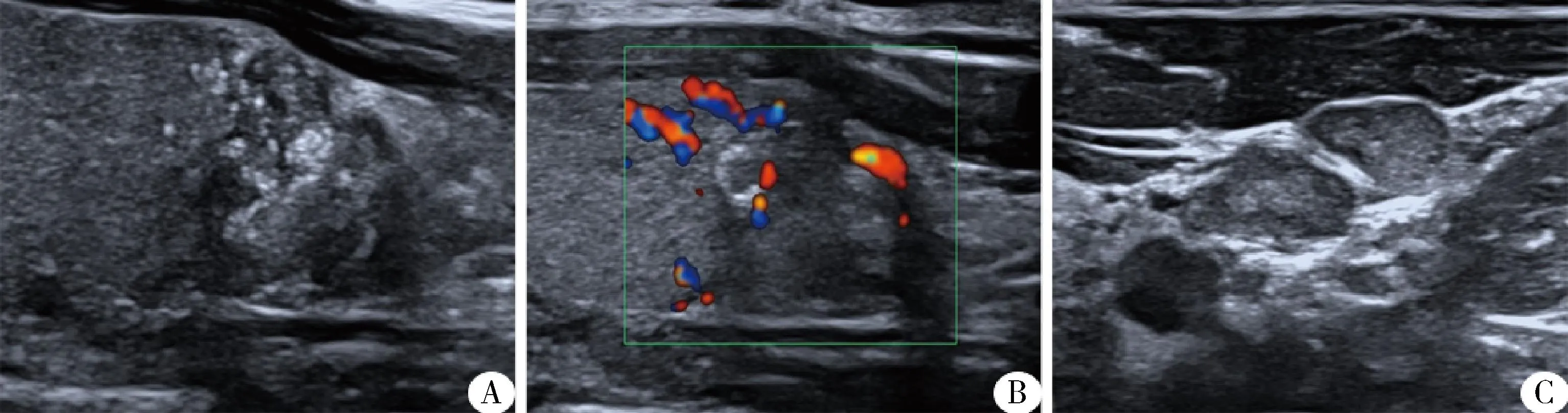
图2 PTC结节、颈部转移淋巴结高频超声图像
2.PTC转移组与无转移组临床及声像图特征单因素分析:通过单因素分析,结果显示两组患者的年龄(P=0.011)、性别(P=0.001)以及癌结节最大径(P<0.001)、边界(P<0.001)、形态(P=0.020)、微钙化(P<0.001)、距被膜的距离(P<0.001)特征比较,差异有统计学意义。而癌结节的位置(P=0.255)、组成(P=0.418)、回声(P=1.000)、纵横比(P=0.874)特征比较,差异均无统计学意义,详见表1。

表1 PTC颈部淋巴结转移相关特征单因素分析[n(%)]
3.PTC转移组与无转移组临床及声像图特征多因素分析:二元Logistic回归结果显示男性(P=0.010,OR=2.849)、癌结节最大径≥10mm(P=0.002,OR=2.911)、微钙化(P=0.003,OR=2.987)、距被膜的距离≤2mm(P=0.001,OR=3.591)特征比较,差异有统计学意义,患者的年龄(P=0.052),癌结节的边界(P=0.071)、形态(P=0.198)特征比较,差异均无统计学意义。故本研究中独立危险因素包括男性、癌结节最大径≥10mm、微钙化及距被膜的距离≤2mm。相关程度最高的是癌结节最大径≥10mm,其次为距被膜的距离≤2mm、微钙化、男性,详见表2。
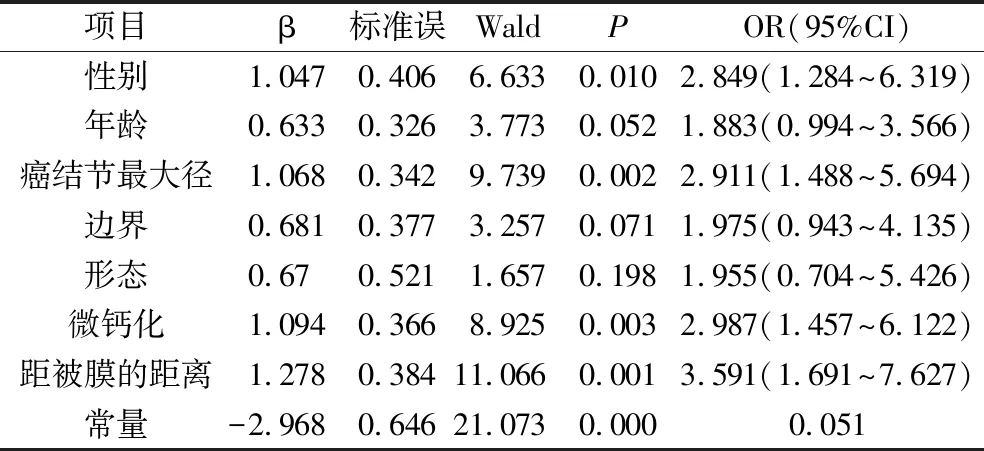
表2 PTC颈部淋巴结转移相关特征Logistic回归多因素分析
4.PTC颈部淋巴结转移独立危险因素ROC曲线分析:通过ROC曲线分析,单一危险因素对PTC颈部淋巴结转移的预测效能相近,四者联合预测效能最高,详见图3、表3。
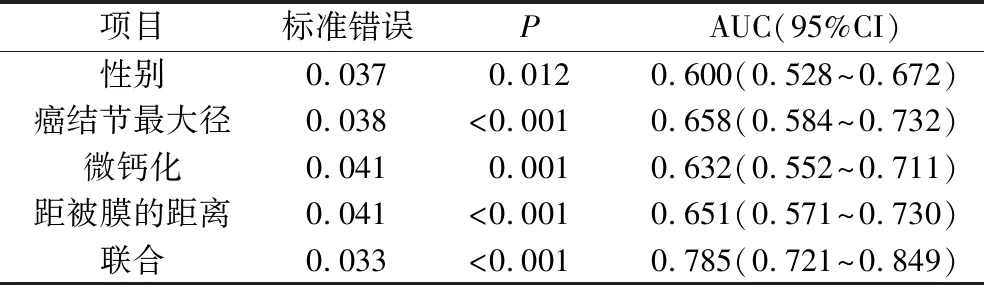
表3 PTC颈部淋巴结转移独立危险因素预测效能分析
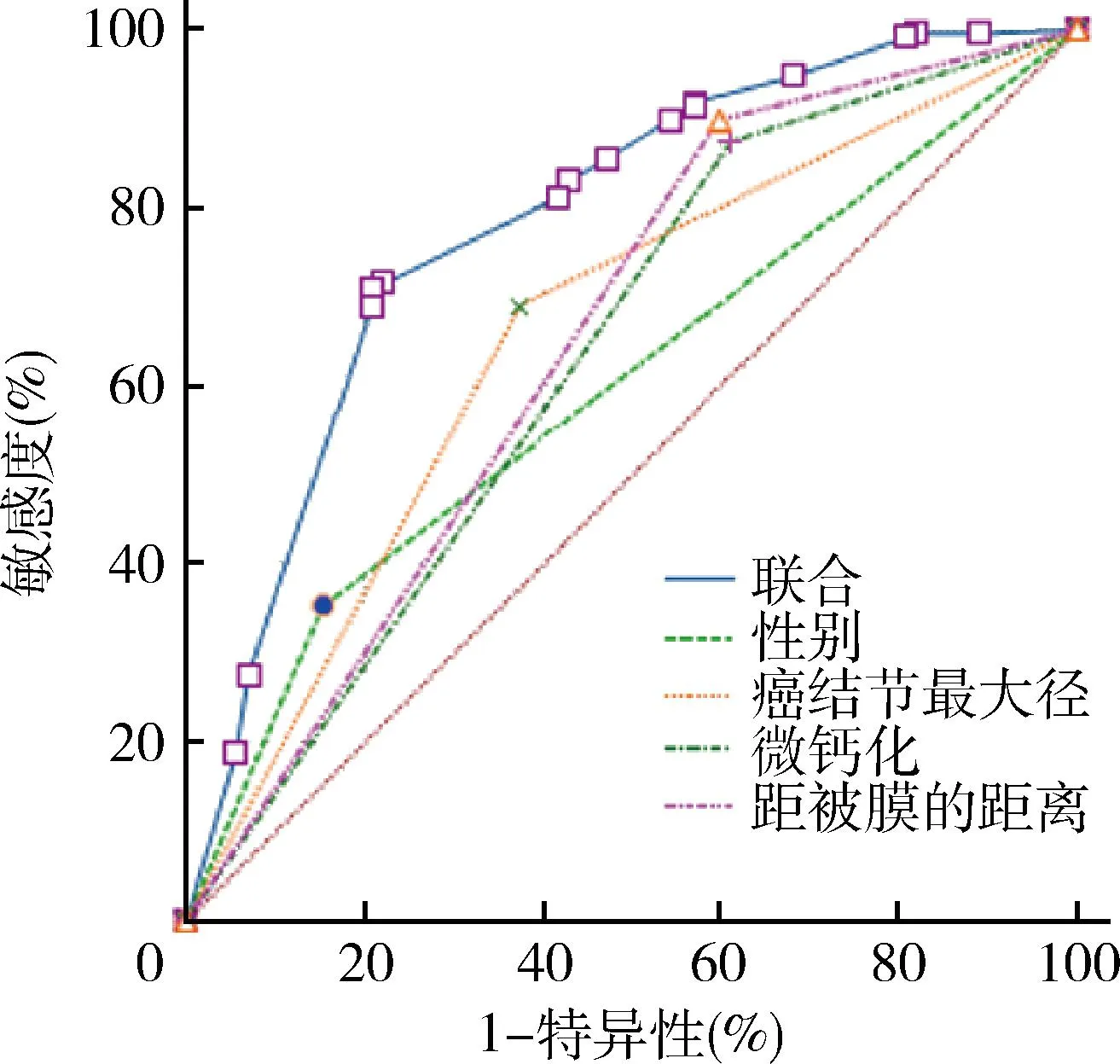
图3 预测PTC颈部淋巴结转移风险ROC曲线
5.两名医生对甲状腺结节声像图特征读图结果的一致性:两名读图医生基于声像图对甲状腺癌结节的组成、回声、边界、形态、是否存在微钙化等特征进行分析,并采用Kappa检验评估其一致性。结果显示,对微钙化、组成、回声特征读图结果一致性很强(Kappa系数值依次为0.891、0.839、0.801),对边界、形态特征读图结果一致性较强(Kappa系数值依次为0.788、0.732,P<0.05)。
讨 论
淋巴结转移作为PTC局部复发的独立危险因素,关乎到临床确定治疗方案及患者预后[10]。高频超声作为甲状腺的首选检查方法,对诊断甲状腺癌及评估颈部淋巴结是否转移具有重要价值。由于部分患者颈部较短、甲状腺腺体遮挡、淋巴结转移灶较小等原因使超声术前对于颈部中央区转移淋巴结的诊断敏感度降低,准确率为25%~30%[11]。隐匿性转移淋巴结常规超声也难以发现。探寻PTC颈部淋巴结转移的危险因素及评估独立危险因素对PTC颈部转移淋巴结的预测效能,不仅为临床决策淋巴结区域清扫方案提供客观影像学依据,同时避免了预防性颈部淋巴结清扫造成的如喉返神经损伤等术后并发症。
大多数癌肿体积增长到1~2mm3时,内部微血管形成使其具备了快速增殖的条件,但甲状腺癌因缺乏新生血管,多数处于惰性状态[12]。当受到体内复杂生化环境作用,癌细胞可从原发灶上脱离进入甲状腺周围丰富的淋巴管网,向淋巴结侵袭,多数先转移到颈部中央区,然后向颈侧区转移,部分也可发生跳跃转移[13]。
本研究结果显示,PTC发生颈部淋巴结转移的影响因素较多,患者的临床特征如年龄、性别等及超声声像图特征如癌结节最大径、边界、形态、微钙化、距被膜的距离等均是其危险因素。甲状腺癌女性的发生率约是男性的3倍[14]。本研究中男性(P=0.010,OR=2.849)为PTC颈部淋巴结转移的独立危险因素,女性PTC患者较男性患者颈部淋巴结转移风险低,这说明只发生PTC而无颈部淋巴结转移患者与发生PTC且同时存在颈部淋巴结转移患者的性别倾向相反。男性较女性PTC颈部淋巴结转移风险更高,可能是由于男性偏高的基础代谢率使肿瘤细胞增殖速度较女性更快,男性患者更应重视颈部淋巴结状态的影像学评估[15]。
肿瘤的管理与分期中包含肿瘤大小这一因素[16]。淋巴结转移和复发更多发生在直径较大的肿瘤[17]。Mao等[18]研究显示,PTC患者癌肿最大径>10mm发生淋巴结转移的风险较<10mm更高,癌肿最大径>10mm可作为预测颈侧区及微小淋巴结转移的最佳指标。癌结节最大径≥10mm(P=0.002,OR=2.911)是本研究发现PTC颈部淋巴结转移又一独立危险因素,与上述研究结果类似。PTC内部的砂粒样小体在声像图上表现为微钙化,微钙化不仅作为术前超声评估甲状腺结节的恶性征象之一,含微钙化的癌结节也更容易发生淋巴结转移。与王晓庆等[19]研究一致,微钙化(P=0.003,OR=2.987)也是本次研究结果显示的独立危险因素。
Liu等[9]研究将结节距前被膜的距离分为3组,结果显示结节距甲状腺前被膜1~2mm、<1mm均为PTC中央区淋巴结转移的独立危险因素。Seong等[20]研究显示,距被膜>1.9mm的PTC患者中央区无转移淋巴结,距被膜<1.9mm的PTC患者中40.8%存在中央区淋巴结转移。本研究以距被膜的距离2mm为界值,结果显示距被膜的距离≤2mm(P=0.001,OR=3.591)是PTC颈部淋巴结转移的独立危险因素。
研究显示,不仅是老年患者,45岁以下PTC患者的生存率也会受到颈部淋巴结转移的影响[21]。Feng等[22]研究结果显示,45岁以下的PTC患者发生颈部淋巴结转移的风险增高,当患者伴有颈部淋巴结转移同时年龄在45岁以下,复发风险增大且预后不良。参考上述研究,以45岁为界值进行研究,但结果显示年龄(P=0.052,OR=1.883)在本次研究中不作为独立危险因素存在。本次研究结果中4种独立危险因素联合较单一独立危险因素对PTC颈部淋巴结转移的预测效能更高,AUC值为0.785,95%CI:0.721~0.849。
综上所述,PTC颈部淋巴结转移的危险因素较多。男性、癌结节最大径≥10mm、微钙化、距被膜的距离≤2mm是PTC颈部淋巴结转移的独立危险因素,联合4种独立危险因素可提高超声医生对PTC颈部淋巴结转移风险评估,实现术前精准预测,进而辅助外科医生制定相应手术方案及治疗策略,以期降低患者复发风险,改善预后。
