封闭负压引流术联合自体富血小板血浆在糖尿病足溃疡患者中的应用效果研究
2024-02-22闫月玲李国智
闫月玲,李国智,刘 珩
近年来,随着糖尿病发生率递增,由此所引发的慢性炎症已成为了该疾病患者致残或致死的主要因素之一[1]。糖尿病的发生会导致电解质、糖类、脂肪等代谢紊乱情况,甚至会累及全身器官,当累及下肢血管神经的时候会导致糖尿病足溃疡的发生,且发生率较高,伴随疾病进展还会出现坏疽或截肢,进而对患者身体健康或生活质量产生严重影响[2-3]。糖尿病足溃疡情况的发生,不仅会给患者带来身体的疼痛,对其家庭也会造成严重的经济负担,所以,须采取及时、有效的治疗方案以避免病情恶化[4]。鉴于此,本研究采用封闭负压引流术联合自体富血小板血浆治疗,报告如下。
1 资料与方法
1.1 一般资料 选取2021年1月至2022年2月我院收治的68例糖尿病足溃疡患者,将其分为研究组和对照组。研究组男性19例,女性15例,年龄45~71岁,平均年龄(51.9±4.1)岁;溃疡面积5~15 cm2,平均面积(8.1±0.5)cm2;Wagner 分级,Ⅰ级有9例、Ⅱ级有14例、Ⅲ级有11例。对照组男性21例,女性13例,年龄43~73岁,平均年龄(51.7±4.3)岁;溃疡面积6~17 cm2,平均面积(8.3±0.6)cm2;Wagner 分级,Ⅰ级有10例、Ⅱ级有15例、Ⅲ级有9例。2组资料比较差异无统计学意义(P>0.05),本研究经医院伦理委员会准许。
1.1.1 纳入标准 ①符合疾病诊断者;②患者及家属均知情、同意。
1.1.2 排除标准 ①肝肾功能障碍者;②存在药物禁忌证者;③认知功能障碍及精神疾病患者;④免疫性疾病患者。
1.2 方法 均对2组患者施以常规治疗,包含降压、降脂、微循环改善、抗血小板聚集以及抗感染等,必要时可给予对应的营养支持治疗。
1.2.1 对照组 施以封闭负压引流术(VSD)。根据创面大小、形状裁剪医用泡沫敷料,将其覆盖在创面区域,之后与床上负压吸引治疗仪相连接,持续负压吸引,其压力为0.2~0.4 kPa,敷料隔一天更换一次,一直持续到创面进行皮瓣修复。
1.2.2 研究组 封闭负压引流术与自体富血小板血浆(PRPa)联合,其中,封闭负压引流术与对照组相同,用该疗法治疗1周后再行PRPa治疗,首先对溃疡面积或者窦道体积予以测量,以此对采血量做出判定,常规以10 mL/cm2为标准。在22 ℃环境下对所采集血液离心5 min;之后,取其上层血浆再次离心5 min,取下层的富血小板血浆备用;将2 000 U凝血酶与1 mL 10%葡萄糖钙注射液混合,制作成为促凝剂。将敷料打开,并对创面实施清理,依照10∶1进行PRPa和促凝剂混合,并喷洒在溃疡创面或注入到窦道之内,确保其能够将腔道填满。若创面有胶冻物出现则可用纱布予以覆盖,每周换药1次。以上2组均治疗4周。
1.3 诊断标准 糖尿病足溃疡的诊断参考《2020中国糖尿病足诊治指南》,Wagner 分级在Ⅰ~Ⅲ级,足溃疡超过4周,足部彩超显示患肢供血不足。
1.4 疗效标准 溃疡创面结痂基本脱落,创面愈合面积≥80%为显效;溃疡面积有所递减,创面愈合面积在40%~80%为有效;创面愈合面积≤40%,甚至创面扩大为无效。
1.5 观察指标 分别对2组治疗前、后的空腹血糖、餐后2 h 血糖予以检测对比;使用酶联免疫法检测、对比2组患者治疗前、后血管内皮生长因子(VEGF)、碱性成纤维细胞生长因子(bFGF)水平,选取创面肉芽组织对以上因子检测;记录比较2组安全性,包含感染、疼痛及皮疹等的发生状况。

2 结果
2.1 2组患者治疗效果对比 研究组患者总有效率较对照组高(P<0.05),见表1。
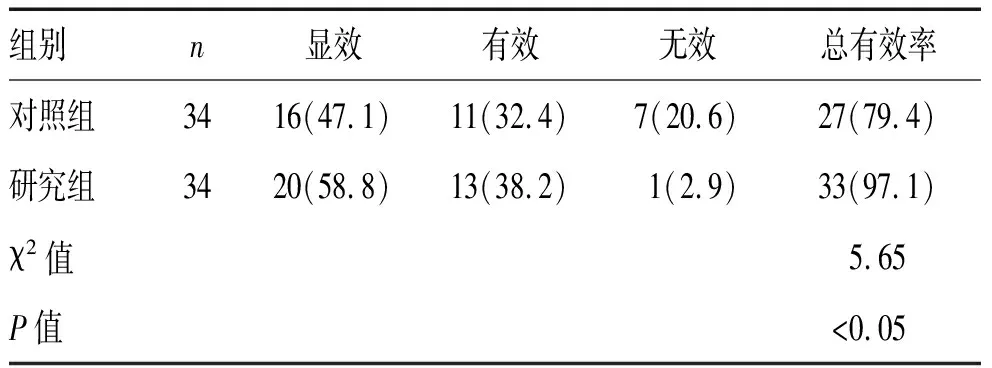
表1 2组患者治疗效果比较[n(%)]
2.2 2组患者血糖指标比较 研究组患者治疗后空腹血糖及餐后2 h血糖均较对照组低(P<0.05),见表2。
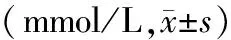
表2 2组患者血糖指标比较
2.3 2组患者细胞因子水平对比 研究组患者治疗后VEGF、bFGF水平均高于对照组(P<0.05),见表3。
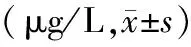
表3 2组患者细胞因子水平比较
2.4 2组患者不良反应比较 2组患者不良反应比较,见表4。

表4 2组患者安全性比较[n(%)]
3 讨论
3.1 糖尿病足溃疡的发生 在糖尿病足溃疡的发生过程中,动脉粥样硬化是重要的病理基础,受动脉壁中层钙化、内膜纤维增生等多种情况的影响,血管腔出现狭窄,进而导致疾病发生[5]。当前,针对糖尿病足的具体发生原因和相关机制仍处在探索阶段,有学者认为饮酒、暴饮暴食、吸烟都是导致糖尿病足发生的重要原因[6]。因机体长期处在高血糖状态可诱发血管或神经病变等情况的发生,属于临床治疗难题,随着该情况进展会对机体的脏器功能产生诸多不利影响,导致免疫力降低[7]。在糖尿病足患者当中,受足部或全身感染情况的影响,会诱发血糖升高;而血糖升高的存在又会导致感染加重,从而形成了恶性循环[8]。所以,糖尿病足溃疡的治疗,是一个相对复杂且漫长的过程,需基于患者具体情况采取针对性、综合性的治疗方案。
3.2 VSD联合自体PRP在糖尿病足溃疡患者中的应用价值 研究发现,糖尿病患者的足部感觉神经会伴随疾病进展而呈现出递减趋势,这就造成机体对外界伤害的敏感性降低,出现了运动神经损伤,足部组织出现畸形或破损等情况,从而导致感染加重[9]。另外,糖尿病患者普遍存在代谢功能异常及动脉粥样硬化性狭窄,导致血流受阻,因机体长期处于高血糖状况使得创面不能得到有效修复,并向慢性溃疡方面转变,迁延不愈,以致对其病情康复和生活质量的提升均产生了诸多阻碍。
当前,在对糖尿病足溃疡患者的治疗中,VSD技术的应用相对普遍,该疗法的实施可使糖尿病足患者的足部血运得以改善,有效促使溃疡部位肉芽组织生长,加快创面愈合,同时,感染的发生率也会随之递减[10]。但是,在针对上述患者的治疗当中,VSD的应用优势虽较多可最大程度地减少换药次数,但这仅仅属于一种物理疗法,无法对创面进行生物恢复,以致在临床推广中仍存在诸多局限[11]。自体PRP是通过自体富血小板血浆、促凝剂进行创面生物修复的一种方法,该疗法也属于新型的治疗方案。自体富血小板血浆是源于患者自身的血液,基于血液当中粒细胞沉降速度的差异,借助离心法进行的血小板浓缩液的提取[12]。上述方法的应用,在机体组织修复当中可发挥较好的促进作用,这主要是与PRP中所含有的血小板浓度较高的情况有关[13]。另外,自体PRP会受到血小板脱颗粒作用而逐渐释放bFGF、VEGF、表皮生长因子、转化生长因子β等以加快创面愈合[14]。以上因子在血管内皮细胞、成纤维细胞增殖中也起着重要作用,其会加速肉芽组织生成,同时,还会诱导中性粒细胞、单核细胞趋化,使其抗感染功能得到充分发挥,所以,在多种创面治疗中得到了广泛应用与普及[15]。研究显示,与对照组比,研究组总有效率高;治疗后空腹血糖及餐后2 h 血糖均较低;并且,研究组治疗后VEGF、bFGF指标均较高(P<0.05)。说明在糖尿病足溃疡患者中,VSD联合自体PRP的应用,其效果好,利于改善机体的血糖指标,可加速创面预后。对糖尿病足溃疡者来说,在其创面愈合当中,VEGF与bFGF是最为突出的2种细胞因子,前者在上皮细胞增殖与迁移当中可发挥较好的诱导作用;后者可以刺激胶质细胞、成纤维细胞分裂,实现对愈合进程各阶段的有效调节[16]。在糖尿病足溃疡患者中,VSD联合自体PRP的应用,其安全性较高,更加利于患者接受。
综上所述,在糖尿病足溃疡患者中,采用封闭负压引流术与自体富血小板血浆联合治疗,效果好,可加速创面愈合,安全性较高。
