三种手术方式治疗鼻前庭囊肿的临床观察
2024-02-21孙亚萍徐进敬吴元庆胡京华
孙亚萍,徐进敬,吴元庆,王 俊,胡京华
(南京医科大学附属南京医院 南京市第一医院耳鼻咽喉科,江苏 南京 210006)
鼻前庭囊肿(NVC)是耳鼻咽喉科的常见病和多发病,多为胚胎期发育异常所致,其位于鼻前庭底部皮肤下、梨状孔的前外方、上颌骨牙槽突浅面软组织内的非牙源性囊肿。临床上一般呈圆形,上颌骨因受压吸收,前缘可形成圆形光滑凹陷,大多单侧发病,以30~50岁女性多发。手术是目前临床对该疾病进行治疗的主要方法[1-2]。唇龈沟径路鼻前庭囊肿切除手术以往在临床上广泛使用,效果明显,然而唇龈沟的解剖结构复杂,手术操作时间长,创伤大,术后并发症多,患者恢复较慢[3]。随着鼻内镜技术在临床的普及,近年来国内外许多研究报道了鼻内镜下鼻前庭囊肿揭盖术、鼻内镜下鼻前庭囊肿切除术的使用。本研究通过对这三种手术方式的优缺点进行比较,探讨更佳的手术方式。
1 资料与方法
1.1一般资料:本次研究选取南京市第一医院耳鼻咽喉科2013年1月~2020年6月收治的64例鼻前庭囊肿患者作为研究对象,且经过本院医学伦理委员会同意,所选病例均可在鼻内镜下进行手术。男14例,女50例,最小年龄25岁,最大年龄76岁,囊肿最小直径0.5 cm,最大直径5 cm。纳入标准:术前经临床表现、查体、影像学检查诊断为鼻前庭囊肿,且术后病理检查证实为鼻前庭囊肿;无鼻腔鼻窦手术史;单侧发病。排除标准:齿源性囊肿者;鼻前庭有实性肿物者;合并鼻窦炎者;合并血液系统疾病及多器官衰竭者;资料欠缺者。术前均签署手术知情同意书,根据手术方式随机将患者分为A组(唇龈沟径路鼻前庭囊肿切除术23例)、B组(鼻内镜下鼻前庭囊肿揭盖术22例)和C组(经鼻内镜下鼻前庭囊肿切除术19例)。三组患者在性别构成比、年龄、位置、大小、病程、有无感染史等方面差异无统计学意义(P>0.05),具有可比性。见表1。

表1 三组患者基本资料比较
1.2手术方法:根据患者疾病情况及耐受度选择全身麻醉或局部浸润麻醉,术前1 d剪鼻毛,术后使用抗生素预防感染2 d。三组手术均由同年资的医师完成。
1.2.1A组采用唇龈沟径路鼻前庭囊肿切除术:患者平卧位,局部麻醉患者于鼻内口周唇龈常规消毒铺巾,取丁卡因肾上腺素生理盐水棉片作鼻腔黏膜表面麻醉二次,唇龈沟注射1%利多卡因作局部浸润麻醉;全麻患者取气管插管全身麻醉。取患侧唇龈沟横行切口,长约1.5 cm,分离黏膜下组织至暴露囊壁,沿囊肿表面逐步分离囊肿,将囊肿完整切除。稀碘伏水及生理盐水冲洗术腔,创面止血,3-0丝线缝合唇龈沟切口。患侧鼻腔填塞凡士林纱条,患侧鼻旁压小沙袋1个。凡士林纱条于术后2 d取出,患侧鼻旁压小沙袋2 d后去除,7 d后拆线。
1.2.2B组鼻内镜下鼻前庭囊肿揭盖术:患者平卧位,鼻内口周常规消毒铺巾、麻醉同A组,鼻内镜下完成各项操作。在鼻前庭囊肿表面1/3范围予双极电凝烧灼,小圆刀切除鼻前庭囊肿表面1/3范围黏膜及囊壁,见乳白色或褐色液体流出,吸净液体,扩大切除囊壁,创面止血,术腔填塞数小块明胶海绵。
1.2.3C组采用经鼻内镜下鼻前庭囊肿切除术:患者平卧位,消毒、铺巾、麻醉同B组,鼻内镜下完成各项操作。在鼻前庭囊肿表面1/3范围予双极电凝烧灼,小圆刀切开鼻前庭囊肿表面1/3范围黏膜及囊壁,见乳白色或褐色液体流出,吸净液体,扩大切除囊壁,约占囊肿表面1/2以上,45°内镜下钝性撕剥残余囊肿内壁,创面止血,术腔填塞小块明胶海绵。
1.3观察指标:①手术相关指标:记录三组患者的手术时长、术中出血量、术后在院时长、切口愈合时间。②术后伤口疼痛采用视觉模拟评分法(VAS)[4]评定,术后第1天、第2天、第3天、第5天均接受VAS评分,0~10分,分数越高即疼痛程度越重。③术后并发症、复发率及满意度的情况:比较三组的术后并发症(术后切口感染、术后牙痛、头痛、面部麻木、面部肿胀)的发生情况;随访2年,统计复发率。
1.4统计学方法:应用SPSS17.0统计学软件进行χ2及t检验。
2 结果
2.1三组手术相关指标比较:B、C两组在手术时长、术中出血量、切口愈合时间和术后在院时间均优于A组,差异有统计学意义(P<0.05)。B、C两组比较,B组切口愈合时间优于C组,差异有统计学意义(P<0.05)。见表2。

表2 三组手术相关指标比较
2.2三组术后VAS评分比较:B、C两组术后第1天、第2天、第3天、第5天VAS评分均低于A组,差异有统计学意义(P<0.05)。B、C两组比较,VAS评分差异无统计学意义(P>0.05)。见表3。

表3 三组术后不同时间VAS评分比较分)
2.3三组术后并发症及复发率比较:B、C两组术后发生面部肿胀、并发症率明显低于A组,差异有统计学意义(P<0.05)。B、C两组比较,发生面部肿胀、并发症率差异无统计学意义。三组术后切口感染、牙痛、头痛,2年后的复发率无统计学差异(P>0.05)。见表4。
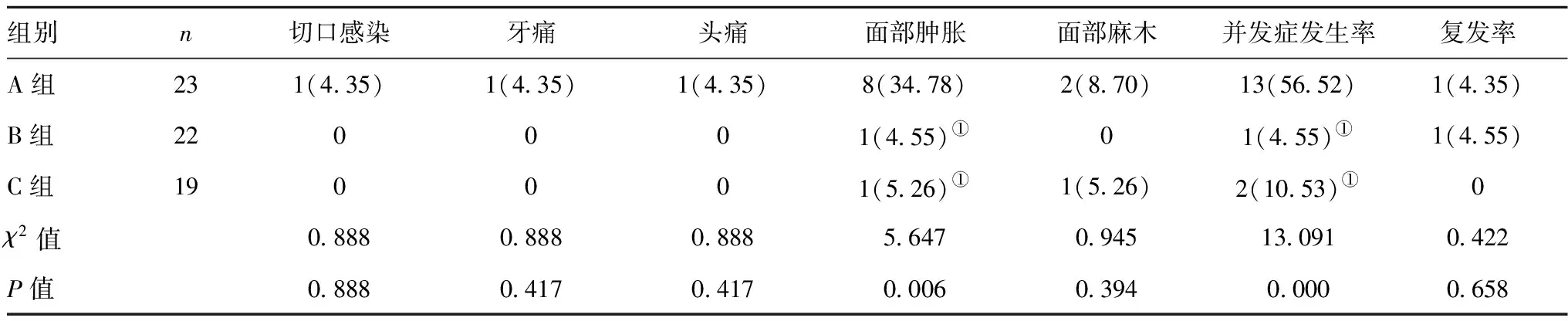
表4 三组术后并发症及复发率比较[n(%)]
3 讨论
NVC一般都在成年后发病,呈缓慢发病的特点,囊肿表现为圆形或椭圆形,具有完整的包膜,属于鼻部的一种良性病变。有研究显示,穿刺可抽出半透明或浑浊样液体,X线片可见梨状孔底部有局限性阴影,CT检查可见类圆形软组织影[2]。目前NVC病因不明,手术切除仍是最有效的治疗手段,李文丽等[5]认为因特殊的解剖位置,其手术方式可经唇龈沟切口摘除,也可在鼻内镜下摘除或切开引流。唇龈沟进路NVC切除术具有视野开阔、暴露充分、手术方便等优点,且疗效确切[6-7]。然而该手术方式入路部位距离囊肿较远,分离过程中易损伤上牙槽神经、眶下神经,部分患者术后可出现颌面部局部麻木、疼痛、进食不便等,术后2 d后需抽出凡士林纱条、7 d后拆线,患者主观上感受不佳。
鼻内镜下手术属于微创手术,近年来,鼻内镜下揭盖术、切除术成为鼻前庭囊肿治疗的主要术式。鼻内镜下手术具有手术时间短、微创、操作简便、术中出血少、住院时间短、术后并发症少等优点,且可获得满意疗效[1,3]。鼻内镜下揭盖术是仅切除囊肿的顶壁,彻底开放囊肿底壁,后期愈合中保留的囊肿底壁渐渐与鼻腔底部黏膜融合,而后成为鼻腔黏膜的一部分,从而避免囊肿的复发。李庆玉等[8]和李治美等[9]认为内镜下揭盖术应注意:①应最大限度保留鼻前庭区皮肤,避免发生前鼻孔狭窄。②尽量扩大揭盖范围,应大于囊肿直径1/3,如囊肿直径小于1 cm,则可在切除部分囊壁的基础上处理囊肿内壁上皮层。③应对切缘组织进行修正至光滑,以避免粘连复发。张贵鹏等[10]研究表明与传统的唇龈沟进路相比,揭盖法操作简便准确,视野清晰,手术时间短,损伤较小,术后不影响进食,痛苦小,恢复快。鼻内镜下切除术,是在揭盖术的基础上完整切除囊肿,以降低复发风险,切口愈合快,均在6 d内达到一期愈合,而且是原位结构愈合。郑鹏凌等[11]和朱姝等[12]研究表明,与传统的唇龈沟进路切除术相比,鼻内镜下切除术具有手术时间短,出血微量,切口愈合快,术后并发症少,没有复发的风险,无需特殊设备及器械,值得临床应用。本研究发现,能否在鼻内镜下完整切除,跟囊肿的大小、位置有相关性,囊肿位置靠后下部位、囊肿过大破损率较大,不易完整切除,也与手术医师的技巧有关。本研究与郝凯飞等[2,13]经验相似,认为鼻内镜下切除术对术者内镜的掌握和手术技巧要求较高。李福军等[14]认为是否须彻底切除囊肿与其起源有关,对于怀疑起源于胚胎时鼻泪管的残余上皮囊肿,则应完整彻底切除,若因腺体潴留所致,则行揭盖术即可。如果囊肿大部分在唇龈沟,囊肿不能在鼻腔暴露,则适合采用传统的唇龈沟进路。本研究中,所选病例均可在鼻内镜下手术。行鼻内镜手术时,需首先明确囊肿顶部和手术切口部位,操作轻柔,避免刺破囊肿而不利于手术进行[15]。本研究与赵亚会等[16]研究结果一致。考虑A组损伤唇齿龈沟处周边神经有关,与赵艾君等[17]学者的研究结果一致。对于囊肿感染者,由于术后引流不佳,术区感染风险增大;对于体积较小的囊肿,术中不易寻找,若囊壁未能彻底切除,术后易复发[13,18]。A、B两组各有一例复发,A组复发病例考虑与囊肿过小,位置隐蔽,残留过多囊壁等因素有关。分析B组复发病例认为我们早期鼻内镜下手术经验不足,揭盖范围局限导致,后期该组手术患者均无复发,说明此种手术方式有效。
本研究中,与传统的唇龈沟进路切除术相比,鼻内镜下揭盖术、鼻内镜下切除术治疗NVC具有手术时间短、出血少、切口愈合快、痛苦小、术后并发症少等优点,容易被广大患者接受。鼻内镜下揭盖术和鼻内镜下切除术之间除伤口愈合时间有差异外,其他各项指标均无统计学差异。因此笔者认为鼻内镜下鼻前庭囊肿揭盖术适合在临床上广泛推广,鼻内镜下切除术可作为传统的唇龈沟进路切除术、鼻内镜下揭盖术复发病例的补充治疗。
