老年住院病人功能性便秘管理的最佳证据总结
2024-02-04饶红英周艳颜林桂定杨秋莲
于 雅,饶红英,周艳颜,林桂定,董 阳,王 珊,杨秋莲
广州市第一人民医院,广东 510180
慢性便秘是一种常见的老年综合征,表现为排便次数减少、粪便干结和(或)排便困难[1]。老年人慢性便秘患病率会随年龄增加而升高[2-3]。流行病学调查结果显示,慢性便秘的患病率在60岁及以上老年人群中为13.0%~32.6%[3-5],80岁及以上可达20.0%~37.3%[1,3,6],在长期卧床的老年人中甚至高达80%[1]。慢性便秘严重影响老年病人的生活质量及身心健康,耗费了大量的医疗经费[7-8],是一个重要的公共卫生问题,也是一个棘手的临床难题,因此,科学的评估、有效的处理对老年人慢性便秘意义重大。慢性功能性便秘是老年人最常见的便秘类型[9]。在以往的治疗中,多采用刺激性泻剂或灌肠治疗以求快速缓解便秘症状,但该方法容易导致腹痛、腹胀等症状,且不宜长期使用[10]。因此,本研究基于循证理念,通过系统检索国内外文献、评价文献质量、提取与分级证据,对老年住院病人便秘预防与管理的相关证据进行全面总结,以期为临床医护人员系统管理老年住院病人便秘提供参考。
1 资料与方法
1.1 确定问题
以PIPOST模式为依据构建证据总结的具体问题,P(population)即证据应用的目标人群,为老年功能性便秘病人;I(intervention)即干预措施,为功能性便秘预防、评估、药物干预原则监测等;P(professional)即应用证据的专业人员,为某三级甲等医院临床医护人员、营养师、康复治疗师、管理者;O(outcome)即结局,为老年住院病人便秘发生率及粪便形态、便秘严重程度、医护人员便秘相关知识知晓率及预防与管理措施的执行率;S(setting)即证据应用场所,为某三级甲等医院住院病房;T(type of evidence)即证据类型,包括指南、临床决策、系统评价、推荐实践。
1.2 检索策略
计算机检索BMJ Best Practice、UpToDate、国际指南协作网(Guidelines International Network,GIN)、临床实践指南实施联盟(the Alliance for the Implementation of Clinical Practice Guidelines,AICPG)、苏格兰际指南网络(Scottish Intercollegiate Guidelines Network,SIGN)、英国国家临床医学研究所指南库(National Institute for Health and Care Excellence,NICE)、医脉通、the Cochrane Library、澳大利亚循证卫生保健中心数据库(Joanna Briggs Institute,JBI)、美国胃肠病协会(American Gastroenterological Association,AGA)、加拿大安大略注册护士协会(Registered Nurses′ Association of Ontario,RNAO)、EMbase、CINAHL、PubMed、中国知网、万方数据库、维普数据库、中国生物医学文献数据库(CBM)中关于老年住院病人便秘预防和管理的相关证据,并详细浏览和手动检索相关文献的参考文献。中文检索词为:“便秘/排便困难/大便困难”“老年/老年人/老人”;英文检索词为:“constipation/dyschezia/colonic inertia/astriction/obstipation”“aged/older/older adult*/aging/elderly/the old/old* people/old* person/seniors/senior citizen*/geriatric/age-related”,检索时限为2012年1月1日—2022年6月30日。本研究已在复旦大学循证护理中心证据总结注册平台完成注册,注册号:ES20220740。以PubMed数据库为例,具体检索式为:(((constipation[MeSH]) OR ((((dyschezia[Title/Abstract]) OR (colonic inertia[Title/Abstract])) OR (astriction[Title/Abstract])) OR (obstipation[Title/Abstract]))) AND ((aged[MeSH]) OR (((((((((((older[Title/Abstract]) OR (older adult*[Title/Abstract])) OR (aging[Title/Abstract])) OR (elderly[Title/Abstract])) OR (the old[Title/Abstract])) OR (old* people[Title/Abstract])) OR (old* person[Title/Abstract])) OR (seniors[Title/Abstract])) OR (senior citizen*[Title/Abstract])) OR (geriatric[Title/Abstract])) OR (age-related[Title/Abstract])))) AND (((((best practice[Title/Abstract]) OR (recommendation[Title/Abstract])) OR (guideline[Title/Abstract])) OR (guidance[Title/Abstract])) OR (systematic review[Title/Abstract]))。
1.3 文献纳入与排除标准
纳入标准:1)研究对象包含老年病人(≥65岁);2)研究内容为便秘的预防、评估和管理相关内容;3)语言限定为中文、英文;4)证据类型为系统评价、推荐实践、指南、临床决策;5)可获取全文。排除标准:1)未经循证制定的指南;2)未对原始研究结果进行合并的系统综述;3)信息不完整、文献质量评价未通过的证据。
1.4 文献筛选
由2名研究者按照文献纳入与排除标准独立检索、筛选,并将结果进行交叉核对,如遇分歧,由第3名研究者协助判断。将检索到的文献全部导入NoteExpress软件进行去重,并在去重后阅读题目、摘要、发表/更新年份,剔除不相关、重复、语言不符及无法获取全文的文献,再根据纳入与排除标准筛选出需进一步评价的文献。
1.5 质量评价
1.5.1 评价工具
对纳入推荐实践文献的质量评价追溯其原始文献,再根据原始文献类型进行相应质量评价。对纳入的指南采用临床实践指南研究与评价系统(Appraisal of Guidelines for Research and Evaluation Instrument Ⅱ,AGREE Ⅱ)[11]进行质量评价。对系统评价的质量评价使用澳大利亚JBI循证卫生保健中心的相关评价工具[12]。对来源于JBI的证据直接纳入证据分级。
1.5.2 评价方法
指南评价小组共有4名研究者组成,其中,2名博士研究生、2名硕士研究生,均接受过澳大利亚JBI研究中心系统性文献评价培训并通过考核,其中2名研究者有文献评价经验。正式评价前,4名研究者共同复习AGREE Ⅱ及JBI相关评价工具的评价方法,确保评价者对各条目及评价方法的理解一致;然后,4名研究者对纳入的文献进行阅读并做出标注,经讨论针对每个条目对应的内容得出一致性意见;随后,4名研究者对文献各部分进行独立评分,并给出评分理由,如有争议,先内部讨论后再与1名专家商议后解决。
1.6 推荐意见的提取与整合
由2名研究者对纳入指南的推荐意见进行提取、翻译、归类和整合。推荐意见整合原则如下:1)推荐内容相同或相似,选用语言简洁和清晰的推荐意见;2)推荐内容互补,合并为1条推荐意见;3)推荐内容矛盾,追溯证据来源,以证据质量较高者为标准[13]。最终版本交由课题组的老年医学护理专家小组进行审阅讨论,直至达成一致意见。
2 结果
2.1 文献检索结果
共检索获得相关文献796篇,去重后得到文献723篇,通过阅读题目、摘要后,剔除文献656篇,阅读全文并经文献质量评价后,最终纳入文献11篇[14-24],其中3篇临床决策[14-16],3篇指南[17-19],1篇推荐实践[20],4篇系统评价[21-24]。文献筛选流程及结果见图1。
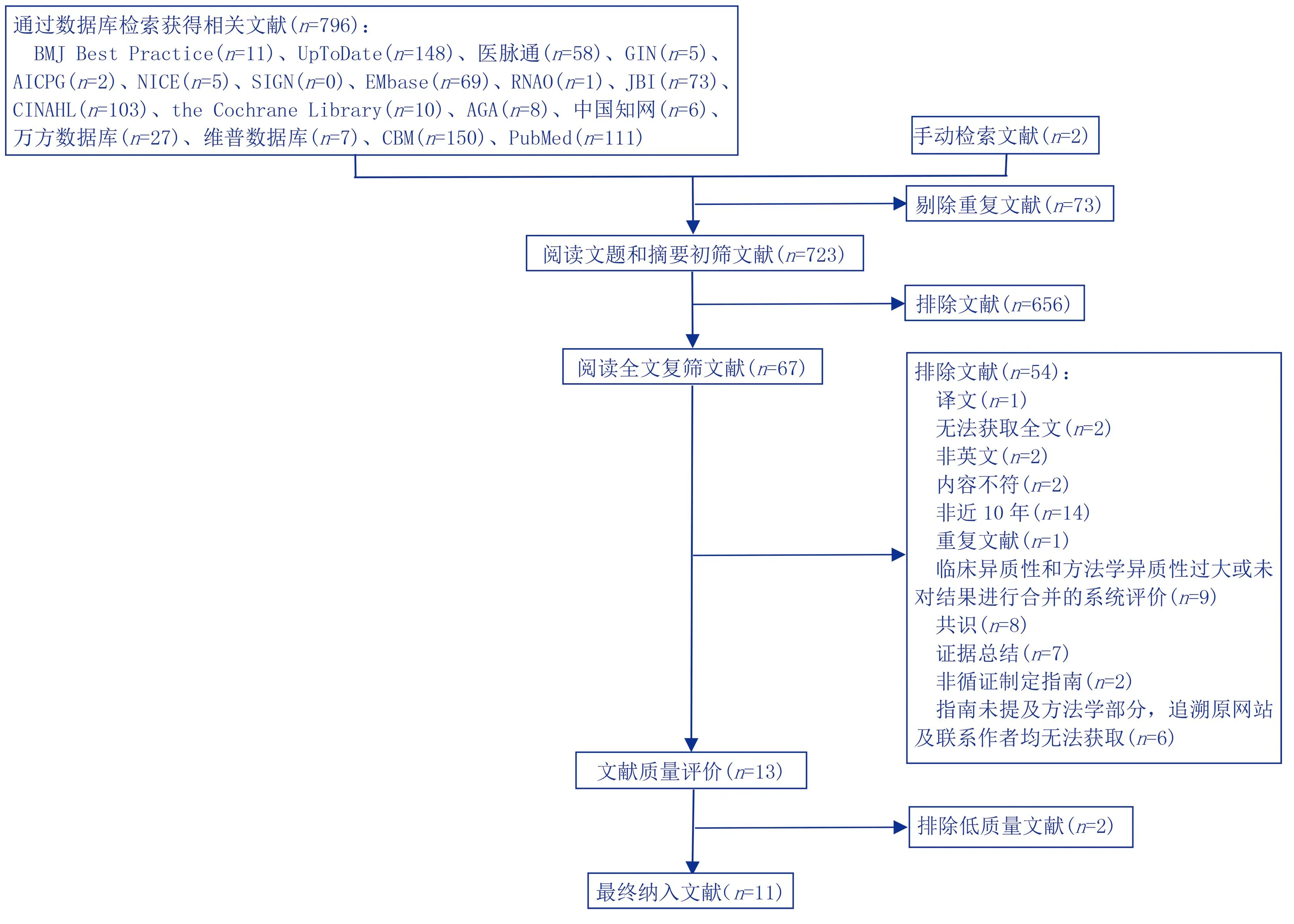
图1 文献筛选流程及结果
2.2 纳入文献的基本特征(见表1)
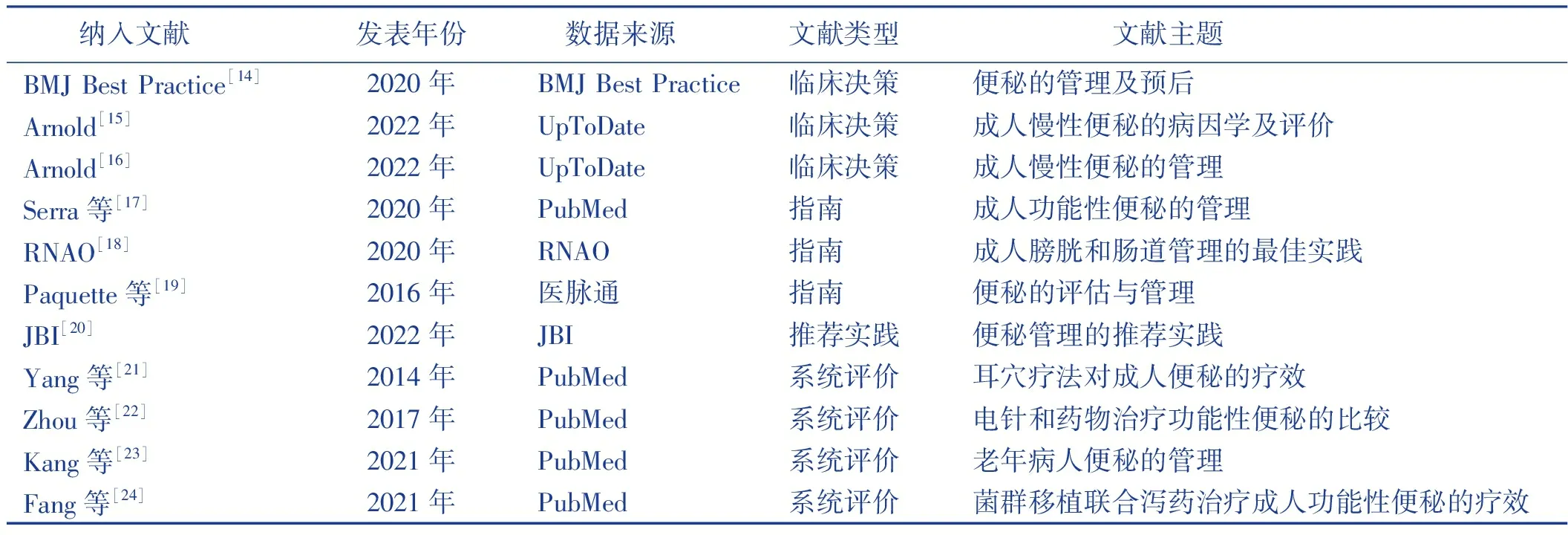
表1 纳入文献的基本特征
2.3 纳入文献的方法学质量评价结果
2.3.1 指南的方法学质量评价结果
本研究纳入3篇指南[17-19],分别从范围和目的、牵涉人员、开发的严谨性、呈现的清晰性、指南的适用性、编撰的独立性6个领域条目对指南进行评价,纳入指南的方法学质量评价结果见表2。
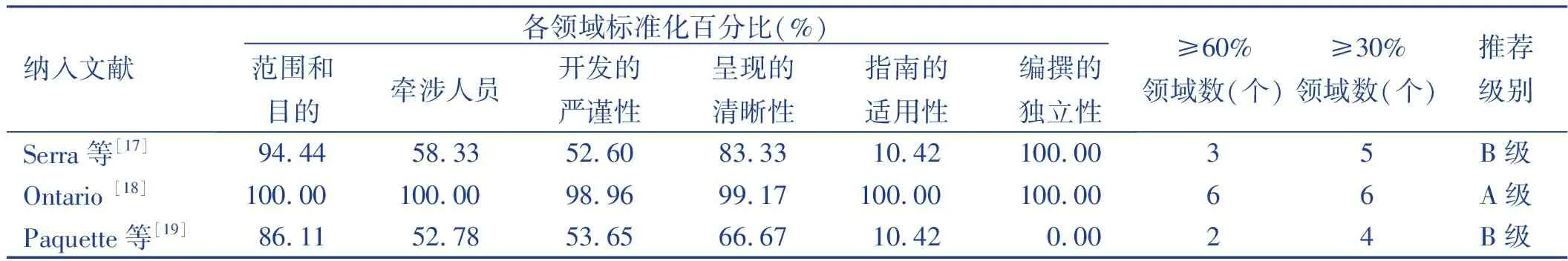
表2 纳入指南评价的方法学质量评价结果
2.3.2 临床决策的方法学质量评价结果
本研究纳入3篇临床决策[14-16],默认为高级别证据。
2.3.3 推荐实践的方法学质量评价结果
本研究纳入1篇推荐实践[20],来源于JBI,准予纳入。
2.3.4 系统评价的方法学质量评价结果
本研究共纳入4篇系统评价[21-24],其方法学质量评价结果见表3。

表3 纳入系统评价的方法学质量评价结果
2.4 证据总结
经过证据的提取和综合,最终汇总了6个方面、31条最佳证据,包括老年便秘病人评估与诊断、健康指导、药物干预原则、用药监测、辅助治疗、政策建议。采用JBI循证中心证据预分级标准(2014版)[25]对纳入的证据进行等级划分。证据主题和内容、证据等级见表4。

表4 老年住院病人功能性便秘管理的最佳证据总结
3 讨论
3.1 全面、规范评估与诊断,早期识别预警症状
证据1~证据8总结了全面、规范地评估与诊断老年病人便秘是症状管理的第一步。目前针对便秘多采用症状自我报告或者基于症状问卷进行诊断,没有统一的流程和标准[26]。证据1推荐使用罗马Ⅳ标准进行功能性便秘的诊断[17]。罗马Ⅳ标准列出了功能性便秘的具体诊断条目,包含了便秘具体症状表现、频率、持续时间等,目前该标准已在各项临床研究中展开应用[27]。未来可考虑对医护人员进行罗马Ⅳ标准应用的系统培训,并将其在临床进行推广。便秘可继发于许多常见疾病,详细的病史评估和体格检查对于识别排便障碍原因十分重要[28]。在进行病史评估时应对出现预警症状如便血、体重无明显诱因减轻或怀疑器质性疾病的病人多加关注,并根据其个体情况追加针对性的检查[15,17,19]。直肠指检是便秘病人临床评估的重要组成部分,可以检测直肠穹隆内的粪便、肛门直肠肿块、痔、肛裂、直肠脱垂和可能引起便秘的直肠前突[27],从而更好地对功能性便秘与器质性便秘进行鉴别,为治疗方案提供参考。指南及临床决策均指出应对所有便秘病人进行直肠指检[14-15,17-19]。然而,国内临床医生较少对老年病人进行直肠指检[29]。应进一步明确老年便秘病人的直肠指检率低的原因,并制定相应对策,以提高直肠指检率。
3.2 医护人员应为老年便秘病人制定个性化、多方面的健康指导方案
证据9~证据16总结了适用于老年便秘病人的健康指导,主要强调对于便秘的管理应是多方面的,包括饮食、液体、运动和个性化建议[17]。生活方式和饮食习惯的干预作为便秘的初始管理策略[14,19],除强调多方面管理外,还应提倡个性化。证据12表明对于没有脱水的病人,单独摄入额外的液体对便秘没有积极的影响[17],证据来源于一项对833名平均年龄为74岁的老年病人进行的观察性研究,发现71%的病人已经每天饮用6杯水或更多的水,并且在肠道症状方面,其与29%饮水较少的病人没有差异[30]。另一项包括2项小型随机对照试验和2项队列研究的系统综述[31]也指出通过增加膳食纤维、补液和运动来缓解慢性便秘的标准建议只对真正缺乏该物质的便秘病人有益。虽然生活方式和饮食习惯的干预通常作为便秘病人的初始管理策略,但由于老年人自身生理特点及病理方面的限制,在执行上述方案时可能会受到诸多限制,因此,对于部分老年人来说,泻药可能是其首选策略[32]。
3.3 科学使用泻药,做好用药监测
证据17~证据23总结了药物干预原则。证据17表明便秘病人在使用泻药进行治疗时采用循序渐进的方法:容积性泻药、渗透性泻药、粪便软化剂、刺激性泻药[20]。虽然容积性泻药是常见的一线治疗,但由于需要增加液体摄入量,因此并不适合老年病人[32]。目前渗透性泻药被认为是最适合老年病人的泻药类型[32]。聚乙二醇、乳果糖通常作为老年便秘病人的一线药物。有研究表明,聚乙二醇较乳果糖在改善大便次数、粪便稠度以及腹痛方面较优[33]。且聚乙二醇可在老年病人中长期安全使用达6个月[23]。因此,相较于乳果糖,在没有禁忌证的情况下更推荐聚乙二醇作为老年便秘病人的首选药物。
证据24~证据26强调了对于泻药使用疗效及不良反应的观察。渗透性泻药包括无机盐(镁化合物)和有机醇或糖(如乳果糖、聚乙二醇),其作用机制是通过产生渗透梯度,维持肠腔内的高渗透压,阻止肠道内盐和水分的吸收,从而扩张肠腔,刺激肠蠕动,缓解便秘。该作用机制的本质意味着可能会发生一些电解质异常,但最常见的不良反应是腹胀、胀气和痉挛[34]。提示医护人员应对使用渗透性泻药的老年病人做好不良反应的观察,对于怀疑可能发生电解质紊乱的病人可进行电解质监测。
3.4 开展辅助治疗,改善病人便秘
证据27~证据29总结了老年便秘病人的辅助治疗措施。证据27指出生物反馈疗法是用于纠正排便功能障碍(如排便协同失调)病人排便时盆底肌和肛门外括约肌的不适当收缩的首选疗法,但不适应于无排便协同失调的慢传输型便秘病人[16-17]。目前,生物反馈治疗的方法存在差异,缺乏正式的指导,也没有专业机构的共识或政策来培训、监督和规范从业者。未来可考虑制定生物反馈标准治疗方案,并将其在临床实践中进一步推广应用。证据29提到如保守治疗无效,在进行生理测试后,可考虑对符合条件病人进行手术治疗[17,19]。该项证据来源于一项纳入48项研究(涉及11种不同的手术方法)共1 443例便秘病人的系统综述,结果显示,65%病人平均排便频率从每周1.1次增加至19.7次,术前971例使用泻药的病人中,有88%的病人在术后不需要使用泻药,且病人满意度和生活质量评分均较高[34]。但证据来源均为观察性研究,缺乏随机对照试验,且病例数少,数据不一致,应进一步开展随机对照试验,完善针对不同病人手术方式的选择。
3.5 鼓励多学科合作,制定个性化肠道管理方案
近年来,多学科合作模式在临床逐步开展,其应用效果也得到了很好的反馈。部分老年病人的便秘可以在了解病情并在接受临床医护人员的帮助和指导下得到适当管理。但还有一部分老年病人对常规药物治疗乏效,便秘症状持续存在,且严重影响其日常生活[35]。老年人易患此类便秘,与其特定的病理、生理、心理因素相关,通常需要多学科团队共同协作,进行综合评估,才能对病人的便秘进行精准的评估诊疗,从而采取最佳的管理手段[18,36]。但便秘病人获得多学科合作评估诊疗及护理的机会受到保健服务环境的限制,可考虑进一步完善线上多学科合作模式的构建,以缓解医疗资源发展不平衡的问题。
4 小结
综上所述,本研究基于循证方法获得老年便秘病人预防管理的31条证据,为临床医护人员提供循证依据。由于证据来源多为国外文献,在临床应用时还需结合临床实际情况,考虑病人偏好、身体机能等方面原因。后续将进一步开展循证实践,将证据应用于临床实践,从而使病人受益。
