中西医结合联合心理干预对情绪障碍患儿消化道症状治疗初探Δ
2024-01-18胡泊洋赵一鸣季敬明王彦青
胡泊洋,赵一鸣,季敬明,史 学#,王彦青#
(1.国家儿童医学中心/首都医科大学附属北京儿童医院药学部,北京 100045; 2.国家儿童医学中心/首都医科大学附属北京儿童医院中医科,北京 100045)
2018年,中国青少年研究中心和共青团中央国际联络部发布的《中国青年发展报告》显示,我国17岁以下儿童青少年中,约3 000万人受到各种情绪障碍和行为问题困扰[1]。一份关于我国儿童青少年精神障碍流行病学调查显示,我国儿童青少年整体精神类疾病发病率为17.5%,其中注意缺陷多动障碍、对立违抗障碍和重性抑郁障碍是流行率最高的精神障碍[2]。焦虑、抑郁等情感障碍不仅会出现情绪问题,也会引起身体的不适,即躯体症状,主要涉及由自主神经支配的系统或器官,包括心血管系统、神经系统、呼吸系统、消化系统、内分泌系统、泌尿生殖系统等[3]。儿童和青少年群体多见胃肠道症状和疼痛障碍[4]。其中胃肠道症状对少年儿童的日常生活影响较大,值得重点关注。史学教授在我院中医科从事临床工作40余年,为首都医科大学教授、硕士生导师,多年来深耕小儿中西医结合治疗消化系统疾病。本研究通过回顾性汇总分析史学教授对情绪障碍儿童患者消化道躯体症状的治疗情况,探索中西医结合联合心理疏导疗法的治疗作用,以期为临床分辨、治疗该类患者提供一定的参考。
1 资料与方法
1.1 资料来源
收集2021年1月至2022年5月以上腹部疼痛、脾胃不和就诊于我院中医科的儿童患者门诊病历资料,包括姓名、性别、年龄(准确到日龄)、全部临床诊断、全部医嘱(包括实验室检查、影像学检查、功能检查、用药医嘱),回顾性分析患者的临床特点、治疗与转归。纳入标准:有详细的体格检查,血常规等常规实验室检查,腹部(肝胆胰脾肾)超声、消化道超声等影像学检查和胃电图检查;中药处方完整;患者信息资料完整;完成4周中药治疗。排除标准:未完成治疗周期或后续随访不全者。研究方案经我院伦理委员会审查和批准(编号:〔2023〕-E-124-R),符合各项伦理原则,且经批准豁免知情同意。
根据患者是否存在符合国际疾病与相关健康问题统计分类第十版(ICD-10)中情感性精神障碍(心境障碍)、神经症性、应激性和躯体形式障碍、伴有生理障碍和躯体因素的行为综合征(F30-59)或精神发育迟缓、心理发育障碍、通常发生于儿童及青少年期的行为和精神障碍(F70-98)的临床诊断,将患者分为单纯消化不良组、消化不良合并情绪障碍组(简称合并情绪障碍组)。根据《发展心理学》[5]对年龄阶段的划分,将患者进行年龄分组:童年早期(3~6岁)、童年中期(7~11岁)和青少年期(12~18 岁),以观察不同临床分组患者的年龄分布是否有特征。根据病例纳入标准,共收集44例患者,年龄3~16(8.91±3.05)岁,其中男性24例,女性20例。患者分组情况及人口学特征见表1。
1.2 方法
全部患者给予肠道微生态制剂、胃黏膜保护剂[6-7]及中药。患者就诊时,给予足够的同情心和耐心,以及适当的心理疏导。中药处方组成:炒稻芽、炒谷芽、炒建曲、木香、砂仁、醋鸡内金、酒黄精、焦山楂、草豆蔻、芦根、茯苓、龙眼肉和红枣。水煎2 次,≤3岁1次30 mL,>3岁1次50 mL,>7岁1次100 mL,1日2次,口服(具体用量因个体不同而调整)。
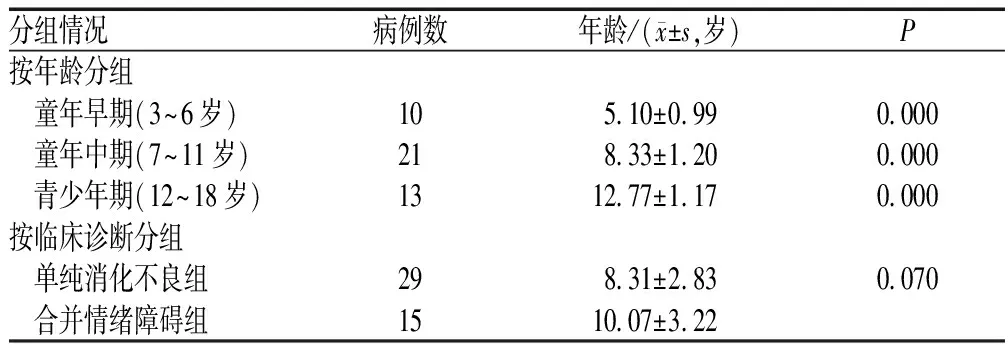
表1 患者分组情况及人口学特征Tab 1 Group of patients and demographic characteristics
1.3 量化计分标准
根据《脾胃病症状量化标准专家共识意见(2017)》[8],遴选25个主要临床表现,每个临床表现包括1—5个维度,共计42个维度,分别对患者进行计分。计分尺度分为4级,分别为无(0分)、轻度(1分)、中度(2分)和重度(3分)。所有条目均为正向计分,分值越高,表示症状越严重,健康状态越差。
1.4 疗效评定标准
以治疗前后症状积分改善情况作为主要结局指标。采用尼莫地平法计算疗效指数,以疗效指数作为次要结局指标。疗效指数=(疗前积分-疗后积分)/疗前积分×100%。疗效评定标准:临床痊愈,主要症状、体征消失或基本消失,疗效指数≥95%;显效,主要症状、体征明显改善,70%≤疗效指数<95%;有效,主要症状、体征明显好转,30%≤疗效指数<70%;无效,主要症状、体征均无明显改善,甚或加重,疗效指数<30%[9]。
1.5 统计学方法
2 结果
2.1 临床症状
患者主要临床表现为纳差、腹痛、便秘、恶心、呕吐和呃逆,伴随口臭、早饱、反酸、腹胀和嗳气等症状。腹部超声/消化道超声检查提示无阳性体征;胃电图检查提示胃动力不足,胃内少量滞留物停留,消化道积气。治疗后,各项症状出现人次均降低,纳差、腹痛、呕吐、恶心和便秘等5项症状减少人次数居前列,见图1。
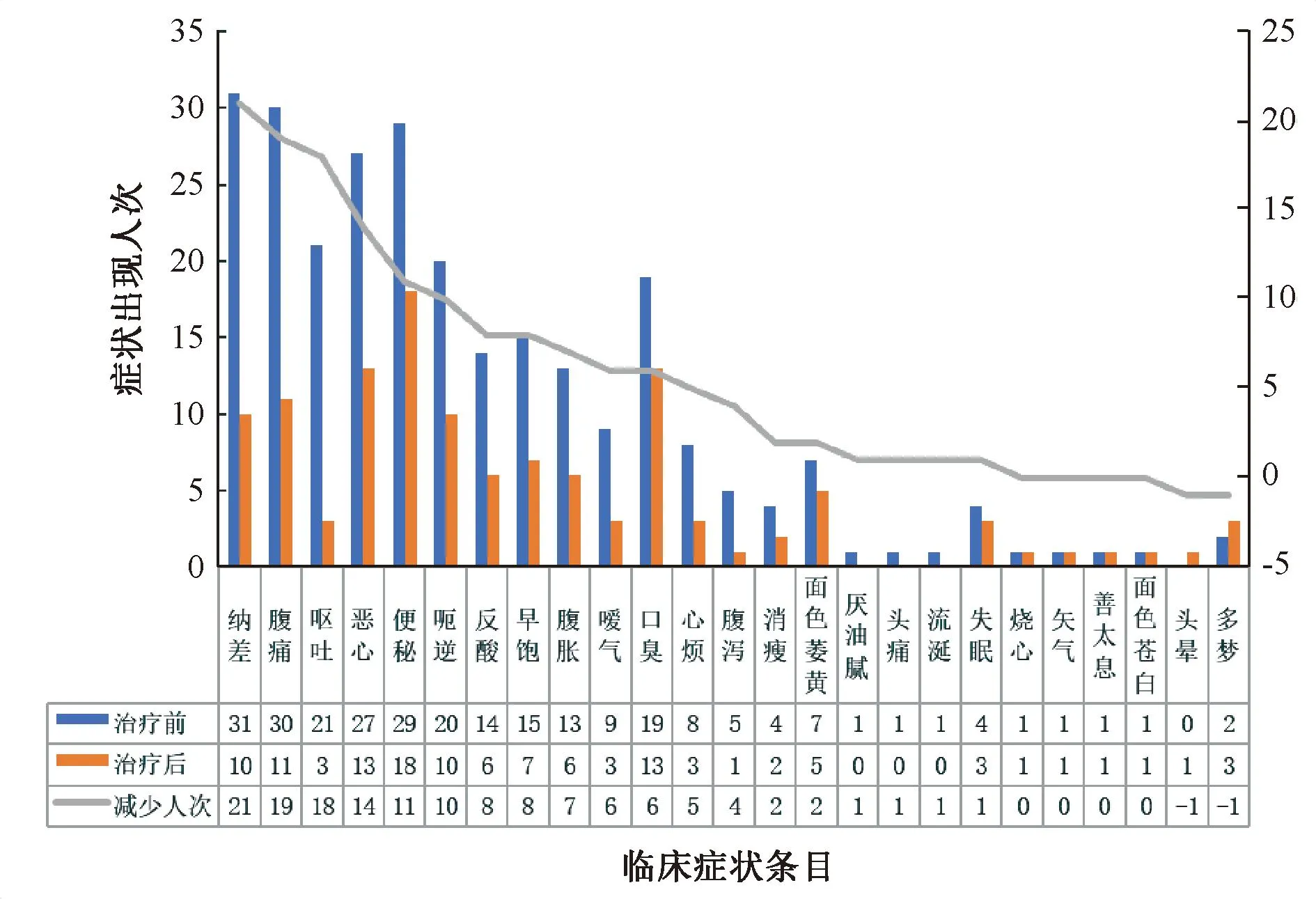
图1 治疗前后症状出现的人次变化Fig 1 Changes in symptoms before and after treatment
2.2 总体样本结果
全部患者治疗前的症状总积分为(16.50±7.37)分,治疗后为(4.00±3.95)分,治疗前后症状总积分的差异有统计学意义(P<0.001)。全部患者纳差、腹痛、呕吐、恶心、便秘、呃逆、反酸、早饱、腹胀、嗳气、口臭、心烦及面色萎黄等13项症状治疗前后积分的差异均有统计学意义(P<0.05),与症状分布情况相符合,见表2。达到临床痊愈的患者占比为15.91%(7/44),达到显效的患者占比为50.00%(22/44),达到有效的患者占比为34.09%(15/44)。

表2 全部患者治疗前后各项症状积分比较(分)Tab 2 Comparison of various symptom integrals in patients before and after treatment (points)
2.3 分组样本结果
对两组患者治疗前后症状总积分进行差值计算。结果显示,单纯消化不良组患者的症状总积分为(11.34±4.03)分,合并情绪障碍组为(14.73±5.40)分,两组的差异有统计学意义(P<0.05)。
对两组患者治疗前后主要临床症状积分进行差值计算。结果显示,两组患者嗳气和心烦症状积分的差异有统计学意义(P<0.05),其余症状积分的差异无统计学意义(P>0.05),见表3。
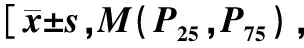
表3 单纯消化不良组、合并情绪障碍组患者治疗前后临床症状积分差值比较分]Tab 3 Comparison of the difference in clinical symptom integrals between the simple dyspepsia group and the combined emotional disorder group before and after
两组患者的临床症状分布差异结果显示,单纯消化不良组患者心烦症状的出现频率为3.45%(1例),合并情绪障碍组为46.67%(7例),两组的差异有统计学意义(P<0.05)。单纯消化不良组患者多梦症状的出现频率为0,合并情绪障碍组为20.00%(3例),两组的差异有统计学意义(P<0.05)。
3 讨论
本研究结果表明,治疗方案对于全部患者的消化道症状均有明确的治疗效果,且因合并情绪障碍组症状积分差值高于单纯消化不良组,可认为合并情绪障碍组疗效更优。其原因可能有2点:(1)在胃肠系症状上,合并情绪障碍组患者主要症状积分普遍偏高,且出现较多次要症状;(2)在全身症状上,合并情绪障碍组患者出现心烦、多梦等症状,比单纯消化不良组出现的全身症状多且杂。即合并情绪障碍的患者治疗前的病情更复杂。其中心烦症状积分治疗前后的差值在两组间差异明显,表明情志方面的症状缓解对总体的治疗效果产生了正面的作用,对于情绪障碍引起的消化道躯体症状,史学教授的治疗方案有较好的临床反馈。
目前,随着精神障碍诊断标准的更新,对躯体症状障碍的诊断逐渐明确,但其病因仍不清楚,治疗仍缺乏规范,常见的治疗方案为药物治疗联合心理治疗或物理治疗等[10],常用药物包括抗抑郁药、非典型精神病药。儿童和青少年产生负性情绪无法疏解时,会通过躯体症状表现出来,累及的生理系统症状与成年人相似[11],而表现形式多变,如学习压力大时会表现腹痛、腹胀和嗳气等胃肠道功能障碍[12]。在治疗上,针对躯体症状,以对症治疗改善功能为主;针对情绪障碍,则需根据情况判断是否给予抗精神病药。但由于目前批准儿童可使用的药物种类少,故超说明书用药情况普遍[13],使用时不仅需要考虑药物的不良反应,且治疗效果也有待观察。中医学认为,人体为一个整体,患者的躯体症状与其心理状态密不可分,互相影响,互为因果[14]。消化系统的躯体症状或功能性胃肠病都可理解为心身疾病,基于“因郁致病、因病致郁”的心身互动关系[15],如能二者兼顾,则可事半功倍。故史学教授在治疗上遵从古法,兼顾脏腑与情志,从多方面入手,拟定处方及治疗方案。
治疗方案以保护胃黏膜、调节肠道菌群作为西医处置,以健脾和胃、疏肝解郁和养心安神的中医治法治疗胃肠不适,调节情志不舒。方解:炒谷芽、稻芽味甘性平,炒后增强健脾消食疏肝作用。炒建曲醒脾和胃;焦山楂消食和胃、行气化瘀;醋鸡内金健脾消食、疏肝助脾,共奏消食化积之功。木香善行中焦脾胃气滞而止脘腹胀痛;砂仁既化湿醒脾又温中行气散滞;草豆蔻燥湿化浊温中行气,三药共用,温化中焦寒湿,行脾胃气滞,助中焦脾胃运转正常,肝气得以舒畅。炒谷芽、醋鸡内金亦有疏肝解郁之功,可使脾气健运,肝气条达。黄精味甘性平,既养脾阴又益脾气,酒蒸后可助药势,滋而不腻;芦根性甘寒,可清胃热而生津止渴,降胃气而和胃止呕,两药并用,以养脾阴护胃津,防止温热药味耗损津液。茯苓甘淡性平,健脾安神;龙眼肉和红枣补益心脾,养血安神,对情绪障碍的患者可益心脾,宁心神,安睡眠。全方轻淡平和,补而不腻,养胃而不碍脾,质地轻灵,剂量轻微[16],且口味良好,患者依从性好。
有学者对儿童躯体化障碍发病情况进行分析时发现,儿童躯体化障碍的发病率随年龄增长而升高,但本研究未能呈现此趋势,可能与样本数量较少有关[17]。当患者出现消化道躯体症状时,与单纯躯体疾病或功能性胃肠病之间多有相似[18],因此,亟需提升医师对该类疾病的辨识能力。
基于此,史学教授在诊疗中强调对患者的负面情绪要及时分辨,当观察到有明显异常心理行为的患者,应及时引导其监护人共同面对患者的心理行为问题。因此,药师在团队中一方面开展药学服务。针对已接受神经科或精神科药物治疗的患者,药师通过及时跟踪药物最新信息,从药品的合理应用、药品超说明书用药的安全性[19]及联合用药的药动学相互作用[20]等方面,提示医师和患者家属注意相关问题,合理使用药物,减轻不良反应。另一方面,协助医师对患者开展心理疏导,通过言语疏导给予其支持和帮助,使患者明了事理、树立信心、安定情绪,变消极心理为积极心理,以良好的心理状态接受治疗。
本研究为回顾性分析,虽然研究结果显示具有较好的临床疗效,但选取研究病例的周期较短,仍有待后期长期随访观察。本研究侧重于回顾性分析史学教授应用中西药物的治疗效果,但对患者的精神心理状态评定和生活质量评价,尚欠缺评估。下一步拟在此基础上开展前瞻性研究,借助专业的中医脾胃系统疾病PRO量表、躯体症状严重程度量表,联合精神心理门诊选择标准化的心理测量工具对患者进行精神心理状态和疗效评定[21]。此外,在治疗周期正在接受药物治疗情绪障碍的患者,表现出的消化系统不适与精神科治疗药物的胃肠道不良反应是否相关,本研究中未进行判定,故对于药物致消化系统症状的评估和治疗也有待进一步研究。
