基于增强CT瘤体与瘤周CT值比值鉴别G3级胰腺神经内分泌瘤与胰腺神经内分泌癌
2024-01-05张朝阳
张朝阳
(晋城大医院医学影像科,山西 晋城 048006)
随着检测手段的进步,近年胰腺神经内分泌肿瘤(pancreatic neuroendocrine neoplasm, PNEN)发病率呈上升趋势[1-2]。PNEN起病隐匿,易早期转移,临床表现因激素分泌水平不同而存在明显个体差异[3-4]。根据2019年WHO分类标准,PNEN可分为G1~G3级胰腺神经内分泌瘤(pancreatic neuroendocrine tumor, PNET)及胰腺神经内分泌癌(pancreatic neuroendocrine cancer, PNEC)。G3级神经内分泌瘤(neuroendocrine tumor, NET)患者中位生存期41~99个月,而神经内分泌癌(neuroendocrine cancer, NEC)仅为8~13个月,且二者治疗策略不同,准确鉴别G3级PNET与PNEC具有重要临床意义[5]。本观察增强CT瘤体与瘤周CT值比值鉴别G3级PNET与PNEC的价值。
1 资料与方法
1.1 研究对象 回顾性收集2012年6月—2022年11月39例于晋城大医院接受腹部CT检查的PNEN患者,男19例、女20例,年龄27~75岁、平均(54.7±12.6)岁。纳入标准:①病理诊断为G3级PNET或PNEC;②腹部CT检查前未接受抗肿瘤治疗;③CT图像质量佳,显示病灶良好;④相关资料完整。根据病理结果将患者分为PNET组(n=18)及PNEC组(n=21);PNET组男11例、女7例,年龄27~73岁、平均(53.5±14.1)岁,均经穿刺活检诊断;PNEC组男8例、女13例,年龄32~75岁、平均(55.8±11.3)岁,9例经手术活检、12例经穿刺活检诊断。本研究经院伦理委员会批准(LL2023062101);检查前患者均签署知情同意书。
1.2 仪器与方法 采用GE Optima 680 CT仪行腹部扫描,范围自膈顶至脐水平;参数:管电压120 kV,管电流250 mA,螺距0.992,矩阵512×512,层厚及层间距均为3 mm。完成平扫后以流率2.5 ml/s经肘静脉团注对比剂碘普罗胺(240 mgI/ml,100 ml),于腹主动脉CT值达100 HU自动触发动脉期扫描,于触发后70 s行门静脉期扫描。重建图像层厚及层间距均为3 mm。
1.3 图像分析 由2名具有10年以上工作经验的影像科医师于图像存储与传输系统共同阅片,记录肿瘤位置、大小、成分、有无钙化及其均匀性(以肿瘤实性部分CT值差值≤10 HU为同质性、>10 HU为异质性),以及有无主胰管扩张、胆管扩张、胰管内侵犯及血管侵犯;意见不一致时经协商决定。由其中1名医师尽量避开囊变坏死区于瘤体、瘤体边缘至瘤周10 mm(瘤周A)及瘤周10~20 mm(瘤周B)手动勾画面积6~10 mm2的类圆形ROI,测量2次其动脉期及门静脉期CT值,取均值;计算动脉期及门静脉期瘤体与瘤周A CT值比值(CT比值1)、瘤体与瘤周B CT值比值(CT比值2)。
1.4 统计学分析 采用 SPSS 25.0统计分析软件。以±s表示符合正态分布的计量资料,行t检验。以χ2检验或Fisher精确概率法比较计数资料。对计量资料行单因素logistic回归分析;对计数资料以受试者工作特征(receiver operating characteristic, ROC)曲线及曲线下面积(area under the curve, AUC)筛选鉴别G3级PNET与PNEC的有效指标;构建多因素logistic回归模型,分析其鉴别效能。P<0.05为差异有统计学意义。
2 结果
2.1 组间一般资料与CT特征比较 组间患者年龄、性别、肿瘤位置、大小、成分、钙化,动脉期CT比值1及门静脉期CT比值1差异均无统计学意义(P均>0.05);而肿瘤均匀性、主胰管扩张、胆管扩张、胰管内侵犯、血管侵犯、动脉期CT比值2及门静脉期CT比值2差异均有统计学意义(P均<0.05)。见表1及图1。

图1 于腹部轴位门静脉期CT图中勾画ROI A.患者男,63岁,胰腺尾部G3级NET; B.患者女,48岁,胰腺体部NEC (红色区域示瘤体、黄色区域示瘤周A、蓝色区域示瘤周B)

表1 G3级PNET与PNEC患者一般资料及CT特征比较
2.2 构建模型 单因素logistic回归分析结果显示,肿瘤均匀性、主胰管扩张、胆管扩张及血管侵犯均为鉴别G3级PNET与PNEC的有效指标,见表2。ROC曲线显示,动脉期CT比值2及门静脉期CT比值2均为G3级PNET与PNEC的独立预测因素,见表3及图2。

图2 动脉期及门静脉期CT比值2鉴别G3级PNET与PNEC的ROC曲线 图3 各模型鉴别G3级PNET与PNEC的ROC曲线

表2 以单因素logistic回归分析筛选鉴别G3级PNET与PNEC有效指标(n=39)
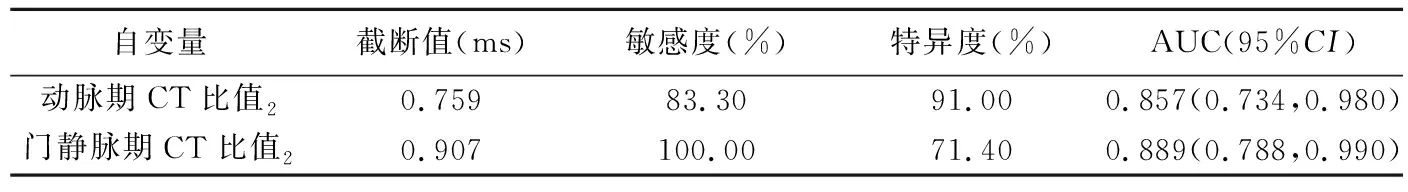
表3 以ROC曲线筛选鉴别G3级PNET与PNEC的有效指标(n=39)
分别以动脉期CT比值2+门静脉期CT比值2及肿瘤均匀性+动脉期CT比值2+门静脉期CT比值2构建多因素logistic回归模型,前者鉴别G3级PNET与PNEC的敏感度、特异度及AUC分别为76.20%、88.90%及0.899,后者的敏感度、特异度及AUC分别为85.70%、88.90%及0.926。见图3。
3 讨论
G3级PNET与PNEC细胞分化程度、肿瘤生长速度、Ki-67指数及受体表达均相似,既往研究[6-9]分别采用CT、MRI及PET/CT联合直方图、影像组学及深度学习等手段予以诊断或鉴别。腹部增强CT为PNEN一线影像学检查方法。本研究观察增强CT瘤体与瘤周CT值比值用于鉴别G3级PNET与PNEC的价值。
动脉期/门静脉期与平扫CT值比值可较为客观地反映肿瘤性质,其变化幅度与瘤周组织浸润程度及有无远处转移具有相关性。病灶CT值易受瘤周水肿及邻近胰腺组织受侵等因素影响。本研究将瘤周区域细划为距病灶较近的瘤周A区及距病灶较远的瘤周B区,结果显示PNET组动静脉期CT比值2均高于PNEC组(P均<0.001),而组间CT比值1无明显差异(P均>0.05),且CT比值2为鉴别G3级PNET与PNEC的有效指标,提示距瘤周B区CT值更为稳定。
既往研究[10]报道,G1级与G2级PNET肿瘤大小差异显著(P<0.01),而肿瘤均匀性、钙化、囊变及主胰管扩张差异均无统计学意义(P均>0.05);但WANG等[11]认为PNEC异质性高于PNET(P<0.05)。本研究中PNET组与PNEC组肿瘤大小无明显差异(P均>0.05),肿瘤均匀性、胰胆管扩张及胰管/血管侵犯组间差异均有统计学意义(P均<0.05),支持WANG等[11]的观点。
de ROBERTIS等[6]报道,以MRI联合直方图预测PNEN分级的敏感度、特异度及AUC分别为83.3%、61.1%及0.757。D'ONOFRIO等[9]认为CT纹理特征对G1~G3级PNET具有较好的鉴别效能(AUC为0.732~0.924)。本研究联合动脉期CT比值2+门静脉期CT比值2模型鉴别G3级PNET与PNEC的敏感度、特异度及AUC分别为76.20%、88.90%及0.899,提示模型具有良好的鉴别诊断效能及特异度,但敏感度低于既往研究[6],考虑与研究对象的PNEN分级不同有关;以动静脉期CT比值2联合CT特征(肿瘤均匀性)可明显提高鉴别效能(AUC=0.926)。
综上所述,动脉期与门静脉期CT比值2可鉴别G3级PNET与PNEC;联合CT特征有助于提高鉴别诊断效能。但本研究为单中心回顾性研究、样本量较小,且构建多因素logistic回归模型时纳入CT特征有限,有待后续进一步完善。
