重度瘢痕性睑外翻个性化手术治疗1 例报告及文献复习
2024-01-05董雅儒
张 锐, 于 澎, 张 浩, 董雅儒, 裴 颖
(吉林大学第二医院眼科,吉林 长春 130022)
瘢痕性睑外翻的发病原因是眼睑皮肤的瘢痕或挛缩引起眼睑前层相对缩短,对睑缘产生持续外翻的张力,最终牵拉眼睑与眼表分离[1]。瘢痕性睑外翻的致病因素包括创伤、烧伤、既往手术、瘢痕性类天疱疮和多形性红斑等炎症性皮肤病及鱼鳞病等部分遗传性疾病[2-4]。疤痕或挛缩的皮肤破坏了眼睑的正常解剖结构和力学平衡,导致眼睑向外旋转。瘢痕性睑外翻会限制眼睑的活动,导致睑裂闭合不全,继而形成暴露性角膜炎,严重者可能出现角膜穿孔或致盲[5]。烧烫伤是引起瘢痕性睑外翻的常见原因之一,烧伤患者中约20%发生于面部,其中约15%的患者有眼部受累。超过50%的眼部并发症是由下眼睑组织的瘢痕收缩引起下睑外翻导致的[6]。既往研究[7-9]报道主要针对下睑的瘢痕性外翻,对于上、下睑同时发生重度瘢痕性外翻的报道较为少见。本文作者报道1 例因烧伤导致双眼上、下睑重度瘢痕性外翻29 年的患者,伴有暴露性角膜炎及视力下降,通过全厚皮片移植及眼睑后层水平缩短取得了良好的治疗效果。分析该例患者的诊疗过程,并结合相关文献复习,以期为该类疾病的个性化治疗提供参考。
1 临床资料
1.1 一般资料患者,女性,33 岁,因“烧伤致双眼上、下睑外翻29 年,加重1 年”就诊于吉林大学第二医院眼科。该患者于29 年前颜面部和双手重度烧伤,面部瘢痕挛缩后出现双眼上、下睑外翻及口唇外翻,逐渐加重。10 年前出现双眼睑裂闭合不全,伴红肿、疼痛、流泪和视力下降等症状。因家庭经济原因,未行系统诊治。近1 年来,因上述症状加重并伴有右眼视力急剧下降,诊断为瘢痕性睑外翻和暴露性角膜炎,于2021 年1 月17 日收入本院。
1.2 眼科查体视力:右眼0.03,矫正0.4;左眼0.8。双眼眼压和眼球运动正常。头面部广泛性瘢痕形成,头发和眉毛脱失,双侧耳廓及鼻尖部分缺如,口唇外翻。双侧眼睑皮肤瘢痕挛缩,上、下睑外翻、固定,无活动度。双侧上、下睑鼻侧睑缘结构模糊,睫毛缺如。双侧上、下眼睑严重卡他性外翻并发暴露性角膜炎,严重眼睑下垂,且在闭合时无法移动。双眼结膜完全性暴露,充血水肿和粗糙角化。右眼睑裂区角膜溃疡和白色瘢痕,周围有新生血管长入。左眼睑裂区角膜浅层溃疡,周围有新生血管长入。其余眼科查体未见明显异常。见图1。
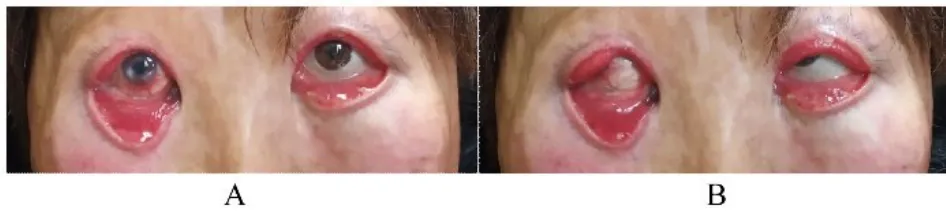
图1 重度瘢痕性睑外翻患者术前外观Fig. 1 Preoperative appearances of patient with severe cicatricial ectropion
1.3 手术经过和随访手术在全麻下进行。手术切口平行于睑缘,距睫毛2 mm 处切开皮肤瘢痕,内侧超过内眦角接近鼻根部,外侧超过外眦角,上、下睑切口不连接成环形。该患者的眼轮匝肌层由于烧伤导致其极薄。分离瘢痕和眼轮匝肌至眶缘,轮匝肌表面无瘢痕残留。彻底松解瘢痕对眼睑的牵拉后,睑缘复位并恢复正常活动度。由于睑缘在长期的瘢痕牵拉下已明显延长,楔形剪除多余的睑板结膜组织,对位缝合,使睑板与眼球表面贴合。缝合睑裂(图2A)。测量眼睑皮肤缺损的大小和形状,按130%放大率于锁骨上区取全厚皮片。将游离皮片铺于眼睑缺损区,间断缝合皮片边缘和睑部创缘(图2B)。采用20 mL 注射器针头在皮片上打孔10~15 个,去除皮片下方积血,油纱覆盖皮片,荷包加压包扎(图2C)。直接拉拢皮肤供区的切口,5/0 可吸收性缝线缝合皮下组织,6/0 不可吸收性缝合线缝合皮肤。

图2 重度瘢痕性睑外翻患者个性化手术治疗过程Fig. 2 Personalized surgical procedures of patient with severe cicatricial ectropion
术后14 d 拆除患者荷包和睑裂缝线。移植皮片正常肤色,眼睑形态良好,与眼球表面贴合紧密(图2D)。结膜充血消退,角膜溃疡修复,视力提高。术后12 个月复查,皮片完全成活,无色素沉着;眼睑形态正常,活动度良好,下睑轻度睑球分离,未出现明显外翻。术后患者对外观改善满意。见图3。
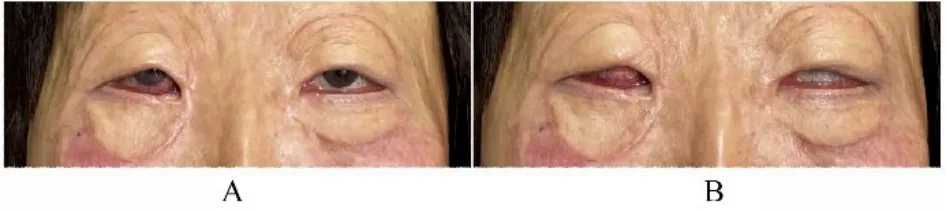
图3 重度瘢痕性睑外翻患者术后12 个月外观Fig. 3 Appearances of patient with severe cicatricial ectropion 12 months after operation
2 讨 论
瘢痕性睑外翻是一种由眼睑及周围皮肤的疤痕或挛缩引起的睑缘向外翻转疾病[10]。若不及时治疗,睑外翻会产生不适、刺激和潜在的并发症,如异物感、畏光、流泪、分泌物增多、角结膜干燥和结膜充血等,严重者可继发暴露性角膜炎和视力下降[11]。睑外翻的程度可分为轻度、中度和重度,轻度为眼睑和眼球分离;中度为睑结膜外翻但下穹隆仍存在;重度为整个睑结膜完全翻转,眼睛下穹隆消失不见[12]。研究[13]显示:针对瘢痕性睑外翻的治疗包括非手术治疗和手术治疗。对于轻度睑外翻或存在手术禁忌证的患者,可采用人工泪液、润滑软膏、局部皮质类固醇和全身药物改善眼睑功能和减少角膜损伤,也可通过脂肪填充或激光治疗减少瘢痕牵拉[14-16]。尽管保守治疗可以缓解患者症状,但并未解决导致瘢痕性睑外翻的根本问题[17]。中重度睑外翻的患者必须进行手术治疗,主要目的是恢复眼睑边缘与眼球贴合的解剖关系,恢复眼睑功能和美观[18]。若眼睑皮肤无明显缺损,仅由于轻微的局部瘢痕引起的睑外翻可采用“V-Y”形或“Z”形皮瓣移位等方法解决[19-20]。但若有眼睑皮肤缺损且瘢痕较深,需充分松解后采用邻近皮瓣移位修补或游离全厚皮片移植等术式[13,21-23]。
手术治疗瘢痕性睑外翻主要解决瘢痕组织对睑板及其支持结构在垂直方向的牵拉,睑板、眼轮匝肌和内外眦韧带等结构在水平方向的延长和松弛,皮肤和眼轮匝肌缺损的问题[8-9,24]。因此,手术纠正瘢痕性睑外翻需释放垂直方向的瘢痕牵引,水平收紧眼睑使其与眼表贴合并采用全层皮肤或皮瓣修补眼睑皮肤缺损。
治疗瘢痕性睑外翻最核心的原则是消除垂直方向的牵拉力量。因此,必须充分松解瘢痕组织,使眼睑恢复至正常的生理位置。该例患者的手术切口平行于睑缘,内侧超过内眦角接近鼻根部,外侧超过外眦角,扩大了松解瘢痕的范围[25]。在眼轮匝肌表面分离瘢痕粘连至上、下眶缘。该例患者属于重度睑外翻,故彻底松解粘连后,瘢痕组织自动回缩至眶缘处,无需切除瘢痕。此外,在分离过程中,建议尽可能保留眼轮匝肌,以防止术后出现睑裂闭合不全[26]。眼轮匝肌表面不应残留瘢痕组织,以提供良好的受区环境,利于移植皮片的成活。
解决瘢痕性睑外翻在水平方向的延长和松弛,可使睑板完美地贴附于眼球表面。若患者病程较短,水平方向眼睑松弛是可逆性的,无需做特殊处理[27]。该例患者由于其病程较长,睑板发生了不可逆性的水平延长,睑板前眼轮匝肌极薄。因此在术中将多余的睑板进行楔形切除,以缩短眼睑水平方向组织量、增加睑板的张力及其与眼球的贴合度和稳定睑板位置。术后14 d 复查时,上、下睑与眼球表面贴合良好;术后12 个月复查时,下睑出现轻度睑球分离,无明显眼睑外翻。下睑睑球分离的原因主要是烧伤所致的睑板前轮匝肌极薄,且下睑易受重力影响形成外翻。眼轮匝肌是维持眼睑水平张力的重要因素。该例患者在术中缩短了眼睑后层,使睑板贴合于眼球表面,但忽视了眼轮匝肌菲薄的情况未加强眼睑水平张力措施。因此,对于重度瘢痕性下睑外翻患者,不仅要缩短睑板,还要应采用阔筋膜等材料加强眼睑水平张力[7]。
全厚皮片移植的移植物存活率较高,且供体部位损伤较小[28]。眼周皮瓣是修复眼睑缺损的最好选择,其与眼睑皮肤颜色、厚度及质地接近,并带有血供,较易成活[29]。该例患者头面部广泛性烧伤瘢痕,眼睑周围无合适的皮瓣供区,仅可选择游离皮片移植。游离植皮的优点是手术方法简单,组织来源丰富,供区隐蔽;缺点是皮片存活后存在不同程度的色素沉着、皮片收缩和瘢痕性瘢痕,可通过按摩和类固醇软膏缓解[23]。该例患者选择锁骨上区的全厚皮片修补眼睑缺损,取皮面积占眼睑缺损区面积的百分率为130%,皮片成活后收缩程度较小,色泽变化少。与既往常见的下睑外翻病例[18,27]不同,该例患者上、下眼睑均为严重的睑外翻,但为避免环状植皮以减少后期环状挛缩引发睑裂变形,上、下睑的手术切口未相连。术中短暂的睑裂缝合和荷包加压包扎是为减少眼睑运动和咀嚼时面部运动对皮片成活的影响。
综上所述,对于重度瘢痕性睑外翻患者,瘢痕牵拉的彻底松解、眼轮匝肌的最大限度保留和加强、睑板的选择性切除和皮瓣或皮片尺寸及厚度的确定均为个性化治疗中必须重视的因素。临床上需全面评估患者情况,综合考量术式选择和手术细节,以达到理想的手术效果。
