腹腔镜下肝癌根治术患者麻醉苏醒期躁动的影响因素研究
2024-01-02张岚
张 岚
(柳州市人民医院麻醉科,广西 柳州 545006)
肝癌为临床常见的恶性肿瘤,具有高发病率、高死亡率的特点[1]。病毒感染,长期不规律的饮食习惯及胆道系统的先天性疾病均有可能诱发肝癌,同时肝癌患者也会出现多种器官功能衰退的特征,从而增加患者死亡风险[2]。目前,临床上多采用手术治疗的方式切除肿瘤组织,但在传统手术治疗中,患者术中出血较多,手术创口较大,术后恢复缓慢[3]。随着腹腔镜技术的不断成熟,腹腔镜下肝癌根治术由于其损伤小、恢复快及干扰少等优点成为治疗肝癌的主要方法。但肝癌根治术操作复杂繁琐,麻醉时间长,患者易在麻醉苏醒期产生躁动[4],常表现为麻醉苏醒期出现思维混乱、兴奋、无理性言语、哭喊及肢体不按指令活动等症状,从而影响进一步观察及治疗[5]。因此,本研究观察腹腔镜下肝癌根治术患者麻醉苏醒期躁动的独立危险因素,以便及时采取有效措施进行预防,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2022年1月柳州市人民医院收治的120例行腹腔镜下肝癌根治术治疗的肝癌患者的临床资料,观察患者麻醉苏醒期情况,依据镇静-躁动评分(SAS)[6]分为非躁动组(82例,SAS<5分)和躁动组(38例,SAS≥5分)。非躁动组患者中男性50例,女性32例;BMI 22.00~26.12 kg/m2,平均BMI(23.84±1.80)kg/m2;合并糖尿病35例,合并高血压20例;美国麻醉医师协会(ASA)分级[7]:Ⅰ级42例,Ⅱ级34例,Ⅲ级6例;插管类型:单腔管80例,双腔管2例。躁动组患者中男性28例,女性10例;BMI 21.12~25.23 kg/m2,平均BMI(23.17±1.71)kg/m2;合并糖尿病21例;合并高血压11例;ASA分级:Ⅰ级19例,Ⅱ级15例,Ⅲ级4例;插管类型:单腔管38例,双腔管0例。本研究经柳州市人民医院医学伦理委员会批准。纳入标准:①符合肝癌的诊断标准[8],且经临床影像学检查确诊;②年龄为20~75岁;③患者手术过程中的各项指标记录完备;④可进行全身麻醉。排除标准:①对本研究使用的麻醉药物过敏者;②患有其他肿瘤疾病者;③重要脏器功能衰退者;④合并精神疾病或认知障碍者。
1.2 研究方法 收集并记录患者一般资料。一般资料包括年龄、术前心理状况、肌松药物残留、全身麻醉方式、手术时间、术中出血量、拔管时间及术后苏醒时间。采用抑郁自评量表(SDS)[9]和焦虑自评量表(SAS)[9]评价患者术前心理状况。SDS与SAS均有20条项目,总分80分,SDS评分≥53分、SAS评分≥50分为阳性[9]。以最少有1个量表结果阳性为心理状况不良;年龄、肌松药物残留、全身麻醉方式、手术时间、拔管时间及术后苏醒时间来自病历记录。
1.3 观察指标 ①比较两组患者一般资料。②分析腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的独立危险因素。
1.4 统计学分析 全文数据采用SPSS 22.0统计学软件处理。计数资料以[例(%)]表示,组间比较行χ2检验;计量资料以()表示,组间比较采用独立样本t检验。影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的单因素分析 与非躁动组相比,躁动组患者年龄≥60岁、术前心理状况不良、残留肌松药物及麻醉方式为静吸复合麻醉的占比更高,手术时间更长,差异有统计学意义(P<0.05);两组患者术中出血量、拔管时间及术后苏醒时间比较,差异无统计学意义(P>0.05),见表1。

表1 腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的单因素分析
2.2 腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的多因素Logistic回归分析 将可能影响腹腔镜下肝癌根治术患者麻醉苏醒期躁动的因素纳入多因素Logistic回归分析,以麻醉苏醒期是否发生躁动为因变量,年龄、术前心理状况、肌松药物残留、静吸复合麻醉及手术时间(连续变量)作为自变量,并行量化赋值,见表2。多因素Logistic回归分析结果显示,年龄≥60岁、术前心理状况不良、残留肌松药物、静吸复合麻醉及手术时间长是腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的独立危险因素(P<0.05),见表3。

表2 量化赋值表
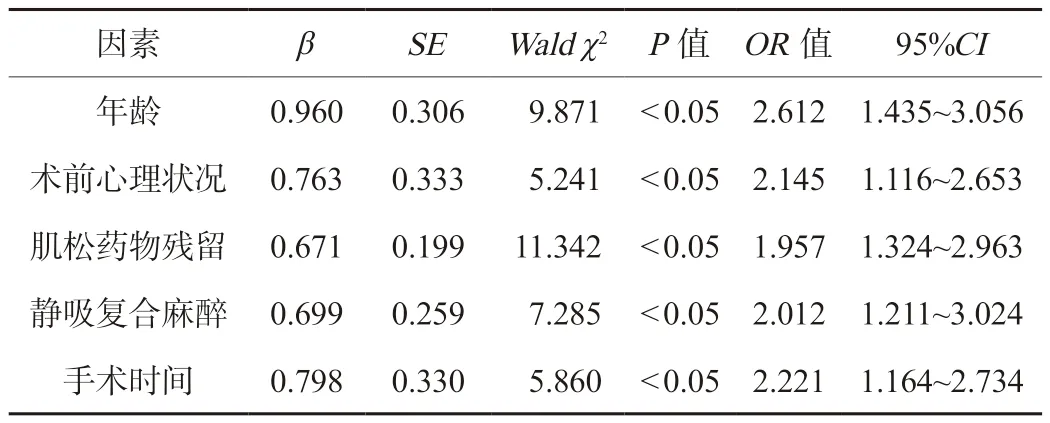
表3 腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的多因素Logistic回归分析
3 讨论
目前,临床上治疗肝癌的方法和手段较多,腹腔镜下肝癌根治术是治疗肝癌最有效的方式,不仅能增加患者生存时间,提高生存率,还能对患者术后的生活质量起到一定的改善作用[10]。但肝癌根治术操作过程复杂,麻醉时间较长,增加苏醒期发生躁动的风险,对术后干预和患者恢复都造成了不利的影响[11]。因此,通过对腹腔镜下肝癌根治术患者麻醉苏醒期是否发生躁动情况进行分析,筛查其危险因素,并采取有效措施进行预防,对保证患者安全十分重要。
本研究结果显示,与非躁动组相比,躁动组患者年龄≥60岁、术前心理状况不良、残留肌松药物、麻醉方式为静吸复合麻醉的患者占比更高,手术时间更长,这提示上述因素可能与腹腔镜下肝癌根治术患者在麻醉苏醒期发生躁动有关。多因素Logistic回归分析结果显示,患者年龄≥60岁、术前心理状况不良、残留肌松药物、静吸复合麻醉及手术时间长是腹腔镜下肝癌根治术患者麻醉苏醒期发生躁动的独立危险因素。分析原因,年龄≥60岁的患者机体各器官功能衰退,耐受性差,加上合并其他疾病,更容易发生应激反应,从而产生麻醉苏醒期躁动现象[12]。同时,术前不良的心理状况与麻醉苏醒期躁动关系密切,原因为患者术前担心、害怕及恐惧所产生的负性情绪,能放大痛感,从而增加患者对刺激的敏感度,加大麻醉苏醒期发生躁动的风险[13]。另外,老年患者因肝、肾功能衰退,代谢能力下降,更易发生肌松药物残留问题,从而使意识恢复速度快于肌体恢复速度,这也使患者无法进行有效咳嗽,容易发生呼气困难,产生躁动症状[14]。不同麻醉方式产生躁动的可能性不同,使用静吸复合麻醉患者躁动的发生率较高,可能是因为吸入低浓度麻醉药会刺激痛觉敏感,更易引起苏醒期躁动[15]。手术时间越长,麻醉药物使用量越大,使用时间也就越长,患者产生苏醒期躁动可能性越大;反之,手术时间短,麻醉药物使用量少,使用时间短,患者产生苏醒期躁动可能性就越小。
综上所述,年龄≥60岁、术前心理状况不佳、残留肌松药物、采用静吸复合麻醉及手术时间长是腹腔镜下肝癌根治术患者麻醉苏醒期躁动的独立危险因素,需要临床关注。
