良、恶性周围神经鞘瘤18F-FDG PET/CT征象对比分析
2023-12-25廖衡斌周晶晶广州全景医学影像中心核医学部广东省广州市510000
韩 佩 唐 杰 廖衡斌 周晶晶 广州全景医学影像中心核医学部,广东省广州市 510000
周围神经起源的肿瘤种类繁多,最常见的为神经鞘瘤,起源于Schwann细胞,多为良性肿瘤,可发生于全身任何神经走行区。而恶性外周神经鞘瘤(Malignant peripheral nerve sheath tumors,MPNST)是由于神经鞘膜趋向恶化分化,部分是由神经鞘瘤或神经纤维瘤恶变而来,恶性程度高,容易复发、转移[1]。本文通过对良性周围神经鞘瘤(Benign peripheral nerve sheath tumors,BPNST)、MPNST正电子发射断层显像术(PET/CT)影像学表现进行分析,旨在提高对其诊断的准确性。
1 资料与方法
1.1 一般资料 回顾性收集从2019年10月—2021年9月经病理学确诊BPNST、MPNST患者,排除既往其他恶性肿瘤病史者,最终纳入研究人数为16例,其中男7例,女9例,年龄16~65岁,平均年龄(46.58±18.38)岁,经病理证实BPNST 10例,MPNST 6例;10例BPNST患者中,2例合并神经纤维瘤病1型(Neurofibromatosis type 1,NF1);6例 MPNST患者中,1例合并NF1型。本研究通过我院伦理审查委员会审查,所有患者均签署知情同意书。
1.2 仪器与方法 受检者禁食4~6h,测定身高、体重及血糖浓度,血糖浓度控制在11.1mmol/L以下。氟脱氧葡萄糖F18(18F-FDG)注射剂量按3.70~5.55MBq/kg经静脉注射,嘱患者饮水1 000ml,安静休息1h、排尿后行全身PET/CT显像。显像仪器为德国西门子公司Biograph mCT PET/CT,18F-FDG放化纯度>95%。PET/CT扫描参数:PET扫描范围头颅至大腿上段,时长约8min,2.4mm/s匀速移动,带宽5,重建方式TrueX+TOF。CT参数管电压120kV,管电流80~100mAs,层厚3mm,螺距0.8。PET和CT图像传送至Sygno.via工作站进行图像融合及后处理。
1.3 图像分析 由2名工作经验分别为12年及6年的核医学主治医师逐层对图像进行分析,并经协商达成一致意见。分析病灶的边界、密度、邻近组织侵犯,于CT上测量病灶最大径,采用VOI勾画测量病灶SUVmax、SUVmean、MTV、TLG。对各参数均测量2次,以平均值作为结果。
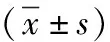
2 结果
2.1 PET/CT临床及影像学表现 6例MPNST患者中1例位于颈部合并NF1型(见图1);2例位于脊柱旁,伴椎间孔扩大及相邻椎体溶骨性骨质破坏(见图2);1例位于腹膜后侵犯肾脏及脾脏;2例位于四肢。MPNST病灶均边界不清,3例密度不均伴坏死。10例BPNST患者中8例位于脊柱旁,其中6例有椎间孔或骶孔扩大(见图2、3),4例伴椎体骨质压迫吸收;1例位于颈部,1例位于髂窝;病灶均边界清晰,6例密度不均伴囊变。

图1 MPNST影像

图2 MPNST影像

图3 BPNST影像
2.2 BPNST、MPNST 临床资料及影像学资料比较 BPNST、MPNST的边界是否清晰、SUVmax、SUVmeam均有统计学意义(P<0.05),恶性神经鞘瘤边界不清,其SUVmax及SUVmean均高于良性神经鞘瘤;BPNST、MPNST 在年龄、最大径、MTV、TLG上差异均无统计学意义(P>0.05)。见表1。

表1 BPNST、MPNST临床资料及影像学资料比较
3 讨论
周围神经鞘瘤(Peripheral nerve sheath tumors,PNST)是常见的神经源性肿瘤,通常为良性,很少发生恶性转化,因而MPNST比较罕见,其总发病率仅为0.001%,占所有软组织肉瘤的5%~10%[1-2]。MPNST常为散发,但32%~46%与神经纤维瘤病1例NF1相关[3]。本文中10例BPNST患者中2例伴NF1型,而6例MPNST患者中1例伴有NF1型;3例患者年龄均<30岁,与文献报道相仿[3]。
BPNST、MPNST常见于头颈部、脊柱旁及四肢,其在发病部位上存在交叠。张立华、郭俊杰等[4-5]报道,肿瘤的边界是否清晰对鉴别诊断BPNST、MPNST具有意义,而肿瘤的大小、年龄对鉴别BPNST、MPNST无统计学意义。本文中MPNST均边界不清,其中3例病灶侵犯了邻近组织,肿瘤边界是否清晰在鉴别BPNST、MPNST上具有统计学意义(P<0.05),本文结果与上述研究一致。椎间孔或骶孔是否扩大对判断病灶是否神经起源具有意义,本文中10例位于脊柱旁的BPNST、MPNST患者中8例有椎间孔或骶孔的扩大,且其中6例具有邻近椎体骨质破坏,4例BPNST患者的骨质破坏为压迫吸收伴有硬化边,2例MPNST患者的骨质破坏为侵蚀性破坏并边界不清。张立华等[4]报道90.5%BPNST和50%MPNST患者伴椎间孔或骶孔扩大,两者具有统计学意义,而本文研究由于病例数量小且差异大,因而未对其进行统计学分析。由上可见,MPNST肿瘤边界不清,且常伴周围组织侵犯,对邻近骨质的侵犯多为溶骨性破坏,当临床拟诊为PNST的病变出现上述表现时需要考虑恶变的可能。
PNST可呈不同程度18F-FDG摄取增高,BPNST、MPNST在SUVmax上会存在一定重叠,其原因一方面可能与GLUTs水平关[6],另一方面可能与缺氧诱导因子1α表达水平相关[7],然而这些观点没有得到一致的认可。Benz MR等、Broski SM等[7-8]报道MPNST的SUVmax、SUVmean、MTV及TLG高于BPNST,以SUVmax≥6.1作为诊断良、恶性PNST的截断值,其敏感性及特异性分别为91%、90%。而本文中SUVmax、SUVmean在鉴别BPNST、MPNST具有统计学意义,与上述研究一致。本文中MTV及TLG对鉴别BPNST、MPNST无统计学意义,考虑一方面可能与研究样本差异有关,另一方面可能是因为肿瘤具有异质性,MPNST中的良性神经鞘瘤病变成分会影响MTV及TLG的测量。对于鉴别BPNST、MPNST的SUVmax截断值,国外研究存在争议,国外多篇研究[8-11]SUVmax的截断值介于3.5~6.1,为了最大化应用SUVmax的敏感性早期诊断MPNST,接受少部分假阳性风险,SUVmax3.5可作为诊断BPNST、MPNST的截断值,但仍存在争议。多篇国内外文献报道[8,12-13]具有NF1型病史的MPNST患者通常预后不佳,其具有更高的SUVmax。本文中1例具有NF1型病史的年轻患者,在随访过程中颈部病灶进行性增大,SUVmax为60.55,行病理活检诊断为MPNST。因而对于具有NF1 型病史,肿块近期逐渐增大且SUVmax较高的患者,需要考虑MPNST的可能并行病理学检查明确诊断。
本文研究样本数量小,后续会增加样本数量,对各代谢参数诊断BPNST、MPNST的效能进行进一步验证。Broski SM等[8]研究提示PET/CT及MRI均可用于鉴别BPNST、MPNST,尽管PET/CT具有更高的敏感性,但在特异性方面低于MRI,因而一体化PET/MR是否具有更好的诊断效能同样待进一步研究验证。
总之,18F-FDG PET/CT可以用于鉴别诊断BPNST、MPNST,对于18F-FDG摄取增高,近期长大并伴有周围组织侵犯的PNST要考虑恶性可能,需要行病理检查明确病灶性质。
