肠易激综合征患者自我管理的最佳证据总结
2023-12-21姜豪谢紫玲董超群
姜豪,谢紫玲,董超群
温州医科大学 护理学院,浙江 温州 325035
肠易激综合征(irritable bowel syndrome,IBS)是一种常见的功能性胃肠道疾病,患者症状可表现为腹部疼痛、胀痛、腹部不适伴随排便习惯改变等[1]。据统计,我国IBS患病率为1.4%~11.5%[2]。IBS具有病程迁延、症状反复、无法治愈等特点,不仅给医院带来巨大的诊疗负担及资源浪费,更对患者的生活质量及其社会生产活动造成严重影响[3]。IBS病因复杂,目前尚无有效的治愈方法,IBS治疗重点是症状自我管理策略[4]。国内外研究均显示自我管理对IBS患者症状控制尤为重要,患者长期坚持自我管理可改善其症状程度、提高健康状况、降低门诊就诊率[5]。鉴于部分IBS药物不良反应显著,且单一形式的IBS自我管理方案难以真正实现其效果[6],相关治疗指南[7]提出综合自我管理(comprehensive self-management, CSM)的概念,即通过结合结构化、个性化的多种非药物干预措施,包括教育、运动、饮食、心理干预等多项内容,以促进患者参与症状管理和授权,提高其症状自我管理技能和行为,从而实现减轻症状痛苦、提高生活质量的目的。目前,国内外研究中IBS的CSM相关证据分布较为零散,内容不够聚焦,导致临床尚未形成系统的、规范IBS的CSM实践策略,不利于临床医护人员做出具体实践指导,导致患者自我管理认知能力较低、症状控制较差。因此,本研究通过循证的方法,系统检索并总结近10年国内外IBS患者自我管理的最佳证据,以期为临床医护人员对IBS患者开展CSM干预实践提供参考与借鉴。
1 资料和方法
1.1 问题的确立 基于PIPOST模式确立循证问题。①目标人群(population, P):IBS患者;②干预措施(intervention, I):患者自我管理的系列措施及方法;③证据应用的实施者(professional, P):健康促进者,如医护人员、患者及家属;④结局指标(outcome, O):患者的IBS症状或生活质量;⑤证据应用场所(setting, S):医院、社区卫生服务中心及家庭;⑥证据类型(type of evidence, T):指南、临床决策、最佳实践、专家共识/意见、系统评价、Meta分析。
1.2 文献检索策略 基于循证“6S”证据资源金字塔模型由上至下依次检索,包括Up To Date、澳大利亚乔安娜布里格斯研究所(JBI)循证卫生保健中心数据库、国际指南网(GIN)、美国国立指南库(NGC)、英国国家卫生与保健优化研究所(NICE)、新西兰指南研究组(NZGG)、苏格兰校际指南网(SIGN)、加拿大安大略注册护士协会(RNAO)网站、世界胃肠病学组织(WGO)网站、美国胃肠病协会(AGA)网站、美国胃肠病学会(ACG)网站、欧洲联合胃肠病学会(UEG)网站、英国胃肠病学会(BSG)网站、澳大利亚胃肠病学会(GESA)网站、加拿大胃肠病学(CGA)网站、中国医脉通指南网、Cochrane Library、PubMed、Web of Science、Embase、Scopus、中国知网、万方、维普、中国生物医学文献数据库。检索时限为2013年1月至2022年12月。
检索临床决策、指南及相关协会网站时,以“irritable bowel syndrome/irritable colon/functional gastrointestinal/IBS”为英文检索关键词,以“肠易激综合征/功能性胃肠道疾病/IBS”为中文检索关键词。检索数据库时,采用主题词与自由词相结合的方式,根据各数据库要求调整检索策略。中文检索词为“肠易激综合征/肠易激惹综合征/痉挛性结肠/黏液性结肠/功能性胃肠道/IBS”“自我管理/自我护理/自我保健/自我照护/自我指导/自我监测”。以中国知网为例,检索式为(肠易激综合征/肠易激惹综合征/痉挛性结肠/黏液性结肠/功能性胃肠道/IBS)AND(自我管理/自我护理/自我保健/自我照护/自我指导/自我监测)。英文检索词为“irritable bowel syndrome*/irritable colon/spastic colon/mucous coliti*/functional gastrointestinal/FGID/IBS”“self-management/self-care/selfnursing/self-administration/self-monitoring/self administer/self-regulat*/”,以PubMed为例,检索式为(irritable bowel syndrome [MeSH Terms] OR irritable bowel syndrome* [Title/Abstract] OR irritable colon [Title/Abstract] OR spastic colon [Title/Abstract] OR mucous coliti* [Title/Abstract] OR functional gastrointestinal [Title/Abstract] OR FGID [Title/Abstract] OR IBS [Title/Abstract]) AND(self-management [MeSH Terms] OR selfmanagement [Title/Abstract] OR self-regulat* [Title/Abstract] OR self administer [Title/Abstract] OR self-administration [Title/ Abstract] OR self-monitoring [Title/Abstract] OR self-care [Title/Abstract] OR self-nursing [Title/Abstract])。
1.3 文献纳入与排除标准 纳入标准:①研究对象为年龄≥18岁的IBS患者;②研究内容为IBS自我管理相关;③研究类型包括指南、临床决策、最佳实践、专家共识/意见、系统评价、Meta分析;④语种为中文或英文。排除标准:①未能获取全文或文献信息不完整;②文献质量评价未通过的研究;③内容重复或已更新发表的文献;④翻译版本的文献。
1.4 文献质量评价 所有纳入的文献皆由两名接受过循证方法学系统培训且通过考核的护理学硕士研究生独自完成质量评价,当评价意见产生分歧时,由2名研究者协商讨论至使评价意见一致;若意见无法达成一致,咨询第三名经过循证医学培训的医学博士以达成一致意见。不同类型文献的质量评价标准如下:①指南:采用英国2017 年更新的指南研究与评价系统II(appraisal of guidelines for research and evaluation II, AGREE II)[8],该工具包含6个领域、23个条目,各条目按照1~7分进行评分。将领域中各条目评分相加,标准化为该领域最高可能得分的百分比后即为该领域得分,基于6个领域标准化得分确定推荐等级:所有领域得分皆≥60%为A级,领域得分≥30%且数量≥3个为B级,领域得分<30%且数量≥3个为C级,C级指南质量低不推荐使用,本研究不纳入C级质量指南;②专家共识:采用澳大利亚JBI循证卫生保健中心的意见和共识类文章评价标准(2016版)[9],各条目评价结果为“是、否、不清楚、不适用”;③系统评价:采用AMSTAR量表(2007版)[10],该工具总计11个条目,各条目评价结果为“是、否、不清楚、不适用”;④临床决策:追溯证据对应的原始文献,基于文献类型挑选JBI循证卫生保健中心对应的评价工具(2016)进行评价。
1.5 证据提取与整合 完成文献评价后,由2名研究者独自提取纳入文献中与IBS患者自我管理相关的内容,提取后两者交叉核对和补充内容,进行证据整合。证据整合过程遵循以下3点原则:①证据之间存在表述意思一致但具体描述不同时,优先采用语言具有更强专业性且表述浅显易懂的证据。如饮食管理中关于限制乳糖的证据:“已知乳糖不耐受的患者应采用限制乳糖膳食[11]”和“乳糖不耐受是产生症状原因之一,减少乳糖的摄入可能有利于改善症状[12]”,优先选择前者。②证据之间存在互补时,依据证据语言表述的逻辑关系,将证据合并。如在饮食管理的证据中:“规律饮食,一日三餐定时定量,不过饥过饱,不暴饮暴食[12]”和“细嚼慢咽,避免漏餐或两餐间隔过久[13]”,最终将2项证据进行合并。③证据之间存在冲突时,遵循循证证据、高质量证据和最新发表的权威文献优先的原则。如从2份指南[14-15]中提取的证据“益生菌对IBS症状没有显著影响”,但最新的高质量指南[16]推荐服用益生菌。因此,根据最新发表、高质量证据优先原则,最终采用证据“建议在监测效果的同时至少服用益生菌4 周”。根据证据来源的文献类型,采用JBI证据预分级系统(2014 版)评价证据等级[17],将证据分为1a~5c级,1a级最高,5c级最低。
2 结果
2.1 文献检索结果 文献筛选过程详见图1,本研究初始检索共计获得1 818篇文献,通过Endnote软件剔除重复文献后剩余1 289 篇,随即依次阅读文献标题与摘要后筛除文献1 250篇,最终阅读全文后依据文献的纳排标准,排除21篇文献,剩余18篇文献,包含指南8篇、临床决策1篇、专家共识6篇,系统评价3篇,所有纳入文献的一般特征见表1。

表1 纳入文献的一般特征
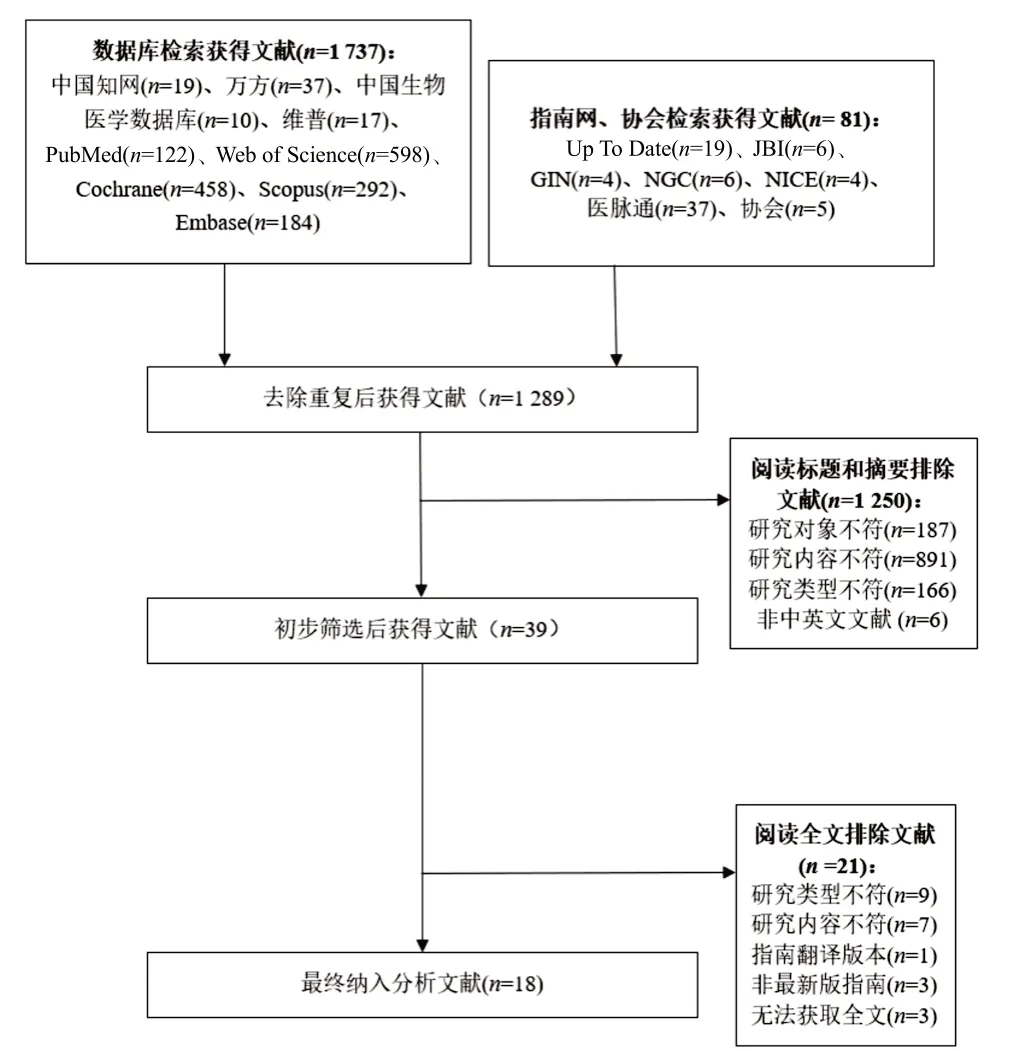
图1 纳入文献筛选流程图
2.2 纳入文献的质量评价结果
2.2.1 指南的质量评价:本研究共纳入8 篇指 南[13-16,18-21],其中6篇为A级推荐,2篇为B级推荐,指南各领域标准化百分比详见表2,质量评价结果整体较高,均予以纳入。
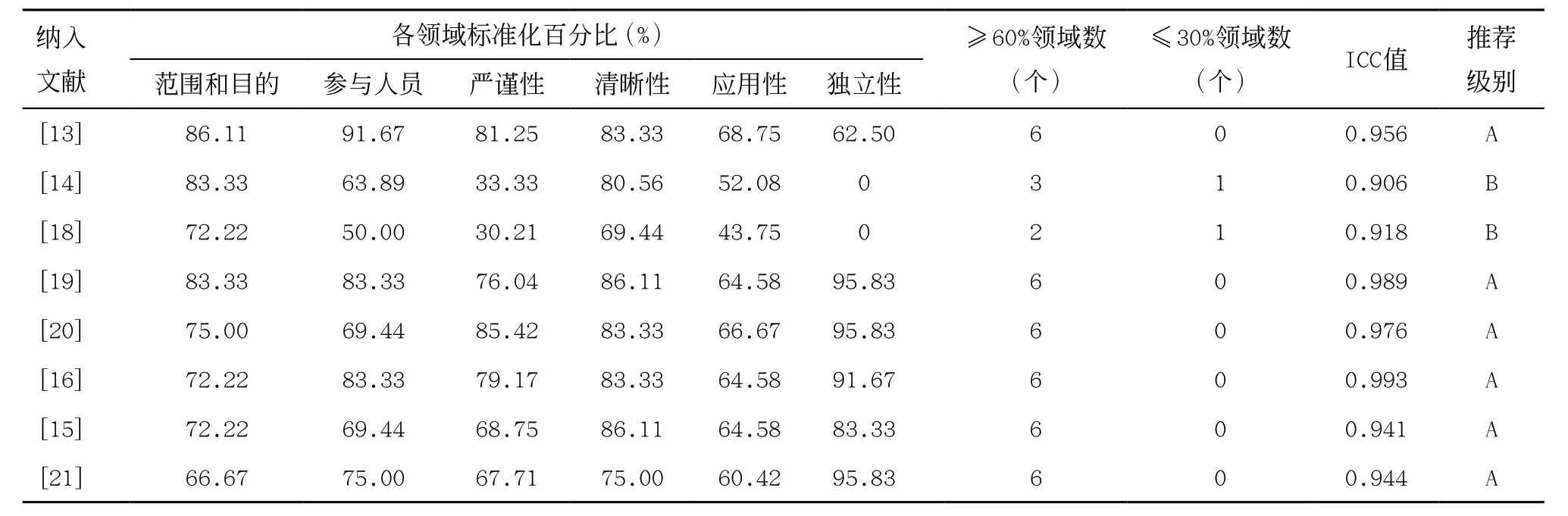
表2 纳入指南的文献质量评价标准
2.2.2 专家共识的质量评价结果:本研究共纳入6篇专家共识[1,11-12,23-25],所有专家共识中除条目6“所提出的观点与以往文献是否有不一致的地方”的评价结果为“否”外,剩余条目的评价结果皆为“是”,文献整体质量均较高,全部予以纳入。
2.2.3 临床决策的质量评价结果:本研究纳入1篇临床决策[22],来自于Up To Date权威数据库,共引用其中2条证据,追溯2条证据皆来源于指南[18,21],文献总体质量较高,予以纳入。
2.2.4 系统评价的质量评价结果:本研究共纳入3篇系统评价[26-28],其中FORD等[26]、BLACK等[27]的所有评价条目结果均为“是”,在HENRICH等[28]的评价结果中,除了条目8“纳入研究的科学性是否恰当地运用在结论的推导上”及条目10“是否评价了发表偏倚的可能性”结果为“否”,剩余条目结果皆为“是”。整体文献质量较高,予以纳入。
2.3 最佳证据总结 基于对IBS自我管理相关文献的证据提取与整合,最终证据涵盖了管理支持、知识学习、自我监测、饮食管理、运动管理、心理调节6个方面,共计27条,详见表3。

表3 IBS患者自我管理最佳证据总结
3 讨论
3.1 完善的自我管理支持是IBS患者高效自我管理的保障 证据1~5条来源于3篇指南和1篇专家共识,强调了联合多学科对IBS患者提供自我管理支持的团队准备和具体内容。然而目前临床对IBS患者的自我管理支持多由医师和主管护士完成,缺乏多学科团队合作模式,因此有必要提前组建多层面、多系统和综合的多学科小组(包括护士、消化科医师、营养师、物理治疗师、心理治疗师等)进行干预以保证良好的干预效果[1,21]。研究显示医患关系问题会影响患者自我管理和预后[29],构建良好的医患沟通和信任关系,不仅能够提高患者对自我管理的依从性[30],还能够改善生活质量和疾病症状,减少医疗保健就诊[1,14,21]。然而,近半数的IBS患者因其在就诊期间遭遇到医师的消极态度而对医患关系持悲观态度[1]。因此,医护人员应建立有效的沟通技巧,与患者形成相互尊重的“积极的伙伴关系”,指导其设定自我管理目标[26,28],激发其内在驱动力[31],以增强其对自我管理的参与度。此外,研究显示患者希望从医护人员处获取更多的疾病和症状管理的信息,并渴望获得多来源的支 持[21]。因此,多项指南[13,21]推荐开展IBS患者自我管理的信息支持和同伴支持。医护人员可基于患者个人需求提供以人为本的信息和教育[30],借鉴其他慢性疾病组建的线下同伴支持组织促进患者间互动[32],以更加有效地促使患者掌握自我管理技能。
3.2 知识学习和自我监测是IBS患者自我管理的基础 第6~7条证据[11-13,18,21]强调了IBS患者了解并掌握疾病及自我管理相关知识的重要性,证据来源于3篇指南和2篇专家共识。IBS是一种需要终生自我管理的慢性疾病,正确认识疾病是促进患者有效自我管理的前提之一[21]。相关研究[33]表明,随着对疾病认知的提高,患者能够感知到学习相关知识及自我管理为疾病治疗带来相关益处,增加其对健康行为习惯的依从性。此外,尽管65%的IBS患者对自己的知识水平感到“不满意”[34]。但改善IBS患者知识储备可改善其生活质量和自我管理水平[35]。 因此,医护人员应基于患者对疾病知识的渴望,系统地确定患者的教育需求以提供针对性的疾病相关知识,从而帮助其正确认识疾病,提高内驱力以优化IBS自我管理效果。此外,近年来基于移动健康开展病情、预后、相关因素、保持健康生活方式的重要性和自我护理管理的信息宣教已被证实可改善患者生活质量[36],因此临床医护人员可基于移动设备的医疗保健和移动健康(如微信公众号、小程序、手机应用程序等)为患者传递IBS相关知识或推荐权威的健康信息平台,以促进其疾病知识的学习和自我管理。第8条证据强调了患者在自我管理过程中的自我监测,包括症状监测和认知监测。研究表明,IBS患者对日常生活客观环境与主观感受的自我监测能够在一定程度上影响症状的严重程度与发生[37]。因此,患者通过监测自身的症状严重程度与疾病认知,并建立两者之间明确的联系[13],能够帮助自己更明确地了解症状的触发条件。综上,医护人员应适当鼓励与指导以促进患者坚持自我监测,从而更有针对性地进行自我管理。
3.3 饮食管理是IBS自我管理的核心内容 第9~20条证据[1,11-16,18-21,23,25]总结了患者饮食管理的相关证据,包括饮食评估、饮食原则、饮食习惯、饮食类型。本研究纳入的8 篇指南中有7 篇强调了饮食管理对于IBS患者的重要性。目前,饮食如何触发IBS症状具体尚未定论,普遍的认识是患者对特定食物过敏/不耐受、碳水化合物/纤维素吸收不良等[36]可触发IBS症状。相关研究表明产气食物、纤维素饮食、乳糖、咖啡因等能够影响胃肠道蠕动进而触发症状[38],因此多项指南中均对IBS患者此类食物的摄入做出了具体的指导建议以期实现饮食的自我管理。多项指南和最新指南中推荐服用益生菌,这主要是由于摄入益生菌有助于肠道功能,能够通过免疫系统、参与营养物质代谢、影响肠道菌群成分等影响IBS症状[39]。既往证据[14-15]因益生菌种类繁多、现有单中心小样本研究结果缺乏可靠性等原因不推荐服用益生菌,但最新的系统评价和Meta分析在纳入了高质量的RCT研究后做出了“至少服用益生菌4周”的推荐[13,16,21]。因此,医护人员可基于该高级别的最新证据指导患者在监测效果的同时服用益生菌。由于不同亚型间患者的胃肠道反应存在区别,如腹泻型患者呈现高敏感性,便秘型患者则相反[40],故而适用饮食也存在一定区别。证据19和20尤其强调了腹泻型和便秘型IBS需采用不同的纤维饮食要求,便秘型患者可从高纤维饮食中受益,但由于不溶性纤维会机械刺激肠黏膜加剧腹痛和胃肠胀气,应优先选择可溶性纤维[41],而腹泻型患者应限制高纤维食物的摄入以免促进肠道蠕 动[42]。这为临床医护人员开展个性化饮食指导提供了参考依据。此外,医护人员可通过评估患者的日常饮食模式,给予一般性建议以帮助患者在日常生活中实现有效的症状缓解[13]。然而,尽管指南推荐认为营养师制定IBS饮食和营养计划更适合于IBS患者[11,13,25],但临床实际中仅少部分医师会推荐患者咨询营养师获取饮食指导[43]。因此,医护人员应在条件允许下,加强与营养师的多学科团队合作,由营养师来基于患者的饮食习惯提供日常饮食建议,在促进患者更好坚持个性化饮食管理同时避免出现营养不足现象[25]。
3.4 运动管理和心理调节的IBS自我管理的重要措施 第21~22条证据总结了IBS运动管理的相关证据,纳入的8篇指南中有6篇作出了IBS患者运动强度和运动量的建议。研究表明,运动能够促进肠道内气体排出[44]、排便[45],纠正肠道功能紊乱以缓解症状[46]。但并非所有运动强度皆适用于IBS患者,只有适度运动能够改善IBS症状[47]。低强度运动因其不足以促进胃肠蠕动[48],而与IBS症状紧密相 关[49];而剧烈运动因其运动强度或运动持续时间超过适宜范围而影响人体循环系统[50],进而导致肠道运输速度减慢、通透性增加、内毒素血症等不利影响[51]。中等强度的有氧运动已被证实能改善IBS患者的生活质量和症状严重程度[52]。因此,建议IBS患者每周进行3~5 d,每天进行20~60 min中等强度的有氧运动,并通过体育活动水平评估,在医护人员指导下进行适当运动从而减轻日常症状。
第23~27条证据汇总了患者的心理调节策略,包括认知策略和放松策略。IBS是一种脑肠轴疾病,心理因素与IBS存在紧密联系,心理调节是患者自我管理重要部分[1]。系统评价[26]显示认知行为干预可缓解IBS症状,提高患者的自我效能和生活质量。因此,医护人员可指导认知调整技巧,鼓励患者在日常生活中通过记录压力性事件、识别功能失调的自动思维[11,16,18],或为未来可能的压力性事件准备应对替代方案,以减少压力性事件对肠道功能的负面影响[18,26]。焦虑和抑郁等精神共病可导致IBS症状更加难以缓解且反复出现,影响其对症治疗的效果[53]。因此,有心理健康疾病的患者应主动向心理健康专业人员咨询[11,13,18]以减少其对IBS症状的消极影响。研究显示[54],放松疗法可减轻IBS症状严重程度并改善焦虑和抑郁症状,因此指南推荐患者创造放松时间[13],将日常放松训练整合到综合自我管理实践中[11,13,16,18]。尽管肌肉放松训练技术是最常用的方法,但研究[54]发现不同类型放松技术具有相似的干预效果,因此医护人员应加强对IBS患者放松策略的指导,可基于患者偏好采用冥想、膈肌呼吸、渐进式肌肉放松、放松图像等多种放松技术以使其能够有效管理IBS。
4 结论
本研究严格执行了循证护理学推荐的证据总结过程,保证了证据的科学性与适用性。经过严格的质量评价,最终形成包括管理支持、知识学习、自我监测、饮食管理、运动管理、心理调节6个方面的27条最佳证据,证据内容较全面具体,体现了IBS患者CSM的干预理念,对于临床医护人员制定IBS患者自我管理干预方案以促进患者赋权和提升自我管理技能具有较强的临床指导意义。本研究总结证据大部分来源于国外文献,在证据转化应用时应综合考虑我国临床真实情境、医院与社会资源、患者健康素养及实际需求进行适当调整,建立适用于我国本土化的IBS患者自我管理方案。此外,尽管学者普遍认为不同亚型患者适合采用不同的自我管理方式[55],然而本研究发现现有的证据大多未能区分IBS的不同亚型特征,适用于IBS不同亚型患者的自我管理证据尚未形成,未来研究可基于IBS不同亚型的临床特点探索其针对性的自我管理策略。此 外,有研究表明IBS的发生发展与患者的睡眠状况相关[56],但在证据提取过程中仍较少见睡眠相关证据,今后研究可探究不同睡眠性状与IBS之间的联系,并建立起科学的睡眠管理策略。
