利用CASIA2 OCT观察不同类型植入性虹膜囊肿2例
2023-12-21杨小玲赵振全魏文龙颜文韬秦晓怡
杨小玲,赵振全,魏文龙,颜文韬,秦晓怡
温州医科大学附属眼视光医院 特检科,浙江 温州 325027
虹膜囊肿分为原发性和继发性,是一种相对少见的疾病[1-2]。原发性虹膜囊肿包括后色素上皮囊肿、虹膜间质囊肿和浮动囊肿[3]。继发性虹膜囊肿多见于外伤或眼内手术术后植入[4]。临床上根据囊肿的外形及其病理特点将植入性虹膜囊肿分为:浆液囊肿及珍珠样囊肿这两种类型[4]。本文病例利用新型眼前节相干断层扫描仪(optical coherence tomography, OCT)(CASIA2,日本Tomey公司)获取图像的特点,结合超声生物显微镜(ultrasound biomicroscopy, UBM)(SW-3200L,天津索维公司)等检查,较直观地介绍两种植入性虹膜囊肿的区别。
1 病例资料
病例1,患者,男,39岁。因“左眼眼痛1 d”就 诊。既往:30余年前左眼被针样物扎伤,具体不详;20余年前自述行“左眼外伤手术,术中植入人工晶状体”。否认全身病史及遗传病史,入院查体一般情况良好。专科检查:裸眼视力右眼0.6,左眼指数/20 cm (眼前20 cm可见指数),眼压右眼18.0 mmHg(1 mmHg= 0.133 kPa),左眼指测T+3 mmHg(眼压严重升高,眼球硬度高)。左眼结膜充血,角膜下方可见陈旧性全层条形白色混浊,约4 mm×2 mm,角膜水肿,内皮面见大量色素沉着,前房结构观察不清,虹膜膨隆贴附于角膜内皮面,瞳孔欠圆,约2 mm×3 mm,向鼻上方偏位,颞下方虹膜缺损约5 mm×7 mm,隐见人工晶状体后移位,余后窥不清(图1A)。临床诊断:左眼虹膜囊肿。行“左眼虹膜囊肿切除术+左眼前房冲洗术”,术后1个月余复查情况良好(图1B)。
辅助检查:CASIA2 OCT示:左眼虹膜呈椭圆形膨大,前壁与角膜相贴,内部为低反射腔(囊肿),后壁清晰可见,肿物内可见点状低反射(图1C);UBM示:左眼角膜回声异常,左眼前房内异常回声 (囊肿),左眼房角回声异常,左眼人工晶状体脱位可能(图1D)。彩色多普勒超声显示:左眼前节占位(囊肿?);左眼玻璃体混浊(炎症?积血?)(图1E)。石蜡病理切片光镜下见:送检虹膜组织前表面及部分后表面见衬覆非角化复层鳞状上皮(图1F)。送检涂片易见棕褐色色素颗粒团及大小不等、类圆形粉染无结构蛋白样物与极个别细胞(图1G、图1H)。病理诊断为“上皮植入性虹膜囊肿”。
病例2,患者,男,23岁,2年前曾因“左眼被铁钉碰伤6 h”就诊,临床诊断:左眼角膜穿通伤伴虹膜嵌顿。行“左眼角膜穿通伤清创缝合并前房成形术”。19 d后因视物模糊再次入院,临床诊断:左眼玻璃体积血,左眼外伤性白内障,左眼球内异物。行“左眼玻璃体切除术+左眼视网膜激光光凝术+左眼球内异物取出术+左眼玻璃体腔气液交换术+左眼前房冲洗术”,术中冲洗前房,切除玻璃体及血性混浊,异物镊取出睫毛,术后情况良好出院(图2A)。现因“左眼虹膜发现一白色肿物7个月余”就诊,否认全身病史及遗传病史,入院查体一般情况良好。专科检查:裸眼视力右眼1.0,左眼0.4;矫正视力右眼:+0.25=1.0;左眼:-1.25/-1.50×170= 0.9;眼压右眼17.3 mmHg,左眼20.3 mmHg。左眼结膜无充血,角膜下方可见一不规则白色混浊灶,余角膜透明,前房深度可,瞳孔区可见灰白色团块,虹膜纹理清晰,颞下方虹膜缺损,下方虹膜可见一白色肿物,表面可见虹膜色素,瞳孔欠圆,长径约4 mm,对光反射存,晶状体混浊,玻璃体腔液清(图2B、图2C);眼底:视乳头界清色红,C/D=0.3,黄斑中心凹反光未见,视网膜平伏,颞下方可见大量陈旧性激光斑。临床诊断:左眼虹膜肿物(囊肿?)。行“左眼眼内肿物切除术+左眼前房冲洗术”。术后3 d复查,情况良好出院(图2D)。术后10个月复查,左眼前房鼻侧可见白色团块状物,可移动,瞳孔变形,欠圆形,晶状体后囊膜混浊(图2E)。复发可能性大,建议手术,患者拒绝。
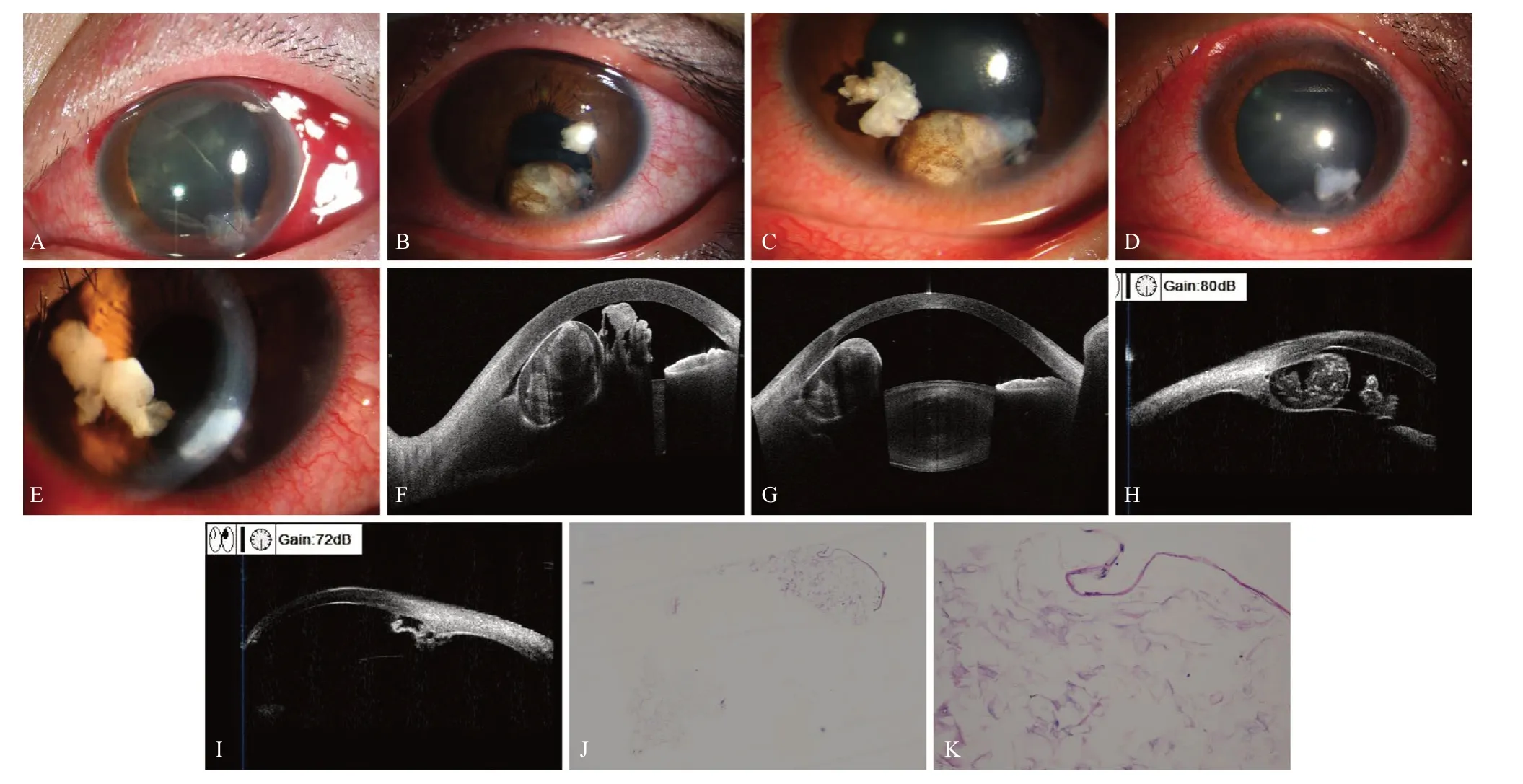
图2 珍珠样虹膜囊肿
辅助检查:CASIA2 OCT示:左眼虹膜呈椭圆形膨大与角膜后表面相贴,内部见中低反射及团块状高反射,后壁清晰可见,前房内肿物颞侧可见不规则高反射光团伴下方组织遮挡,正常晶状体可见,部分方位正常房角形态消失(图2F、图2G)。UBM示:左眼角膜水肿,左眼前房内混浊,左眼虹膜囊肿,左眼前房内异常回声,左眼房角形态异常(图2H、图2I)。石蜡病理切片光镜见:送检微量碎组织见层状角化物及扁平细胞(图2J、图2K)。结合病史,病理诊断为“植入性表皮样囊肿”。
2 讨论
CASIA2 OCT是一种中心波长为1 310 nm的扫频前节OCT,扫描深度达13 mm,长度达16 mm,轴向分辨率达10 μm[5]。CASIA2 OCT可一次性观察虹膜、前房角及晶状体等前段组织[5],且重复性良好[6]。 CASIA2 OCT检查时无创非接触,患者配合便捷,尤其适用于小龄患儿和其他配合困难的患者[5]。UBM为一种基于高频超声波成像的仪器,现常用眼科UBM的频率为50~100 MHz,轴向分辨率达20~ 60 μm,穿透深度达2~4 mm,能显示角膜、虹膜、房角、睫状体和脉络膜等[7]。相较而言,CASIA2 OCT图像分辨率更高,测量范围更广、重复性更佳,对虹膜囊肿整体成像的同时,能全面显示囊肿对前段组织的影响。但CASIA2 OCT基于光学成像,对巩膜等致密组织的穿透性弱于UBM,在睫状体平坦部及周边部脉络膜肿物成像方面尚显不足。
浆液囊肿临床上较为多见,患者多有外伤或手术史,囊肿内为液体,囊肿壁薄而透明,多由萎缩的复层鳞状上皮组成[8]。本文中病例1的病理结果为“非角化复层鳞状上皮”与浆液囊肿的病理特征相符。若囊肿向后生长于使虹膜隆起,外观上为虹膜后方或房角处黑色隆起肿块,易误诊为黑色素瘤[8]。本文中病例1在裂隙灯显微镜照相系统成像图中只观察到虹膜囊肿顶起虹膜的前表面,无法观察囊肿的内部结构。而CASIA2 OCT及UBM检查时浆液囊肿呈圆形或椭圆形,边界清晰,薄壁囊腔包绕着无回声的囊腔,部分囊腔内可观察到漂浮颗粒,可能为退化剥落的上皮细胞及炎性细胞[8]。若经UBM或CASIA2 OCT检查肿物内部为囊样低反射,则可排除实性占位。
珍珠样囊肿为孤立的灰白色或淡黄色椭圆形肿物,且表面有光泽,内为白色结石状沉淀物[11],外观似珍珠而得名。常伴有前房睫毛植入,植入的上皮细胞在虹膜附近或虹膜处开始增殖,导致囊肿的形成[11]。珍珠样囊肿的囊壁由复层上皮或立方上皮组成,与角膜或结膜相似,呈同心板层,而中央为透明的囊腔[12],囊腔内多为角蛋白碎片[13]。本文中病例2在CASIA2 OCT及UBM上表现为虹膜表面圆型或椭圆形的实性回声,与珍珠样囊肿典型回声相符,外层中等反射区、中层低反射区、中央高反射核[1]。虽然CASIA2 OCT和UBM不能完全排除其他肿物的可能性,但CASIA2 OCT上肿物的内部及周边紧邻组织情况能良好显示。该病例进行手术切除肿物,其病理结果显示囊肿内组织为角化物,符合珍珠样囊肿的病理表现。本文中病例2记录了患者受伤后术中发现睫毛嵌入眼球内、发展成珍珠样囊肿、术后10个月又复发,经历这三个阶段,能够清晰观察到珍珠样囊肿的全过程。
植入性虹膜囊肿的治疗方法有手术切除[14],注射药物如无水乙醇灌洗[15],激光治疗、冷冻治疗、电凝、囊肿抽吸[14],保守观察等。植入性虹膜囊肿的两种类型对患者的危害不同,术前判断肿物性质,测量肿物大小,观察肿物与邻近组织的关系,如有无房角关闭等情况,有利于手术方式与时机的选择[14]。利用CASIA2 OCT对本文中两例不同类型肿物进行成像时发现在判别肿物的内部反射,测量肿物所在位置及大小,显示囊壁的形态及了解肿物与角膜后表面及晶状体的贴附状态和一次性呈现肿物所在位置的房角及对侧房角情况等方面表现优越。而UBM单次成像范围较CASIA2 OCT明显小,需要患者转动眼位才能大致判断肿物所在的位置,无法观察肿物整体的同时显示另一侧房角形态。且UBM分辨率较CASIA2 OCT明显低,无法清晰显示肿物囊壁及其与邻近组织的贴附情况。但UBM穿透性高于CASIA2 OCT,本文中病例2部分象限可见睫状体囊肿,而CASIA2 OCT中并未发现。
综上所述,CASIA2 OCT在分辨率、单次成像范围、非接触性、无创性及检查舒适度上均明显优于UBM。因此,在植入性虹膜囊肿方面,当裂隙灯显微镜无法观察肿物的位置及性质时,CASIA2 OCT可以作为优先选择的检查。可进一步详细观察囊壁与眼前节组织如角膜、房角、晶状体等粘连情况,显示肿物的内部反射,区别虹膜囊肿为囊样或珍珠样,为手术方式及手术时机的选择给出丰富的信息。
