比较经侧脑室额角穿刺和经侧脑室枕角穿刺行脑室-腹腔分流术对小儿脑积水的临床疗效
2023-12-21张亚辉杨国卫
张亚辉 丁 萌 杨国卫
开封市儿童医院外二科 (河南 开封 475000)
脑积水特征是颅内脑脊液的异常积聚[1]。对于脑积水患儿,手术治疗是常用的方法之一。目前,经侧脑室额角穿刺和经侧脑室枕角穿刺都是常见的脑室-腹腔分流手术方法[2]。经侧脑室穿刺术是将导管直接插入侧脑室,并将脑室内的过多脑脊液引流到腹腔,以恢复正常的脑脊液动力学[3]。而经侧脑室枕角穿刺术是将导管通过枕角进入侧脑室,同样将脑脊液引流至腹腔[4]。然而,关于这两种手术方法的临床疗效和安全性的比较尚存在争议。在目前的研究中,一些文献指出经侧脑室额角穿刺术具有更小的创伤和并发症发生率,并且能够更有效地减少脑积水症状[5]。然而,另一些研究则认为两种方法对于小儿脑积水的治疗效果相似,并且缺乏直接比较的研究[6]。本研究旨在比较经侧脑室额角穿刺和经侧脑室枕角穿刺行脑室-腹腔分流术对小儿脑积水的临床疗效,为临床医生提供指导性建议,内容如下。
1 资料与方法
1.1 研究对象回顾性收集2020年1月至2023年5月在本院进行脑室-腹腔分流术治疗的小儿脑积水患儿68例临床资料。
纳入标准:经过头颅CT或MRI确诊;首次进行脑室-腹腔分流术。排除标准:临床资料不全;行脑室-腹腔分流术的同时并进行其他手术治疗。根据手术不同穿刺途径进行分组,将经侧脑室额角穿刺的患儿32例纳入额角穿刺组,将经侧脑室枕角穿刺的患儿36例纳入枕角穿刺组。额角穿刺组:男性17例,女性15例,年龄6~12岁,平均年龄(8.15±5.52)岁,疾病类型:梗阻性13例,交通性8例,外部性11例。枕角穿刺组:男性19例,女性17例,年龄6~12岁,平均年龄(8.07±5.43)岁,疾病类型:梗阻性15例,交通性9例,外部性12例。两组一般资料比较,P>0.05。
1.2 研究方法
1.2.1 额角穿刺组 全身麻醉,头部固定,以确保手术区域的稳定,进行头皮消毒和局部麻醉,用显微镜引导,医生通过小切口将穿刺针插入侧脑室的额角区域,穿刺针在经过一定角度、深度和方向后进入脑室中,将导管插入穿刺针,使其进入脑室,移除穿刺针,导管的另一端通过皮下隧道与腹部空腔相连,导管末端与腹腔分流阀连接,以实现脑室内液体引流至腹腔。
1.2.2 枕角穿刺组 全身麻醉,头部固定,以确保手术区域的稳定,进行头皮消毒和局部麻醉,用显微镜引导,通过小切口将穿刺针插入侧脑室的枕角区域,穿刺针在经过一定角度、深度和方向后进入脑室中,将导管插入穿刺针,使其进入脑室,移除穿刺针,导管的另一端通过皮下隧道与腹部空腔相连,导管末端与腹腔分流阀连接,以实现脑室内液体引流至腹腔。
1.3 观察指标统计两组临床疗效、手术指标、并发症发生情况、患儿家属满意度、术后1年格拉斯哥昏迷评分(GCS)评分。①临床疗效[7]:显效表示患儿临床症状完全消失,经影像学检查显示无明显异常,有效表示患儿临床症状名下好转,且经影像学检查显示无明显变化,无效表示均不符合上述情况;②患儿家属满意度:采用自制患儿家属满意度调查问卷评估,评估内容包括术前沟通和解释、手术环境和设备、手术团队技术水平、麻醉过程、术后症状改善、术后护理、住院服务、术后追踪和随访及整体满意度,总分100分,包括非常满意(>80分)、满意(60~80分)、不满意(<60分);③GCS评分[8]:包括眼睛反应(1~4分)、言语反应(1~5分)、运动反应(1~6分),总分范围为3-15分,评分越低,表示意识状态越低下。
1.4 统计学方法应用SPSS 27.0软件分析,计量资料用(±s)表示(t检验),计数资料用[n(%)]表示(χ2检验),以P<0.05为差异有统计学意义。
2 结 果
2.1 临床疗效两组临床疗效比较,P>0.05,见表1。

表1 临床疗效[n(%)]
2.2 手术指标额角穿刺组手术时间、切口长度、住院时间均短于枕角穿刺组(P<0.05),且术中出血量少于枕角穿刺组(P<0.05),见表2。
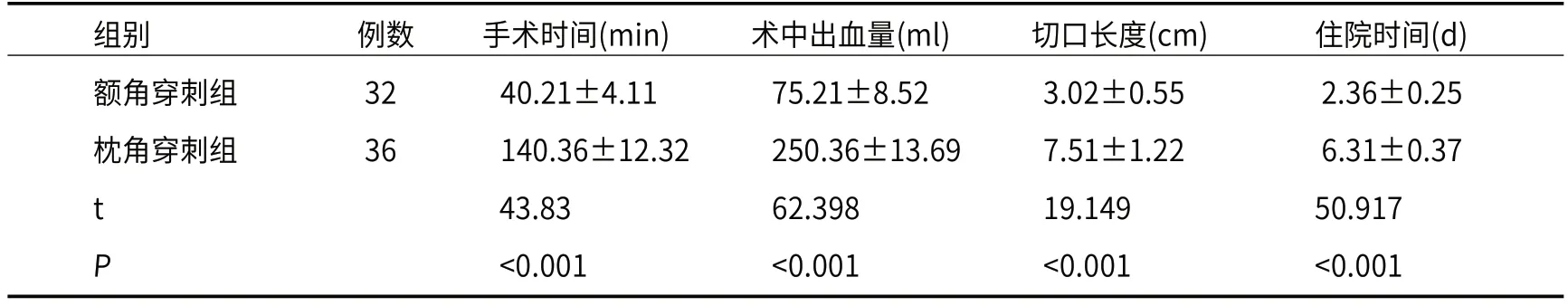
表2 手术指标
2.3 并发症两组并发症发生情况比较,P>0.05,见表3。
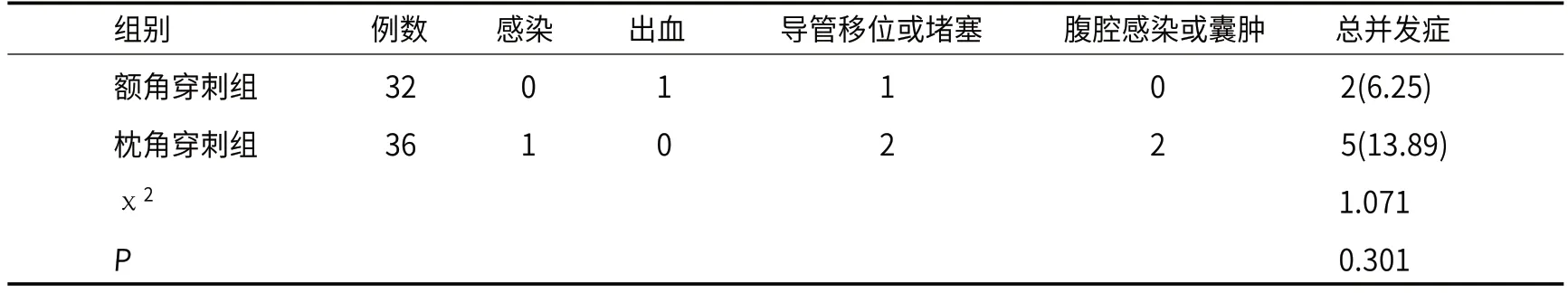
表3 并发症[n(%)]
2.4 患儿家属满意度额角穿刺组患儿家属满意度96.88%高于枕角穿刺组(P<0.05),见表4。
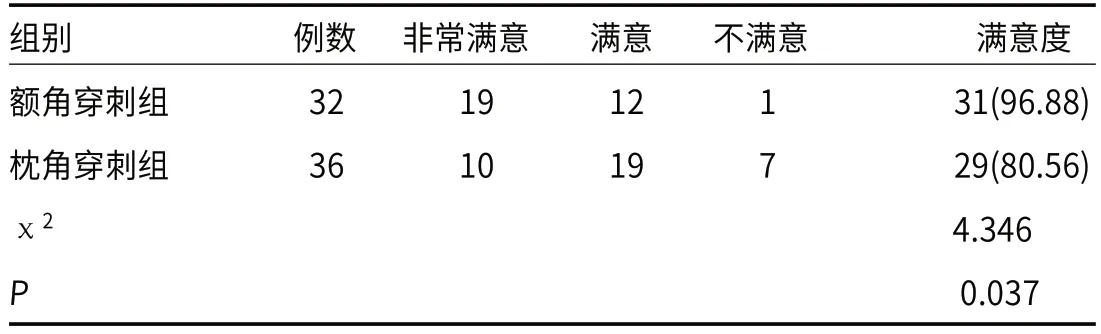
表4 患儿家属满意度[n(%)]
2.5 术后1年GCS评分术前、术后1年,两组患儿术后1年GCS评分比较,P>0.05,见表5。
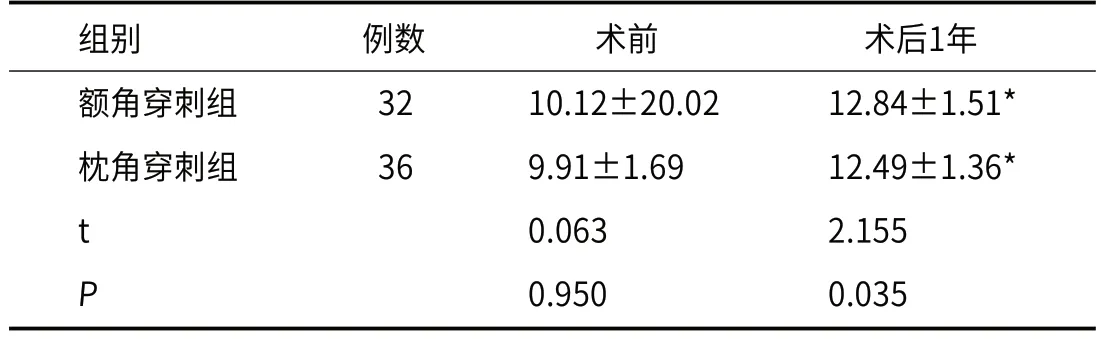
表5 术后1年GCS评分(分)
3 讨 论
本次研究结果显示,两组临床疗效比较,P>0.05,分析其原因可能包括以下几个方面,无论是经侧脑室额角穿刺还是经侧脑室枕角穿刺,均是通过引流脑室内积聚的脑脊液,两种手术方法的基本治疗原理相似;另外患儿选取的一致性方面,两组患儿的基本特征、临床表现和病情严重程度等方面没有明显的差异,导致两组疗效无显著差异。也可能与本研究样本量少有关,可能会出现统计学上的偶然性结果,从而无法检测到潜在的真正差异。另外在张德云等人的研究中[9],其研究称与经侧脑室枕角穿刺比较,经侧脑室额角穿刺路径的脑室-腹腔分流术临床疗效更优。与本次研究存在差异可能与样本量、随访时间差异有关。
本研究发现,额角穿刺组手术时间、切口长度、住院时间均短于枕角穿刺组,且术中出血量少于枕角穿刺组。经侧脑室额角穿刺手术相对于经侧脑室枕角穿刺手术而言,手术难度和复杂性较低。额角穿刺通常直线插入,较为直观和简单,对手术者的要求相对较低,且手术路径较短。相比之下,枕角穿刺需要更高的精确度和技巧,手术路径较长、较为深入,可能需要更多的操作时间。因此,额角穿刺组手术时间更短。经侧脑室额角穿刺手术切口一般位于额角区域,该区域肌肉和组织较少,切口较小[10]。而经侧脑室枕角穿刺手术切口则位于枕角区域,该区域肌肉和组织较多,切口相对较大。因此,额角穿刺手术可能更加简便快捷,术后创面愈合时间较短,患儿住院时间也更短。这也可能导致额角穿刺组患儿家属满意度更高的原因。
目前研究称[11],与额角穿刺比较,经侧脑室枕角穿刺患儿并发症发生率更高。而本次研究结果显示,两组并发症发生情况比较无显著差异。造成这一差异的原因可能与样本量少、实验条件等不同有关。与额角穿刺比较,经侧脑室枕角穿刺更易出现腹腔感染或囊肿,本研究2例腹腔感染或囊肿,分析原因,经侧脑室枕角穿刺时操作离腹腔较近,容易造成交叉感染,细菌较容易从穿刺口进入腹腔造成感染。经侧脑室枕角穿刺所使用的治疗器械相较于额角穿刺较长且弯曲,容易损伤穿刺部位周围的神经组织和血管组织,在穿刺时可能会造成组织破坏,形成感染和囊肿相关的并发症。也可能与操作技术有关,经侧脑室枕角穿刺需要在头颅后部进行穿刺,对操作人员的技术和操作经验都有较高的要求。如果操作不当,在穿刺过程中就容易发生误伤,造成囊肿或感染。
GCS评分可以作为评估小儿脑积水严重程度的方法之一。GCS评分受小儿脑积水的影响,如果小儿脑积水越严重,则GCS评分可能会降低。本次研究结果显示,术前、术后1年,两组患儿术后1年GCS评分比较,P>0.05,说明两种穿刺途径均可有效改善患者患儿脑积水严重程度。
综上所述,经侧脑室额角穿刺和经侧脑室枕角穿刺行脑室-腹腔分流术治疗小儿脑积水疗效相当,但经额角穿刺手术时间、切口长度、住院时间均更短,且患儿家属满意度更高。
