HMGB1、lncRNA H19与脓毒症患者预后的关系
2023-12-21唐雯巴音查汗博然衣张大权肖东刘艳
唐雯,巴音查汗·博然衣,张大权,肖东,刘艳
脓毒症是一种临床常见全身炎性反应综合征,随着病情进展,患者会出现休克症状,且极易继发多器官功能障碍[1-2]。急性生理与慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)、序贯器官功能衰竭评分(sequential organ failure assessment,SOFA)均为评价脓毒症患者病情的常用量表,缺点是无法反映其病理机制。高迁移率族蛋白B1(high-mobility group box 1,HMGB1)具有调节转录、稳定核酸结构等生物学功能,在脓毒症炎性反应维持中具有重要作用,在“延迟性”死亡效应中亦发挥关键作用[3]。长链非编码 RNA H19(long non-coding RNA H19,lncRNA H19)是一种活跃的调控因子,既往研究表明其在肿瘤的增殖、迁移中可发挥作用[4-5],但随着研究的深入发现lncRNA H19与机体炎性反应情况密切相关[6],有望成为脓毒症炎性反应控制的新靶向基因,但其对患者预后评估的具体价值尚缺乏报道。基于此,现分析脓毒症患者血清HMGB1、lncRNA H19水平及其在预后评估中的价值,报道如下。
1 资料与方法
1.1 临床资料 选取2020年1月—2022年3月新疆维吾尔自治区人民医院重症医学科诊治的脓毒症患者128例为研究对象,根据其28 d临床结局分为生存组87例和死亡组41例,2组性别、年龄、体质量指数、感染部位、基础疾病史、并发疾病、体温、血小板计数、血红蛋白、乳酸、血钙、血钾、治疗方式比较,差异均无统计学意义(P>0.05)。死亡组心率、呼吸频率、APACHEⅡ评分、SOFA评分、白细胞计数、肌酐、尿素氮、降钙素原高于生存组,平均动脉压、血氧饱和度低于生存组(P<0.05),见表1。本研究经医院伦理委员会批准 (KY20191219217),患者或家属知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①符合脓毒症诊断标准[7];②发病至诊治时间<72 h;③年龄≥18岁。(2)排除标准:①合并恶性肿瘤;②合并原发性心、肝、肺、肾等严重器官功能障碍;③合并传染性疾病;④器官移植者;⑤先天性免疫缺陷。(3)剔除标准:患者或家属中途自愿放弃治疗。
1.3 血清HMGB1、lncRNA H19检测 患者入组时均采集外周静脉血3 ml,离心留取上层血清,储存于-80℃冰箱待检。采用美国BIO-RAD公司生产的800型全自动酶标仪,以酶联免疫吸附法测定HMGB1水平,试剂盒由仪器配套提供。采用实时定量PCR法测定lncRNA H19水平:将Trizol 试剂0.75 ml与血清0.25 ml混匀后提取血清总RNA,取RNA 2 μg,采用逆转录试剂盒(德国Qiagen)按20 μl逆转录体系合成cDNA;PCR引物由上海吉玛公司合成,以GAPDH为内参对照,lncRNA H19引物序列,上游:5'-TTCAAAGCCTCCACGACTCT-3',下游:5'-GCTCACACTCACGCACACTC-3';GAPDH上游:5'-CGGAGTCAACGGATTGGTCGTAT-3',下游:5'-AGCCTTCTCCATGGTGGTGAAGAC-3'。反应条件:95℃ 60 s,95℃ 15 s,退火15 s,72℃ 45 s,荧光收集,进行40个循环,重复3次,采用2-△△Ct计算相对表达量。
2 结 果
2.1 2组血清HMGB1、lncRNA H19水平比较 死亡组血清HMGB1水平高于生存组,lncRNA H19水平低于生存组(P<0.01),见表2。
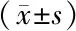
表2 生存组与死亡组血清HMGB1、lncRNA H19水平比较
2.2 脓毒症患者预后的影响因素分析 以脓毒症预后作为因变量(死亡=1,生存=0),以心率、呼吸频率、APACHEⅡ评分、SOFA评分、白细胞计数、肌酐、尿素氮、降钙素原、血氧饱和度、HMGB1、lncRNA H19作为自变量(均为实际值), 纳入Logistic多因素回归分析,结果显示,血清HMGB1升高是脓毒症患者预后的独立危险因素(P<0.01),血清lncRNA H19升高是脓毒症患者预后的保护因素(P<0.01),见表3。
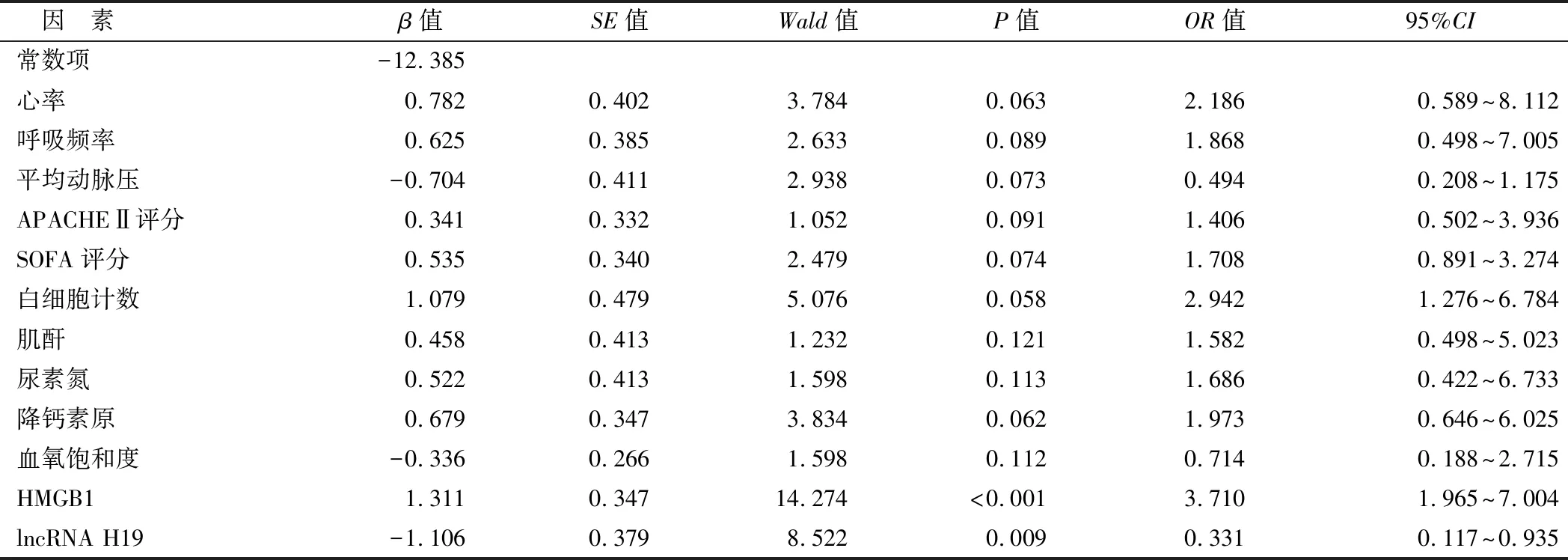
表3 脓毒症患者预后影响因素的Logistic回归分析
2.3 ROC分析血清HMGB1、lncRNA H19评估脓毒症患者预后价值 绘制ROC曲线结果显示,血清HMGB1、lncRNA H19及二者联合评估脓毒症患者预后的AUC分别为0.760、0.788、0.867,二者联合评估预后价值大于单项指标(Z/P=3.245/<0.001、2.641/0.008),见表4、图1。
2.4 脓毒症患者血清HMGB1、lncRNA H19评估预后的DCA 以净获益率为纵坐标,高风险阈值为横坐标,绘制决策曲线,结果显示,当高风险阈值为0~0.99时,净受益率>0,有临床意义,且随着高风险阈值减小,净受益率增加,最大值为0.300,在阈值0.23~0.73范围内,血清HMGB1、lncRNA H19联合评估脓毒症患者预后的净受益率优于单一指标检测,见图2。
3 讨 论
脓毒症是临床常见危急重症之一,具有病情复杂、进展迅猛、预后差等特点。张小军等[8]研究结果显示,脓毒症28 d病死率为28.24%。严宪才等[9]在一项老年重症脓毒症患者中的研究结果显示,28 d病死率为28.43%。但李英等[10]则发现行连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)重症肺部感染致脓毒症患者30 d病死率高达44.44%。由此可见,不同患者预后存在一定差异,但整体病死率仍较高。本研究也发现脓毒症病死率为32.03%,与既往研究相符。虽然已有学者研究脓毒症患者预后预测模型[11],但个体差异性明显,是否可以通过生化指标检测客观判断患者预后情况成为临床研究的重要方向。
脓毒症患者在发病早期会出现炎性反应激活,产生大量炎性介质释放入血,加之内毒素的作用,致使炎性反应进一步加剧,从而出现内皮细胞损伤及血管通透性改变,导致病情进一步进展。故炎性反应与脓毒症发生、发展密不可分。HMGB1是脓毒症患者体内的关键性促炎因子,机体发病后HMGB1被活化的免疫细胞释放至细胞外环境,并与膜上Toll受体等结合,并将炎性信号传导至细胞内,刺激肿瘤坏死因子-α、白介素6等表达增加,放大炎性反应,导致患者出现器官功能损伤[12-13]。陈艳青等[14]指出,脓毒症患者外周血HMGB1水平异常升高,且随病情加重其高表达愈加显著,预测患者28 d死亡的AUC高达0.946。国外亦有动物实验研究结果表明,可通过抑制HMGB1的释放降低脓毒症小鼠的病死率[15]。本研究检测结果发现,死亡组血清HMGB1水平高于生存组。高表达的HMGB1可促进巨噬细胞迁移,同时增加炎性细胞因子的释放,从而加剧机体炎性反应,致使病情加重,因此会增加患者死亡风险。
非编码RNA可通过转录、翻译等多个层面调控基因的表达,从而参与脓毒症的病理过程。Cui等[16]发现,脓毒症诱发肺损伤大鼠炎性反应及预后与lncRNA H19表达具有一定相关性。有研究显示,在脂多糖诱导的脓毒症模型中,lncRNA H19过表达会降低炎性细胞因子表达,抑制机体炎性反应[17-18]。本研究中死亡组血清lncRNA H19低于生存组。结合既往研究分析其可能作用机制在于,lncRNA H19降低会调控丝裂原活化蛋白激酶通路,导致白介素-6、白介素-1β、肿瘤坏死因子α等促炎因子大量产生,机体抗炎—促炎反应失调,引发心脏收缩功能、肾功能降低,加重心肌损害及肾损伤,从而使患者出现器官功能障碍,病死率增加[19]。本研究在校正混杂因素后发现,血清HMGB1、lncRNA H19表达均为脓毒症患者预后的独立影响因素,且ROC分析结果显示,血清HMGB1、lncRNA H19联合评估脓毒症患者预后的AUC大于单独评估效能。由此可见,血清HMGB1、lncRNA H19均参与脓毒症患者的病情进展过程。Tan等[20]研究发现,由烟雾引起的肺损伤小鼠经人参皂苷Rb3治疗后可减轻肺部病理变化,该过程与H19/miR-29b/HMGB1/TLR4信号传导有关,推测在脓毒症患者病情进展、转归过程中,HMGB1、lncRNA H19可能存在交互作用,但具体作用尚需进一步分析。ROC曲线可从敏感度、特异度方面反映指标的评估价值,但存在假阳性、假阴性风险,而决策曲线可通过风险阈值进行准确判断,且可直观评估模型的临床获益优劣。本研究绘制决策曲线显示,在阈值0.23~0.73范围内,血清HMGB1、lncRNA H19联合评估模型评估脓毒症患者预后的净受益率优于单独检测,可为临床预防、干预提供参考,提示对存在预后不良风险患者可强化抗炎措施,或根据相关病理机制采取相应干预措施,以促进患者预后改善。
综上所述,血清HMGB1高表达、lncRNA H19低表达均为脓毒症患者28 d死亡的独立危险因素,通过检测二者水平可有效判断患者预后情况,且联合评估净受益率更高。
利益冲突:所有作者声明无利益冲突
作者贡献声明
唐雯、刘艳:设计研究方案,实施研究过程,论文撰写;巴音查汗·博然衣:提出研究思路,分析试验数据,论文审核;张大权:实施研究过程,资料搜集整理,论文修改,进行统计学分析;肖东:课题设计,论文撰写
