血清PKM2与PCT联合对脓毒症患者的诊断价值研究
2023-12-21王历彭适蔡馨汤冬玲张平安
王历,彭适,蔡馨,汤冬玲,张平安
脓毒症是一种复杂的疾病,由宿主对感染的免疫反应失调引起,最终导致危及生命的急性器官功能障碍[1]。脓毒症具有高发病率和高病死率的特点,造成了巨大的医疗经济负担,早期诊断对改善脓毒症患者的临床结局有决定性作用[2]。然而脓毒症的表现形式多样,临床医生需要结合患者病史、临床症状和实验室检查等提高诊断效率[3]。生物标志物可用于患者的早期诊断和预后评估,但目前临床常用的血清标志物C反应蛋白(CRP)和降钙素原(PCT)的诊断价值有限,继续寻找新颖可靠的标志物对脓毒症的早期诊断具有重要意义[4]。糖代谢重编程在脓毒症的发生发展中发挥了重要作用。丙酮酸激酶M2(PKM2)是丙酮酸激酶的M2亚型,通过催化磷酸烯醇式丙酮酸为丙酮酸参与糖酵解过程[5]。已有研究表明,PKM2在炎性反应中表达显著上调,是引起机体炎性反应和代谢紊乱的关键介质[6]。但关于血清PKM2作为脓毒症诊断生物标志物的价值尚无研究报道。同时,鉴于单一指标的局限性,本研究检测脓毒症患者血清PKM2水平并分析PKM2单独及联合诊断脓毒症的价值,报道如下。
1 资料与方法
1.1 临床资料 选取2022年4月—2023年1月武汉大学人民医院重症监护室收治的脓毒症患者119例(脓毒症组),同期入住重症监护室的非脓毒症患者73例(非脓毒症组)作为研究对象。2组患者性别、年龄、饮酒史、吸烟史、合并症及红细胞计数(RBC)、血红蛋白(Hb)水平比较差异均无统计学意义(P>0.05)。脓毒症组患者的急性生理学与慢性健康状况评分(APACHEⅡ评分)、序贯器官衰竭评估评分(SOFA评分)、白细胞计数(WBC)、CRP、血清淀粉样蛋白A(SAA)均高于非脓毒症组(P<0.01),脓毒症组患者的血小板计数(PLT)水平低于非脓毒症组(P<0.01),见表1。本研究经武汉大学人民医院伦理委员会批准(WDRY2022-K157),并被准许可以免除患者的知情同意。

表1 非脓毒症组和脓毒症组临床资料比较
1.2 脓毒症组病例选择标准 (1)纳入标准:① 符合2016年国际脓毒症3.0定义:脓毒症为宿主对感染的反应失调导致危及生命的器官功能障碍[1];②首次入住ICU;③病历资料完整。(2)排除标准:①年龄<18岁者;②合并免疫系统疾病、恶性肿瘤者;③妊娠期妇女;④继发感染再次入院或已在另一家医院接受治疗者;⑤精神疾病患者;⑥风湿免疫性疾病患者。
1.3 观测指标与方法
1.3.1 一般资料:收集并记录入组患者一般资料如性别、年龄、饮酒史、吸烟史和基础疾病情况,并根据临床和实验室检测指标计算患者APACHEⅡ评分和SOFA评分。
1.3.2 血清PKM2、PCT水平检测:入院时抽取患者肘静脉血4~6 ml,离心获取血清,保存于-80℃备用,采用酶联免疫吸附试验,使用商用Elisa试剂盒(JL48224,江莱生物,中国)测量血清PKM2浓度。采用罗氏诊断公司Cobas 8000 e801全自动化学发光免疫分析仪检测血清PCT水平。
1.3.3 实验室相关指标检测:入院时抽取患者肘静脉血2 ml于一次性真空EDTA抗凝管中颠倒混匀,采用日本Sysmex XE-2100自动血细胞分析仪检测RBC、WBC、PLT和Hb,采用深圳西来恒公司H780-3全自动蛋白分析仪检测CRP和SAA,所有检测试剂均在说明书规定的时间内使用,并严格遵守试验的相关操作程序。
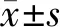
2 结 果
2.1 2组血清PKM2、PCT水平比较 脓毒症组血清PKM2、PCT水平分别为18.08(5.50,46.12)μg/L、10.20(2.23,32.70)μg/L,高于非脓毒症组的1.46(0.60,3.33)μg/L、0.57(0.20,1.37)μg/L(Z=9.373、9.013,P均<0.001)。
2.2 脓毒症患者血清PKM2与PCT的相关性 经Spearman相关性检验,脓毒症患者血清PKM2与PCT水平呈显著正相关(r=0.322,P<0.001)。
2.3 脓毒症发生的多因素Logistic回归分析 以是否发生脓毒症为因变量(赋值:否=0,是=1),表1中有统计学差异的指标为自变量(赋值为连续变量),进行多因素Logistic回归分析显示,血清PKM2和PCT水平升高均是重症监护室患者发生脓毒症的独立危险因素(P<0.01),见表2。

表2 脓毒症发生的多因素 Logistic回归分析
2.4 血清PKM2、PCT水平诊断脓毒症的价值分析 绘制血清PKM2、PCT水平诊断脓毒症的ROC曲线,并计算曲线下面积(AUC), 结果显示,血清PKM2、PCT及二者联合诊断脓毒症的AUC分别为0.903、0.888、0.941,二者联合检测优于各自单独预测效能(Z/P=2.560/0.011、3.423/<0.001),见表3、图1。
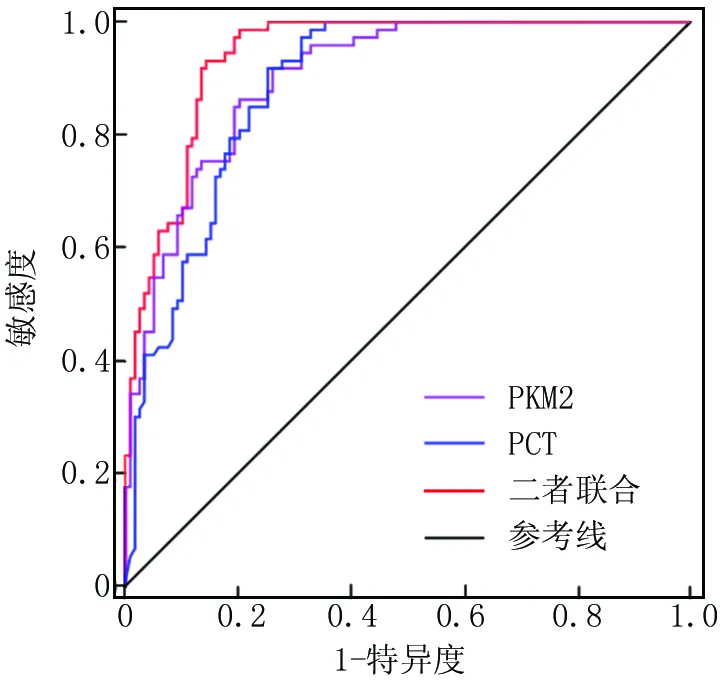
图1 血清PKM2与PCT单独或联合检测诊断脓毒症的ROC曲线Fig.1 ROC curve for diagnosing sepsis using serum PKM2 and PCT alone or in combination

表3 血清PKM2、PCT水平诊断脓毒症的效能
3 讨 论
脓毒症是一种由各种病原菌或毒素引起的致命性炎性反应综合征,涉及宿主炎性反应失调、凝血功能障碍、代谢及细胞功能紊乱等多种病理生理机制,通常与急危重症患者的高病死率有关[7]。流行病学调查结果显示,全球每年有近4 900万例脓毒症患者,其中1 100万例死亡,约占全球所有死亡病例的20%[8]。近年来,尽管脓毒症发病机制和治疗的相关研究不断取得进展,但这些研究成果未能成功实现临床转化。目前,临床脓毒症患者的管理仍以液体复苏、抗生素和血管加压药的使用等传统治疗措施为主[9]。早期诊断和及时干预是降低脓毒症患者病死率的关键。根据脓毒症3.0定义,SOFA评分可以用于诊断脓毒症,但SOFA评分不是针对脓毒症的特定工具,研究者们一直在寻找针对脓毒症的新生物标志物[10]。
PCT是脓毒症最常用的生物标志物之一。PCT在甲状腺C细胞中合成,是无激素活性的降钙素前体蛋白,正常情况下很难检测到,当病原微生物感染(如细菌、真菌和寄生虫感染)时,机体血清PCT浓度会显著升高[11]。本研究结果显示,脓毒症患者血清PCT水平显著高于非脓毒症组,是预测脓毒症发生的独立危险因素,这与以往研究结果一致[12],考虑其机制为脓毒症患者体内发生强烈的炎性反应,细菌内毒素或白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)等炎性介质刺激PCT大量产生。相关的前瞻性临床研究也发现,与IL-6、TNF-α和CRP等炎性标志物相比,PCT对脓毒症的诊断准确性更高[13]。然而,PCT不是一种特异的生物标志物,非感染性缺血再灌注损伤、肾功能紊乱及手术创伤等均会引起患者血清PCT水平升高,这可能导致临床医生误诊和不必要的抗生素使用[14],提示PCT应与其他指标联合使用提高脓毒症诊断的准确性。
在脓毒症早期,感染引起单核巨噬细胞、自然杀伤细胞等免疫细胞活化生成并释放炎性因子,释放的炎性因子将诱导新的细胞因子产生和释放,形成“细胞因子风暴”,最终导致机体多器官功能损伤[15]。本研究结果显示,脓毒症组患者的APACHEⅡ评分、SOFA评分及炎性感染指标水平均显著高于非脓毒症组,表明脓毒症患者在入住重症监护室时已经经历了比非脓毒症患者更严重的器官功能损伤和免疫反应失调。作为脓毒症的重要病理机制之一,糖代谢重编程又称“Warburg效应”,最初由生物化学家Otto Warburg发现,指细胞在有氧的条件下以糖酵解的方式利用葡萄糖[16]。糖代谢重编程是免疫细胞活化、增殖和分化的重要机制,是脓毒症炎性级联反应的上游事件。由于有氧糖酵解能够为免疫细胞激活、炎性因子合成及释放提供足够的能量和生物原料基础,当先天和适应性免疫细胞从静息状态活化为促炎状态时,其主要代谢方式也从氧化磷酸化转化为有氧糖酵解[17-18]。PKM2是丙酮酸激酶的4种亚型之一,负责糖酵解最后一步,存在于各组织器官中,在增殖旺盛的细胞中表达更丰富[19]。脓毒症期间,PKM2可以通过作为糖酵解限速酶和缺氧诱导因子-1α(HIF-1α)的共激活剂催化糖代谢重编程发生,促进IL-1β、IL-6、HMGB1等促炎因子的释放及NLRP3和AIM2的激活,引起并加剧脓毒症炎性反应失调[20-21]。付周等[22]通过盲肠结扎穿孔法诱导脓毒症相关急性肾损伤小鼠模型发现,与对照组比较,模型组小鼠肾组织PKM2的mRNA和蛋白表达明显增高。熊娟等[23]研究表明,在以脂多糖腹腔注射构建的脓毒症小鼠肺损伤模型中,模型组小鼠肺组织中PKM2蛋白表达明显上调。而本研究发现临床脓毒症患者血清PKM2水平显著高于非脓毒症组,推测与脓毒症时免疫细胞通过改变以PKM2为主的糖酵解酶水平来推动代谢转变以满足其合成代谢需求有关。进一步分析显示,血清PKM2是脓毒症发生的独立危险因素,说明PKM2参与脓毒症的发生发展。多项临床前研究表明PKM2是脓毒症治疗的关键靶点,抑制PKM2能通过抑制Warburg效应和炎性反应改善脓毒症小鼠组织器官损伤、降低病死率[24-26]。ROC曲线显示,血清PKM2联合PCT诊断脓毒症的AUC达到0.941,显著大于血清PKM2、PCT单独诊断,表明联合检测血清PKM2和PCT水平能提升脓毒症诊断价值。此外,Spearman相关性分析发现,脓毒症患者血清PKM2与PCT水平呈正相关,提示PKM2也能够反映脓毒症患者感染程度。
综上所述,脓毒症患者血清PKM2水平显著升高,PKM2和PCT水平升高是重症监护室患者发生脓毒症的独立危险因素,二者联合检测能提升脓毒症诊断价值。但本试验是一个单中心小样本量的研究,可能存在选择偏倚,同时未完全阐明血清PKM2、PCT在脓毒症发生发展中的作用机制,有待进一步研究。
利益冲突:所有作者声明无利益冲突
作者贡献声明
王历:设计研究方案,实施研究过程,论文撰写;彭适:资料收集整理,分析试验数据,进行统计学分析;蔡馨:实施研究过程,分析试验数据;汤冬玲:文献调研与整理,论文修改;张平安:提出研究思路,课题设计,论文审核
