PDCA循环管理模式对卒中患者住院并发症的影响研究
2023-12-04吴治瑞董可辉龚浠平
吴治瑞,董可辉,龚浠平
目的 探索PDCA循环管理模式对卒中患者住院期间并发症的影响。
方法 连续纳入2021年1月1日—2022年10月31日首都医科大学附属北京天坛医院血管神经病学病区的住院卒中患者作为研究对象。将2021年1月1日—10月31日,即PDCA循环管理模式实施前的住院患者设为对照组;2022年1月1日—10月31日,即实施PDCA循环管理模式后的住院患者设为观察组,进行回顾性分析。收集入组患者的人口学特征、临床特点等信息,比较两组患者住院期间卒中并发症(肺部感染、深静脉血栓、尿路感染)的发生率。
结果 本研究共纳入1480例患者,其中观察组患者767例,对照组患者713例。入组患者平均年龄为(71.9±13.6)岁,男性比例为75.3%。观察组患者既往心房颤动病史的比例显著高于对照组(9.9% vs.5.9%,P=0.004),既往糖尿病病史比例低于对照组(30.0% vs.34.9%,P=0.043),两组其他基线指标差异无统计学意义。卒中并发症方面,观察组患者住院期间肺部感染(1.3% vs.3.4%,P=0.008)及深静脉血栓(1.0% vs.2.4%,P=0.045)的发生率均较对照组低。
结论 采用PDCA循环管理模式能够降低卒中患者住院期间肺部感染及深静脉血栓的发生率。
缺血性卒中在所有卒中类型中约占70%[1-2]。相关数据表明,卒中已成为我国居民死亡的首位原因,严重增加患者家庭和社会负担[3-5]。卒中患者住院期间可能出现肺部感染、深静脉血栓以及尿路感染等并发症,影响病情预后[6-11]。因此,有效预防和减少这些并发症,同时改善神经功能缺损所致的相关功能障碍,对于提高医疗质量和改善患者预后具有重要意义。
PDCA循环管理模式作为被普遍应用且成效良好的管理方法,包括计划、实施、检查以及处理4个环节。既往研究提示,PDCA循环管理模式可通过发现问题、剖析并解决问题,以及持续不断地优化改进管理模式,从而提高卒中医疗质量[12-15]。本研究拟探索PDCA循环管理模式对卒中患者住院期间并发症的影响。
1 对象与方法
1.1 研究对象 本研究为回顾性研究,连续纳入2021年1月1日—2022年10月31日首都医科大学附属北京天坛医院血管神经病学病区的住院卒中患者作为研究对象。将2021年1月1日—10月31日,即PDCA循环管理模式实施前的住院患者设为对照组;2022年1月1日—10月31日,即实施PDCA循环管理模式后的住院患者设为观察组。纳入标准:①年龄>18周岁;②入院诊断为缺血性卒中或出血性卒中。排除标准:临床资料不完整。
1.2 资料收集 收集患者临床资料,包括:①年龄、性别等人口学信息;②血管危险因素,包括高血压、糖尿病、心房颤动、卒中等病史,以及吸烟史;③入院时NIHSS评分;④住院期间并发症,包括肺部感染、深静脉血栓、尿路感染等。住院期间并发症定义为出院诊断包含但入院诊断未包含的肺部感染、深静脉血栓和尿路感染。
1.3 PDCA循环管理模式
1.3.1 计划阶段 对住院卒中患者诊疗过程中所存在的问题进行剖析,并制定相应的优化方案。主要问题包括:①诊疗工作流程不一致,责任分工未明确到具体人员,导致在不同医护人员值班时诊疗环节存在较大差异。②其他科室配合效率低,如某些卒中患者在康复科进行吞咽功能评估,在超声科进行下肢静脉超声的速度较慢,可能会影响下一步的医疗决策。③对患者及陪护家属的健康宣教不足,未引起患者对疾病的足够重视。
1.3.2 实施阶段 针对计划阶段存在的问题,制定并实施有针对性的改进措施。①设计流程图,统一卒中患者入院后的诊疗工作流程以及并发症防治流程;各个诊疗环节责任到人,并设置医疗质量管理指标;若发现问题,则及时记录、纠正。②创建包括神经内科、康复科、医学检验科、超声科、影像科医师及护理人员在内的多学科团队小组,定期召开例会,结合具体病例,对卒中患者入院后的诊疗全过程进行讨论与总结,提升工作效率。③加强健康宣教,组织医师、护士、康复师每周对患者及家属进行卒中相关知识的健康教育宣讲,内容涵盖疾病认知、治疗方法、护理要点以及康复策略等方面,包括卒中常见并发症及预防、各项检查的注意事项等,利于患者和家属了解。④人力资源合理配置与管理,实施医护人员分层管理,原则是工作资历新老搭配、实际工作能力强弱结合,进行整体连贯的卒中诊疗管理。
1.3.3 检查阶段 根据卒中患者填写的诊疗调查表,对并发症防治的每个环节关键质控指标进行分析,对不理想的环节再次培训。
1.3.4 处理阶段 每周至少召开1次科室会议,针对当前发生的问题或是潜在的管理模式缺陷进行深度讨论,提出具有针对性和可操作性的整改方案;每月进行1次汇总分析及讨论,不断优化计划措施,促进管理模式循环的良性运行。
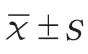
2 结果
2.1 患者基线资料比较 本研究共纳入了1480例患者,平均年龄(71.9±13.6)岁,男性比例为75.9%。其中767例(51.8%)患者纳入观察组,713例(48.2%)患者纳入对照组。比较两组患者的基线信息,观察组患者平均年龄(72.3±14.1)岁,男性比例为75.9%;对照组患者平均年龄(71.4±13.5)岁,男性比例为74.6%。与对照组相比,观察组患者既往心房颤动病史比例较高(9.9%vs.5.9%,P=0.004),既往糖尿病病史比例较低(30.0%vs.34.9%,P=0.043)(表1)。

表1 两组患者的基线特征比较Table 1 Comparison of baseline characteristics between the two groups
2.2 患者在院期间并发症比较 本研究比较了观察组与对照组住院期间肺部感染、深静脉血栓及尿路感染的发生率。与对照组相比,观察组患者发生肺部感染(1.3%vs.3.4%)、深静脉血栓(1.0%vs.2.4%)及尿路感染(3.4%vs.4.2%)的患者比例均较低,其中肺部感染及深静脉血栓的发生比例差异有统计学意义(均P<0.05)(表2)。
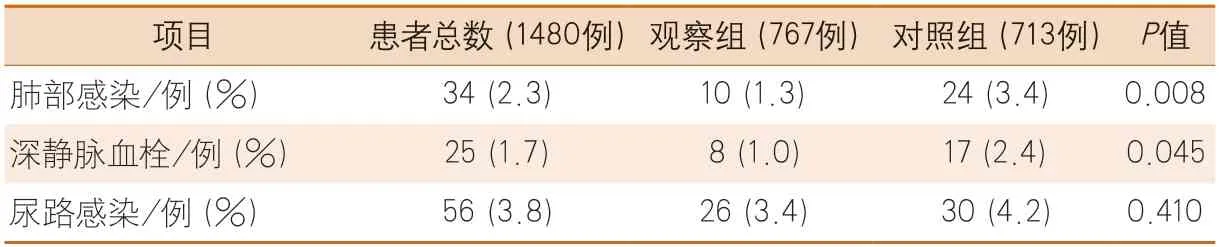
表2 两组患者在院期间并发症发生率Table 2 Incidence of complications in hospital between the two groups
3 讨论
有效预防并减少卒中院内并发症具有十分重要的意义,是卒中医疗质量的重要指标[16-18]。PDCA循环管理模式是一种应用广泛且效果良好的管理模式[12-15]。本研究发现采用PDCA循环管理模式能够降低患者住院期间肺部感染及深静脉血栓的发生率,有效提升卒中医疗质量。
肺部感染是卒中最常见的并发症之一,也是卒中后最常见的死亡原因之一。患者住院期间出现肺部感染可能与意识障碍、长期卧床、吞咽困难、误吸和上呼吸道分泌物等因素有关。通过PDCA循环管理模式,首先,加强了对患者和家属的健康宣教,提高了患者及家属对疾病的认识;其次,组建多学科小组,有助于康复科医师早期完善患者吞咽功能评估;最后,提高诊疗护理的均质性,责任护士定期翻身拍背、及时吸痰,鼓励患者用力咳嗽,都有助于预防肺部感染[19-20]。深静脉血栓形成以及与之相关的肺栓塞是另一常见的卒中并发症,临床上深静脉血栓形成的发生率可高达60%,多在卒中发病后7 d内发生,其中合并肺栓塞的患者比例为10%~30%。通过PDCA循环管理模式,宣教患者穿紧身裤袜、早期活动患肢;设计并发症诊疗流程图并定期例会培训,提醒医护人员尽早使用血栓泵及进行康复训练,必要时早期使用抗凝剂或下肢静脉腔滤过器等,均能有效降低卒中后深静脉血栓的发生率[21-23]。
本研究发现,采用PDCA循环管理模式可以有效降低卒中患者住院期间肺部感染和深静脉血栓的发生率,这和既往研究结论是一致的[24-25]。PDCA循环管理模式是一种基于程序化、科学化和标准化的基本模式,旨在持续有效提升护理管理质量。该模式广泛适用于各种组织管理过程,在医院各科室护理和质量管理等工作中亦得到广泛应用。预防和减少患者院内并发症是衡量卒中医疗质量管理的重要指标之一。本研究基于PDCA循环管理法,通过对卒中患者并发症的临床现状进行调查、思考和分析,快速发现卒中并发症的主要原因,制定相应的解决方案,并建立了标准化的检查和反馈体系,提高了患者的防治意识和医院防治专业水平。此外,本研究还针对现存和潜在的危险因素,采取了针对性的个性化预防措施,如建立以患者为中心的多学科团队小组等。对于治疗效果较差的患者,研究者进行原因分析和经验总结,并持续改进诊疗方案,成功降低了卒中患者住院期间并发症的发生率。
本研究存在一定的局限性,为单中心研究,研究对象来自北京三甲医院,并不能代表全国城市其他级别或农村地区的医院情况。后续应进行多中心、大样本的相关研究。另外,本研究属于回顾性研究,部分患者的临床资料因不完整而未被纳入,且未进一步收集相关影响因素。
利益冲突所有作者均声明不存在利益冲突。
