前交通动脉瘤形态学特征与破裂后出血体积的相关性研究*
2023-12-03陈鹏飞范文辉周玉珍
陈鹏飞 范文辉 方 锐 梁 奕 周玉珍
长江航运总医院医学影像科 (湖北 武汉 430010)
动脉瘤性蛛网膜下腔出血的出血量较大时会造成患者的预后不良[1],严重者可致残致死。近年来,许多学者对动脉瘤形态与动脉瘤破裂的相关性进行了大量研究,而哪些类型的动脉瘤破裂后会引起大量的脑出血也是临床十分关注的地方。为此,本研究拟评估AcomA形态参数与破裂后出血量的相关性,能对出血风险高的动脉瘤进行及时适当干预及治疗,避免不良预后。
1 资料与方法
1.1 一般资料回顾性分析本院神经外科2016年至2022年急诊收治的经手术或者DSA确诊大脑前交通动脉瘤患者为研究对象。
纳入标准:2015年12月至2022年10月就诊的前交通动脉瘤患者;术前影像学资料完整,包括CT平扫及CTA图像;证实动脉瘤破裂导致颅内出血;原发性动脉瘤破裂患者。排除标准如下:未破裂颅内动脉瘤患者;影像学资料不完整的患者;颅内出血被确定为由创伤、高血压、脑淀粉样变性或其他原因引起;责任动脉瘤不位于前交通动脉。
1.2 检查方法头颅CTA检查,采用320排容积CT扫描仪,扫描范围从颈2椎体下缘至颅顶外板,Volume扫描模式,层厚0.5mm,重建间隔0.5mm,扫描速度0.75s/r,管电压80kV,管电流150~300mA,应用自适应迭代剂量减低算法。经肘静脉以5.0mL/s 的流率注射优维显(370mgI/mL)50mL及生理盐水25mL,动脉期间隔2秒,静脉期间隔5秒,连续采集19个容积数据包,扫描完后选择最佳动脉期相使用减影法得到动脉期的血管减影VR图像。
1.3 图像处理与数据测量将原始图像及减影图像传至Vitrea fx工作站进行图像后处理,得到容积再现(VR)图像进行测量。获得动脉瘤常规数据包括(图1A~D):瘤体最大径线、高度、瘤颈宽度、动脉瘤宽度、载瘤动脉直径、长宽比、SR、AR、入射角度、动脉瘤角[2]。将包含.dcm的CT平扫序列的文件夹导入3D Slicer 软件,半自动勾画血肿的感兴趣区体积(VOI),获得血肿体积数据(图1E~G)。所有数据测量由两位高年资主治医师采用双盲法进行,结果不一致时共同商议后达成统一意见。
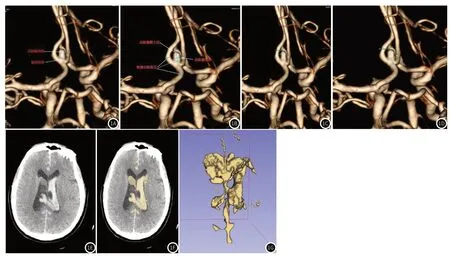
图1A-图1G 女,65岁,意识不清2小时入院,行CTA检查,诊断前交通动脉瘤破裂出血。图1A测量动脉瘤瘤颈宽度2.5mm,动脉瘤高度5.1mm;图1B动脉瘤最大径5.2mm,动脉瘤宽度3.6mm,载瘤动脉直径(所有直接接触动脉瘤颈段的血管直径平均值)为2.4mm;图1C动脉瘤角(瘤体最大径与瘤颈形成的夹角)为57.0°;图1D入射角度(瘤体最大经与载瘤动脉中心线形成的夹角)为154.3°,AR(动脉瘤高度/瘤颈宽度)为2.04,SR(动脉瘤高度/载瘤动脉直径)为2.12,长宽比(瘤体最大径线/宽度)为1.41;图1E CT平扫原始图像;图1F通过3D-slice软件勾画的出血范围;图1G显示出血体积3D图像,测得出血体积大小为54.3mL。
1.4 统计学方法采用 SPSS 19.0(IBM Corp.Released 2010 IBM SPSS Statistics for Windows version 19.0 Armonk,NY: IBM Corp)分析。计数资料采用n(%)表示,正态分布计量资料采用()表示,偏态分布计量资料采用中位数和四分位数间距表示。先进行单因素分析,单因素分析采用spearman相关性检验。将单因素分析有意义变量纳入多元线性回归模型,P<0.05 为差异有统计学意义。
2 结果
本研究最终纳入符合条件的66名患者,其中男34例(51.51%)、女32例(48.49%),高血压38例(57.58%),糖尿病6例(9.091%),吸烟23例(34.85%),嗜酒10例(15.15%),基线平均舒张压(91.03±13.41)mmHg,基线平均收缩压(154.72±25.73)mmHg,平均年龄(56.44±11.61)岁。测量的动脉瘤形态特征参数:瘤体最大径线(6.06±3.41)mm、动脉瘤宽度(4.66±1.95)mm、动脉瘤高度(5.42±3.30)mm、瘤颈宽度(3.56±1.33)mm、动脉瘤角(71.66±16.35)°、入射角度(124.96±33.44)°、载瘤动脉直径(1.73±0.52)mm、AR值(1.53±0.67)、SR值(3.42±0.47)、长宽比(1.33±0.47)。通过CT平扫评估的平均血肿体积为21.15(6.47~56.90)mL。将血肿体积作为因变量,以临床资料与动脉瘤形态学特征为自变量做spearman相关性分析。单因素分析中(表1)显著指标有年龄,高血压,动脉瘤宽度,入射角度,AR(P<0.05)。采用多元线性回归分析(逐步法)(表2),影响出血量的独立危险因素分别为年龄(P=0.001)和AR(P=0.018)。最后获得公式:AcomA破裂出血体积=-55.515+14.16×AR+1.24×年龄,R值=0.523,调整R2值=0.251。
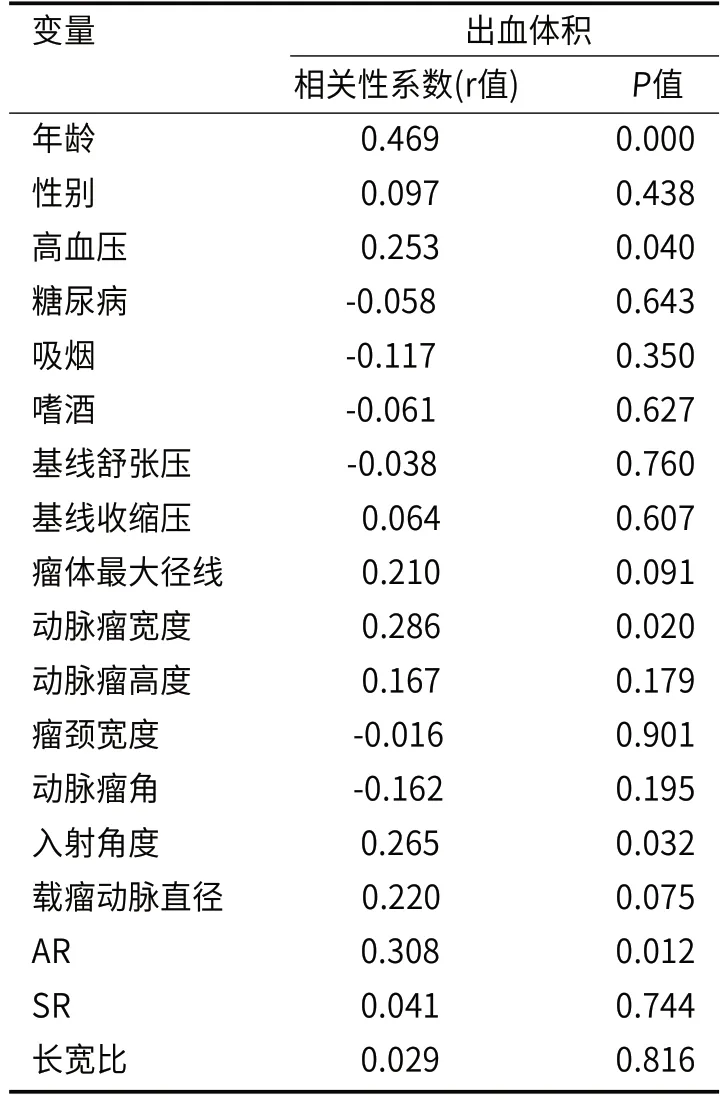
表1 与AcomA破裂后出血体积的单因素分析
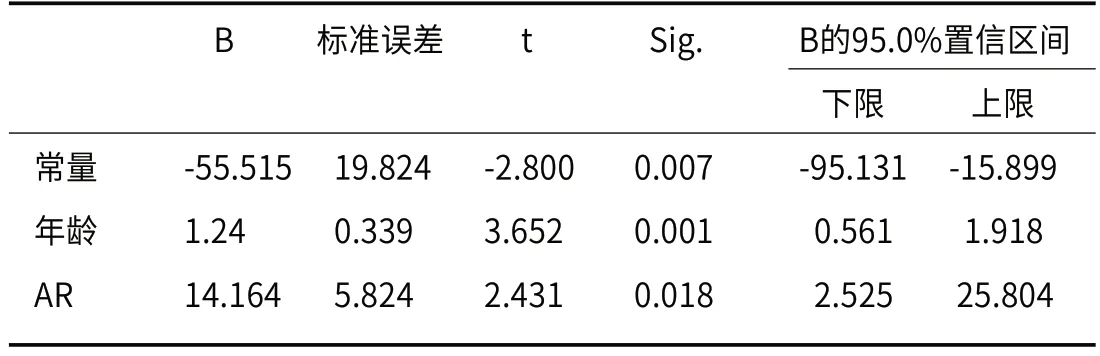
表2 影响AcomA破裂后出血体积的多元线性回归分析
3 讨论
颅内动脉瘤破裂的严重程度在临床观察中差异很大,有些破裂的动脉瘤CT表现不明显,症状轻微,而另一些则会导致致命出血,甚至昏迷或死亡。通过大量研究,动脉瘤形态学特征的一些参数,如动脉瘤形态不规则,AR、SR等被认为与颅内动脉瘤破裂相关[3-4],而这些动脉瘤形态参数是否对破裂后出血量有影响值得进一步的研究。本研究通过320排容积CT对AcomA患者进行CTA扫描,对动脉瘤相关形态特征进行了评估,同时笔者还评估了患者动脉瘤破裂后出血体积,本研究中采用的是3D-slicer软件,可以采用半自动阈值测量方法勾画出整个出血体积大小,随后评估这些动脉瘤形态参数与AcomA破裂后出血体积的相关性,并建立了线性回归模型。
在单因素的相关性分析中,本研究结果显示年龄,高血压,动脉瘤宽,流动角,AR有统计学意义。单因素分析显示高血压与AcomA破裂后出血量成正比,这显示高血压患者的动脉瘤破裂后出血量会较血压正常患者多,有研究显示高血压与直径<5mm的小动脉瘤的破裂出血量显著相关性[5]。同时高血压也对动脉瘤的破裂有关,高血压和吸烟增加了颅内动脉瘤破裂的风险,且高血压和吸烟的联合危险性高于独立高血压和吸烟的危险性[6]。单因素显示动脉瘤最大宽度与动脉瘤破裂后出血量呈正相关性,这与Munarriz PM的结果一致[7],目前对动脉瘤大小是否与破裂后出血量有关仍然存在一些争议,也有研究认为出血量与动脉瘤大小之间没有相关性[8],对于动脉瘤大小是否与动脉瘤破裂后出血量的相关性目前有明显的分歧,后续需要增加样本量获得更加正确的统计数据。本研究显示入射角度也与动脉瘤破裂后出血量呈正相关,入射角度反映了动脉瘤和载瘤动脉之间的关系,随着入射角度增大,直接进入动脉瘤中的血流也增多[9],进一步可引起破裂后出血量过多。
最后通过多元线性回归分析仅显示年龄和AR值与AcomA破裂后出血量的独立危险因素,通过多元线性回归模型,最后获得的调整R方值为0.251,我们可以通过此模型解释25.1%的出血量。其中年龄是AcomA破裂后出血量的独立危险因素,老年人动脉瘤破裂后预示着更大量的脑出血,年龄越大的患者更有可能出现脑萎缩,同时蛛网膜下腔增宽,这种情况会造成动脉瘤周围组织对他的压力减少,动脉瘤破裂后出血受到的阻力变小,破裂后的血液流往蛛网膜下腔的范围也更大,从而导致老年人更多的出血量[7],虽然有研究显示年龄越大的患者,动脉瘤破裂风险会减少[10],但是老年人是AcomA破裂后功能不良结局的独立风险因素[11],且与动脉瘤破裂后迟发型脑梗死有关[12]。
此外,AR值是AcomA破裂后出血量的独立危险因素,AR是动脉瘤高度与瘤颈宽度的比值,动脉瘤内部压力与动脉瘤的AR呈正相关,纵横比越大,动脉瘤瘤腔内的血流速度明显升高,有研究[13]显示AR达到一定阈值,动脉瘤破裂风险显著增加。本研究显示纵横比越大,可能会造成出血量的增加,这可能与动脉瘤内部较大的压力造成较快的血流从破裂口流出有关。
本研究存在一些局限性。首先,本研究是回顾性研究,不可避免地存在潜在的选择偏差,不能完全排除混杂因素。第二,本研究样本量相对较小;所有入选患者均为前交通动脉瘤,后期将增加样本量,对结果更进一步验证。
总之,较大年龄及较大AR值可引起大脑前交通动脉瘤破裂后更大的出血量。
