B(A)血型的鉴定及临床输血探讨*
2023-11-30苗军耿明璐李建斌马晓莉杨贺才王丽萍刘丹张珂周川程俊杰
苗军 耿明璐△ 李建斌 马晓莉 杨贺才 王丽萍 刘丹 张珂 周川 程俊杰
(1.河南省红十字血液中心,河南 郑州 450000;2.郑州大学第二附属医院;3.郑州大学第三附属医院)
ABO 血型系统是临床上最重要的血型系统[1],与输血时发生的溶血性输血反应密切相关。 在日常工作中常会遇到一些疑难标本,B(A)血型就是其中一类。 B(A)血型是ABO血型中较为罕见的1 种亚型[2],对于B(A)血型的血清学特征和基因定型以及临床输血等问题,引起了我们的关注。 我们从ABO 正反定型不符标本中采用血型血清学和分子生物学方法检出了7 例B(A)血型,旨在分析探讨红细胞B(A)血型的血清学、基因学特征及该血型患者的输血策略,现报道如下。
1 对象与方法
1.1 研究对象 选取2015—2021 年郑州市无偿献血者ABO正反定型不符,经血清学初步鉴定疑为B(A)的标本,共7例。 其中男性2 例,女性5 例,年龄在18~55 岁之间,均为身体健康的无偿献血者。
1.2 试剂与仪器 抗-A(批号:20220204,上海市血液生物)、抗-B(批号:20220204,上海市血液生物)、人源抗-A(批号:20220117,效价128,中国医学科学院输血研究所),ABO标准红细胞(批号:20225317,上海市血液生物),抗-H 试剂(批号:20201126,上海市血液生物),抗人球蛋白卡(批号:AHC236J,ORTHO), 基 因 组 DNA 提 取 试 剂 盒(批 号:201804010,天津秀鹏),Taq 酶(批号:26398505,美国Promega公司),引物合成公司(美国Invitrogen 公司),PCR 扩增仪(美国ABI 公司)。
1.3 血清学检测 ABO 正反定型采用盐水凝集试管法、亲和力试验,均按《全国临床检验操作规程》(第四版)[3]操作。
1.4 DNA 的提取 采集外周血5 mL/(人)(EDTA 抗凝,4℃保存),严格按试剂说明书操作。
1.5 DNA 测序及分析 用PCR 扩增仪做ABO基因第6、7外显子的扩增、扩增引物序列以ABO 基因序列为模板设计,扩增引物由天津市秀鹏生物技术开发有限公司合成。 扩增产物直接测序,用Chromas2.01 软件将测序结果与NCBI 基因文库上的Blast 进行比对,分析确定基因型。
2 结果
2.1 血清学鉴定结果 7 例标本血清学格局一致,见表1。

表1 7 例B(A)血型血清学检测与基因测序结果
2.2 吸收放散试验 标本的红细胞放散液与A1试剂红细胞反应结果均为阳性,O 型对照红细胞放散液与A1试剂红细胞反应结果为阴性,证实这7 例标本的红细胞上存在弱A抗原。
2.3 直接抗人球蛋白试验及抗体筛查试验结果分析 对7例标本直接抗人球蛋白试验结果均为阴性,表明不存在红细胞上黏附的自身抗体对血型正定型造成干扰;抗体筛查试验结果均为阴性,排除存在ABO 血型系统以外不规则抗体的可能性。
2.4 亲和力试验 使用A1B 型健康人红细胞作为对照试验,A1B 型健康人红细胞与抗-B 试剂混合后立即出现强凝集反应。 7 例患者红细胞与抗-B 试剂混合后15 s 内均出现强凝集反应,而与抗-A 试剂混合后凝集开始时间约为30 ~60 s,之后凝集逐渐增强,确认了B(A)型与抗-A 试剂凝集反应开始时间明显缓慢的特征。
2.5 基因测序结果 经测序其中7 例B(A)标本的ABO 基因测序结果分别为:3 例为B(A)04/O01,2 例为B(A)04/O02,2 例为B(A)02/O01。 B(A)血型的第6、7 外显子主要碱基突变位点见表2。 其中2 例B(A)02 标本的ABO 基因测序结果显示第6 外显子区c.297A>G;第7 外显子区c.526C>G, c.657C>T, c.700C>G, c.703G>A, c.796C>A, c.803G>C,c.930G>A 存在碱基突变,见图1、2。
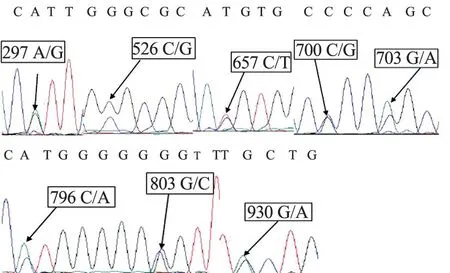
图1 B(A)02 标本基因测序结果
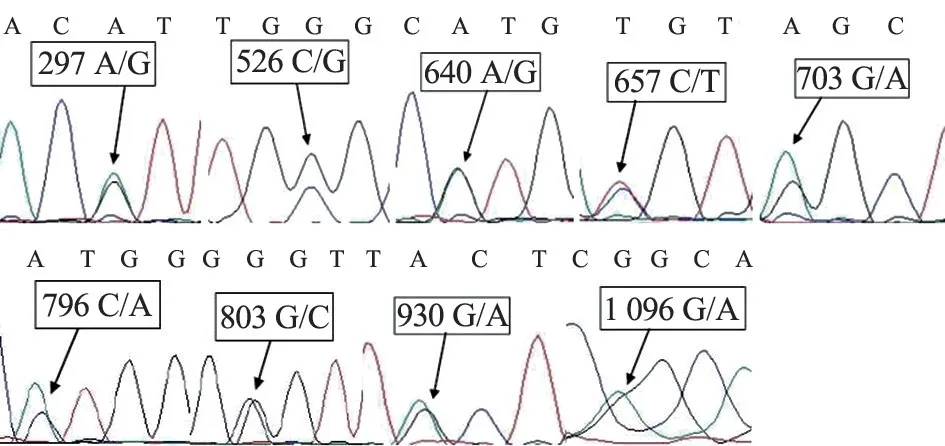
图2 B(A)04 标本基因测序结果
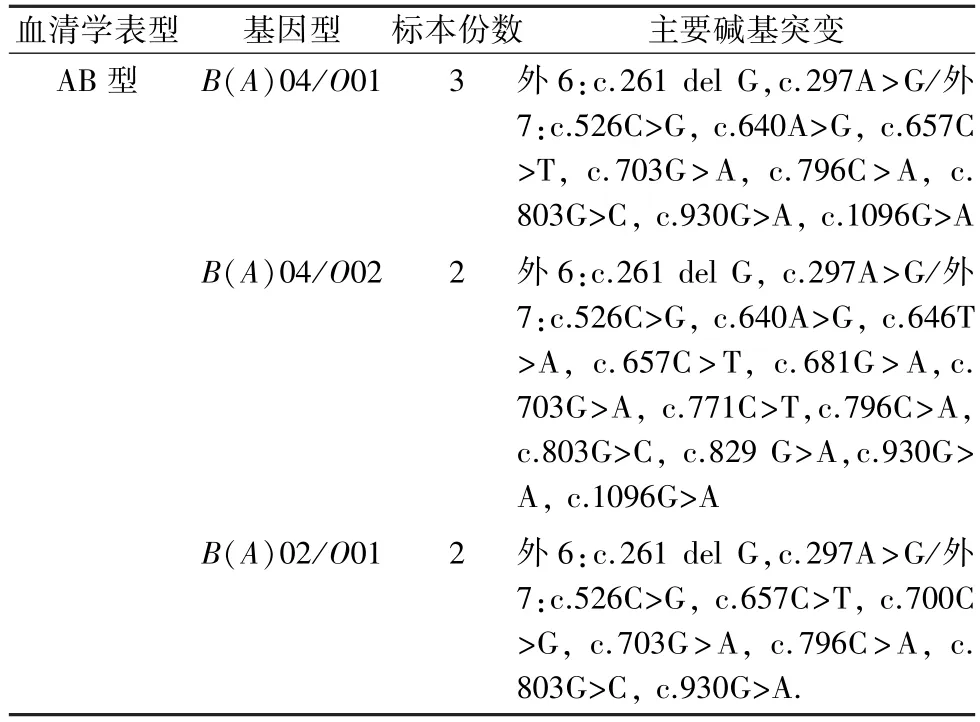
表2 B(A)标本测序主要碱基突变
2.6 交叉配血试验 随机选取21 例O 型献血者标本和21例B 型献血者标本与7 例B(A)血型标本进行交叉配血,7例B(A)血型标本与21 例O 型和21 例B 型献血者标本主侧交叉配血全部相合,而7 例B(A)血型标本与21 例O 型和21 例B 型献血者标本次侧交叉配血配血均不相合,结果见表3。

表3 7 例B(A)型标本与21 例O 型和21 例B 型献血者交叉配血结果
3 讨论
B(A)血型在遗传学上被认为是B 型[4],是1 种较为罕见的ABO 亚型。 到目前已报道的B(A)基因型有7 种,分别是B(A)01、B(A)02、B(A)03、B(A)04、B(A)05 和B(A)06和B(A)07,B(A)01 于1993 年被发现并命名[5];B(A)02 于1999 年在中国台湾地区被报道[6];B(A)03 则在德国的献血者中首先被发现[7];B(A)04 ~07 均在我国首先被确定[8-9]。B(A)血型在欧洲高加索人种中发生频率极低,为1/(17 ~58)万,而国内B(A)的报道以个例居多[10],直到2013 年金沙等[8]在上海地区1 716 442 名献血者中确定cisAB 和B(A)血型71 例,通过漏检估算样正后,计算求得的校正后表型频率为8.3/10 万,其中以B(A)04 最高,为1.6/10 万,其次是B(A)02,为0.78/10 万,这是目前国内较权威的数据。 本次鉴定的7 例标本中5 例为B(A)04、2 例B(A)02 均是我国B(A)血型中常见的类型[11-12],因此对我们研究本地区的ABO 亚型提供了更多的依据。
B(A)血型的形成是由于B等位基因发生碱基位点突变,导致变异的B基因具有编码双功能活性酶的能力[13],表现在血清学试验中B(A)血型红细胞上除了表现正常的B抗原反应性,还表现少量A 抗原反应性,H 抗原反应强度接近正常的O 型红细胞高于正常的B 型红细胞,血清中的抗-A可以与A1细胞发生凝集反应[14]。 本研究中7 例标本的血清学试验格局为红细胞与人源血清鉴定结果为弱阳性,单克隆株抗-A 试剂可出现阳性反应,强度较弱、亲和力较差,血清对A1 细胞都凝集, H 抗原活性增强,与抗-H 反应强度接近O细胞,很典型的体现了B(A)血型血清学试验的常见特征。B(A)血型属于B 亚型的1 种,临床由于试剂、人员技术水平的差异,易将其错误定型为A 亚B 型,给输血安全带来极大的风险[15]。 随着分子生物技术的发展,各种ABO 疑难标本已经可以通过多种基因分型技术来准确鉴定,辅助血清学方法正确定型。 本实验采用的是直接测序的方法确定了7 例标本的基因型。
由于B(A)血型是1 种比较稀有的红细胞亚型,理论上B(A)血型患者输注同型血液或自身输血最为安全有效,但由于B(A)血型比较罕见,且在我国献血人群中的发生概率极低,因此该血型患者在临床中很难实现同型血液输注[16]。为此我们从中心随机选择了21 例O 型献血者标本和21 例B 型献血者标本,用这7 例B(A)型标本分别与这两类标本做交叉配血。 结果显示与21 例O 型或B 型悬浮红细胞的交叉配血主侧相合而次侧不相合,说明B(A)血型的患者可以选择O 型或B 型洗涤红细胞和AB 型血浆、冷沉淀、血小板进行配合性输血。
综上所述,鉴于B(A)血型血清学方法对此类标本鉴定存在局限性,应结合基因分型技术正确定型血型,对于B(A)血型的输血策略,理论上需要同型输注,作为患者时,在自身条件允许的情况下,我们可采用提前自身储血的方案,如果无法完成自身储血的可能,可以考虑选择主侧或次侧配血相合的血液进行输注,作为献血者时,可考虑自体冷藏及红细胞冰冻长期保存贮血,对于这些稀有亚型的血液更有必要通过分子生物学方法建立罕见亚型献血者档案库及冻存罕见亚型血液冻存库,从而避免引起的溶血性输血不良反应,确保输血安全。
利益冲突:所有作者均声明不存在利益冲突。
