经皮椎体成形术后椎体再骨折生存率及危险因素分析
2023-11-27轩冲汪红亮周涛
轩冲,汪红亮,周涛
(安徽医科大学马鞍山临床学院,马鞍山市人民医院,安徽 马鞍山 243000)
近年来,经皮椎体成形术(percutaneous vertebroplasty,PVP)被广泛用于治疗疼痛性椎体压缩性骨折,它可以稳定椎体,防止椎体进一步塌陷,缓解疼痛并恢复其功能,是一种创伤小、疗效好的微创手术。尽管PVP有上述优点,但PVP术后相邻椎体新发椎体骨折的风险也在逐年增加,报道的发生率为6.2%~51.9%[1]。椎体中注射骨水泥的体积、分布和椎体强度的变化均会增加骨折风险[2],这些骨折多发生在相邻节段。王杰等[3]发现,相邻椎体骨折(adjacent vertebral fracture,AVF)的危险因素包括年龄、高身体质量指数(body mass index,BMI)、低骨密度、吸烟史、饮酒史、Ⅱ型糖尿病史。同时,PVP术后新发椎体骨折不仅发生在相邻椎体,也发生在远端椎体。Le等[4]认为,相邻椎体骨折的发生机制与远端椎体骨折(remote vertebral fracture,RVF)可能不同,但目前还没有研究证实这一发现。本研究通过包括时间概念在内的生存曲线分析,探究PVP术后AVF与RVF的发生率是否存在差异。此外,通过分析两种骨折发生的危险因素,更好探究不同骨折的发病机制,现报告如下。
1 资料与方法
1.1 一般资料 回顾性分析马鞍山市人民医院2018年1月至2021年1月260例被诊断为椎体压缩性骨折的患者。纳入标准:(1)所有患者均接受PVP手术;(2)患者有明显腰背疼痛,活动受限等症状;(3)X线检查示椎体楔形变;(4)胸腰椎MRI示胸腰椎骨折的T信号改变(提示T2高信号,T1低信号)。排除标准:(1)肿瘤、感染、结核病等引起的病理性骨折;(2)患者合并严重感染以及其他全身性疾病,无法耐受手术;(3)进行包括经皮椎体成形术的混合型固定手术;(4)脊髓受压或明显的神经症状;(5)随访资料不完整。
根据术后至少2年随访期内有无新发椎体骨折(new vertebra compression fractures,NVCFs),将患者分为骨折组和对照组,两组年龄、性别、抗骨质疏松治疗、BMI、CT值、胸腰交界处骨折、骨水泥分布、骨水泥渗漏、骨水泥体积、矢状面失衡多方面比较差异均无统计学意义(P>0.05,见表1)。
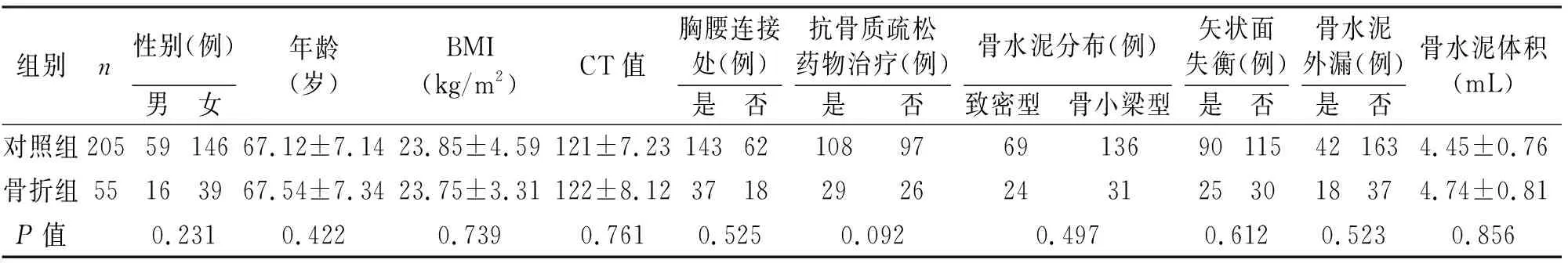
表1 骨折组和对照组一般基线资料分析
1.2 手术方法 患者取俯卧位,在C型臂透视下完成PVP手术。具体操作:局部麻醉(1%利多卡因)后,穿刺椎弓根,结合正侧位X线片显示,当骨穿针经皮插入骨折椎体后1/3时,通道建立完成。取出针芯,注入配好的聚甲丙烯酸甲酯混合物,填充骨折块。为避免骨水泥渗漏,骨水泥尽可能向椎体前1/3倾斜,发现骨水泥渗漏时,立即停止骨水泥注射,取出穿刺针。
1.3 术后处理 所有患者术后均持续给予0.25 μg/d骨化三醇和碳酸钙D3 600 mg/d治疗。如果部分患者出现发热或其他不适症状,停止治疗药物,并于每年第1天进行唑来膦酸(100 mL/5 mg)静脉注射治疗,每次注射时间不少于15 min。所有患者抗骨质疏松药物治疗持续3年。
1.4 数据采集 所有患者均在术后接受定期的门诊随访。根据患者的病历资料和影像学检查结果,判定是否存在新发椎体骨折。AVF定义为手术椎体上方或下方1个节段的椎体新发骨折;RVF定义为手术椎体上方或下方2个及以上节段的椎体新发骨折;胸腰交界处骨折定义为T11~L2之间发生的椎体骨折。
CT值具体测量方法:使用CT扫描T11~L2椎体,在正中矢状面定位图像中,建立3个切线(25%、50%和75%),并轴向绘制仅包含骨小梁的最大椭圆感兴趣区域(region of interest,ROI)。使用PACS程序计算3个层面椎体骨小梁CT的平均值作为该节椎体的CT值。4节椎体的平均CT值作为该患者的CT值[5](见图1)。

图1 PACS法测量CT值示意图
注射到骨折椎体中骨水泥的分布模式分为致密型和骨小梁型[6]。部分患者同节椎体多次进行骨水泥注射治疗,考虑连续治疗椎体两端不同的分布模式。如果该椎体有一侧分布为致密型,此节椎体的骨水泥分布模式为致密型。
PVP术后,所有患者拍摄脊柱全长X线片,测量矢状面纵轴长度和骨盆倾斜角度,确定矢状面不平衡。矢状面不平衡定义为矢状面纵轴≥5 cm,骨盆倾斜度≥20 °。
收集人口统计学一般特征:年龄、性别、抗骨质疏松药物治疗数、BMI、CT值。椎体治疗相关参数:骨折椎体是否位于胸腰交界处、骨水泥分布(致密模式或骨小梁模式)、骨水泥渗漏数、骨水泥注射量、矢状面不平衡。
1.5 统计学分析 采用SPSS 26.0统计学软件进行统计分析。为了确定AVF和RVF在发生时间及发生率上是否差异有统计学意义,采用Kaplan-Meier生存率分析。计量资料采用t检验,计数资料采用χ2检验,进行人口统计学分析。采用Cox比例风险模型分析再发骨折各危险因素,并对单因素分析中P<0.05的变量进行多因素分析。以P<0.05为差异有统计学意义。
2 结 果
骨折组55例患者平均随访时间为(44.0±15.6)个月。骨折组按照新发骨折与手术椎体的位置关系又分为AVF组42例和RVF组13例。AVF发生在术后(6.2±2.4)个月,RVF发生在术后(12.3±1.6)个月。邻近椎体骨折的发生时间明显早于远端椎体骨折(见图2)。单因素Cox分析中,AVF组CT值、胸腰椎交界处椎体成形术、骨水泥渗漏、抗骨质疏松治疗和矢状面失衡差异有统计学意义(P<0.05)。RVF组CT值和矢状面失衡差异有统计学意义(P<0.05,见表2)。多因素Cox分析中,AVF组CT值、抗骨质疏松治疗和矢状面失衡差异有统计学意义(P<0.05)。RVF组仅CT值差异有统计学意义(P<0.05,见表3)。

图2 AVF和RVF的Kaplan-Meier曲线分析图

表2 单因素分析AVF和RVF危险因素
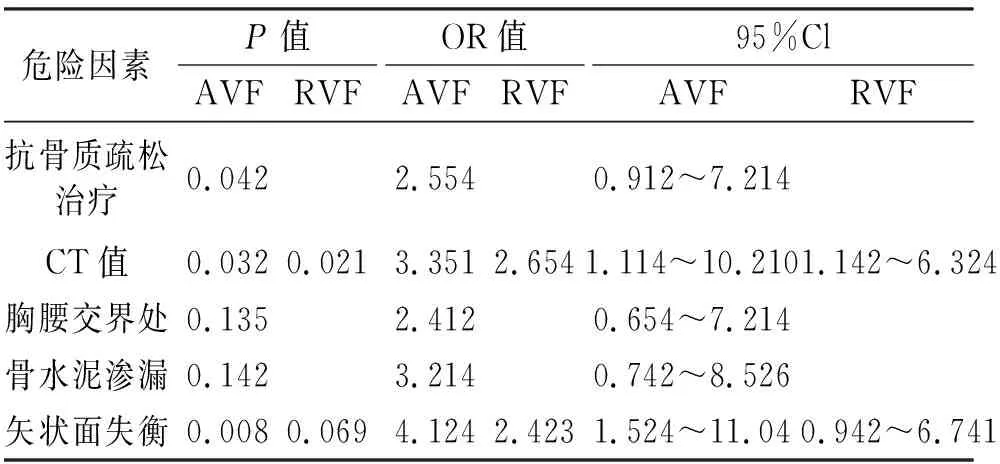
表3 多因素分析AVF和RVF危险因素
3 讨 论
在椎体压缩性骨折患者中,PVP能缓解患者疼痛症状,恢复患者日常生活[7],因此其作为一种微创手术方式被广泛应用。尽管有这些优势,但PVP术后NVCFs的发生率仍然较高,是PVP手术最常见的术后并发症之一[8]。不同学者对NVCFs进行研究发现可能的危险因素包括年龄、低BMI、低骨密度、骨水泥漏入椎间盘间隙、胸腰椎交界处骨折、椎体高度恢复程度、矢状面失衡等[9]。
虽然大量研究报道PVP增加了NVCFs的风险[10-11],但也有不少学者认为椎体成形术后椎体骨折的发生是骨质疏松的自然过程,而不是手术的结果[12]。椎体成形术的效果很难与骨质疏松的自然过程分开。因此,加入一个重要的考虑因素——新发椎体骨折时间。如果椎体成形术后越早发生新发骨折,那么骨折与椎体成形术有较强关联性。随访时间的长短对再骨折发生率也有着不同程度的影响。
本研究对260例诊断为椎体压缩性骨折并接受PVP患者进行≥2年随访,探究NVCFs的发生情况。Kaplan-Meier曲线结果显示,平均(6.2±2.4)个月后发生AVF,而RVF发生时间为平均(12.3±1.6)个月。在多因素回归分析评中,CT值、抗骨质疏松治疗和矢状面失衡被确定为危险因素。
本研究发现骨质疏松是PVP术后再骨折的危险因素之一。其可能机制为骨质疏松导致椎体骨小梁机械承载能力降低。骨小梁的功能是承受从相邻椎间盘传递到椎体的轴向载荷,如果轴向负荷强度大于负载过程中椎体所能承受的最大载荷,椎体的机械功能就会失效。椎体压缩性骨折是该机制失效的结果[13]。骨小梁的强度取决于椎体表观骨密度大小和结构排列。随着衰老、骨质疏松和肿瘤扩张的增加,表观骨密度不断降低。骨小梁的抗压机械强度与表观骨密度的平方成正比[14]。因此,后者的减少将导致骨小梁强度不成比例的降低,使椎体发生骨折风险升高。本研究使用CT作为测量骨密度的方式,能优化双能X线吸收仪测量骨密度的结果,排除脊柱侧弯、退行性病变以及肺部气体等情况的干扰。亨德里克森等的研究表明,CT扫描测量的CT值具有较高的灵敏度和特异性[15]。本研究发现较低的CT值是AVF和RVF的共同危险因素,这一结果也证实了抗骨质疏松治疗对预防PVP术后NVCFs具有重要作用。
矢状面失衡使患者的重心向前移动,患者在行走时身体向前倾斜难以维持。因此,脊柱及骨盆被向后旋转移动维持整个身体的平衡。在重心偏移的过程中,椎体前柱承载过度的轴向负荷,这可能会增加椎体压缩性骨折的可能性。在本研究中,矢状面不平衡定义为矢状面纵轴≥5 cm,骨盆面倾斜≥20 °。多因素分析发现矢状面失衡是导致远端椎体骨折发生的最重要的危险因素。近年来也有研究表明骨骼肌减少症与矢状面的失衡有关[16]。骨骼肌减少症是一种所有肌肉质量、肌肉力量和肌肉活动都减少的现象。近年来,骨质疏松性骨折经常发生在骨骼肌减少症患者中,因此对该问题需要进一步的研究。
综上所述,PVP术后有再发椎体骨折的风险,相邻椎体骨折发生时间较早,危险因素包括CT值、抗骨质疏松治疗以及矢状面失衡,远端椎体骨折发生时间较晚,危险因素为CT值。
