不同切口在肥胖女性甲状腺乳头状癌根治术中的应用效果比较▲
2023-11-24陈洪丽
王 斌 陈洪丽 马 骁
(1 天津工业大学生命科学学院,天津市 300387;2 北京南郊肿瘤医院头颈外一科,北京市 100076;3 北京大学肿瘤医院头颈外科,北京市 100142)
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是最常见的甲状腺癌病理类型,其10年生存率为90.1%[1],预后较好。手术切除仍是目前治疗PTC的主要手段,但因手术切口外露在颈部,因此,手术治疗PTC除根治肿瘤和保护甲状旁腺、喉返神经的重要功能外,还应该满足患者的美容需求,以提高患者术后的生活品质[2-4]。衣领式切口由国外学者Kocher所创,其位置在胸骨柄上方1.0~1.5 cm处,由于此处切口瘢痕隐蔽,符合Langer美学设计原则,已成为临床上经典的甲状腺切口。但对于肥胖患者,尤其是体型肥胖的女性患者,较低的甲状腺切口位置容易出现“火鸡脖子”样畸形;此外,随着甲状腺功能外科理念的提出,喉上神经外侧支的显露及其功能保护也成为学者们关注的热点,而衣领式切口位置较低,存在喉上神经外侧支暴露不足的风险[5]。第二颈横纹通常处于环状软骨水平,比衣领式切口高2.0~3.0 cm,偶有第二颈横纹不明显者,以环状软骨下方为手术切口,更容易暴露甲状腺上极及周围组织,可以更好地保护喉上神经外侧支。因此,本研究比较不同手术切口在肥胖女性PTC根治术中的应用效果。
1 资料与方法
1.1 临床资料 选择2017年3月至2018年3月在北京大学肿瘤医院头颈外科进行甲状腺癌根治术的60例肥胖女性PTC患者作为研究对象,纳入标准:(1)所有患者均经术前穿刺病理诊断为PTC;(2)肿瘤均为单灶分布,位于单侧甲状腺叶,TNM分期不高于T2N1aM0[6];(3)肿瘤直径1.0~4.0 cm;(4)患者均为女性;(5)肥胖(低头,提捏胸骨上窝脂肪组织,厚度>1.0 cm)且体质指数>25 kg/m2;(6)符合甲状腺癌根治术(单侧甲状腺腺叶切除+Ⅵ区淋巴结清扫术)的手术指征。排除标准:(1)合并严重内科疾病的患者;(2)合并吸烟史的患者;(3)瘢痕体质者;(4)有颈部放疗史的患者;(5)病例资料不全的患者。根据随机数字表法将60例患者分为常规衣领切口组(A组)和第二颈横纹组(B组),每组30例。A组患者年龄41~62(51.40±5.50)岁,体质指数29.75~31.33(30.24±1.09)kg/m2,肿瘤直径1.1~2.7(1.61±0.38)cm,肿瘤位于左侧15例、右侧15例;B组患者年龄43~64(50.53±4.90)岁,体质指数30.08~32.12(31.50±0.62)kg/m2,肿瘤直径1.1~3.4(1.73±0.52)cm,肿瘤位于左侧14例、右侧16例。两组患者年龄、肿瘤直径、肿瘤位置、体质指数差异无统计学意义(P>0.05),具有可比性。患者及家属对本研究知情并签署知情同意书,本研究经北京大学肿瘤医院医学伦理委员会批准。
1.2 方法
1.2.1 术前:(1)记录患者的一般状况(包括身高、体重、年龄),了解患者是否存在严重基础疾病及既往瘢痕形成等情况。(2)检测血液指标(包括血常规、凝血功能、肝肾功能、心肌酶、感染筛查、甲状腺功能五项、降钙素等)。(3)行喉镜检查了解患者声带活动情况,行颈部超声+超声下穿刺活检并记录病理结果。(4)行手术切口标记,患者端坐位时,A组切口定位在胸骨柄上方1.0~1.5 cm皮肤皱褶线处,B组切口定位在第二颈横纹处,两组切口长度均为5.5~6.0 cm。
1.2.2 手术过程:全身麻醉效果满意后,患者取仰卧位,垫肩,头后仰,常规进行消毒铺巾。(1)用15号小圆刀沿切口标记线切开皮肤,并记为手术开始的时间,用手术刀一次完全切开皮肤至皮下组织,其间用双极电凝止血。(2)电刀切开皮下组织、颈阔肌,向上、向下游离皮瓣并悬吊,切开颈白线,暴露甲状腺组织,切开部分胸骨甲状肌暴露甲状腺上极,应用美敦力神经监护仪(Medtronic Xomed,Inc.,型号:NIM-Response 3.0)探测喉上神经外侧支,充分暴露喉上神经外侧支解剖结构,当未解剖出喉上神经外侧支时,记录为未找到喉上神经外侧支。(3)在甲状腺上极处利用双极凝断甲状腺上动脉前、后支,完全向内翻起甲状腺上极,凝断甲状腺中静脉,注意保护上位甲状旁腺组织,然后在气管食管沟间隙内暴露喉返神经,完全解剖喉返神经至入喉处,注意保护下位甲状旁腺。(4)仔细将Ⅵ区淋巴结组织清扫,将甲状腺单侧叶、峡部及Ⅵ区淋巴结完整切下后,送病理检查。(5)充分止血,放置引流管。(6)逐层缝合,3M切口减张拉膜保护皮肤,同时记录术中出血量。术中出血量为10 cm×10 cm纱布数量乘以5 mL(纱布沾满血后血量约为5 mL/块)加吸引器内血量。(7)引流管接负压引流球,完成手术,记录手术结束时间。
1.2.3 术后处理:监测患者术后疼痛情况及引流袋引流情况;定期给手术切口换药,当引流液颜色为淡黄色且24 h引流量<10 mL时拔除引流管。
1.3 观察指标
1.3.1 手术指标:(1)记录患者的手术时间(从手术开始切开皮肤到引流管接负压球的时间)、术中出血量。(2)记录喉上神经外侧支显露情况。术中采用神经监护仪进行神经监测、定位、保护,记录喉上神经外侧支显露情况,喉上神经外侧支显露率=能显露喉上神经外侧支的患者例数/患者总例数×100%。
1.3.2 术后疼痛程度及美容效果满意度:(1)术后疼痛评分。在术后6 h、24 h,采用视觉模拟量表(Visual Analogue Scale,VAS)[7]评分评估患者的疼痛程度,VAS总分为10分,其中0分为无痛;1~3分为轻微疼痛,能忍受;4~6分为疼痛较严重,影响睡眠,但尚能忍受;7~10分为疼痛剧烈,难以忍受。本研究中患者的疼痛评分取术后6 h、24 h的VAS评分的平均分。(2)美容效果满意度。术后3个月,采用患者瘢痕评估问卷(Patient Scar Assessment Questionnaire,PSAQ)[8]中的外观满意度问卷对患者进行评估,内容包括瘢痕颜色、瘢痕长度、瘢痕宽度、瘢痕高度、瘢痕纹理、瘢痕形状、瘢痕光泽、总体外观8个维度,每个维度按最满意至最不满意依次计1~4分,总分为8~32分。
1.3.3 术后其他指标和并发症发生情况:(1)记录术后24 h引流量、手术清扫淋巴结数量。(2)术后第3天,记录患者出现喉上神经外侧支损伤(音量减低、声音低沉)、喉返神经损伤(声音嘶哑,喉镜检查显示声带麻痹)的情况,均由2名医师与患者家属共同评估。(3)拔除引流管后1周内门诊换药2次,换药期间查看颈部术区是否肿胀,并通过超声检查术区是否存在积液,记录术后积液情况。
1.4 统计学分析 采用SPSS 19.0软件进行统计学分析。计量资料用(x±s)表示,组间比较采用两独立样本t检验;计数资料采用例数(百分比)表示,组间比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者手术指标的比较 两组患者的手术时间、术中出血量比较差异无统计学意义(P>0.05),而B组的喉上神经外侧支显露率高于A组(P<0.05),见表1。
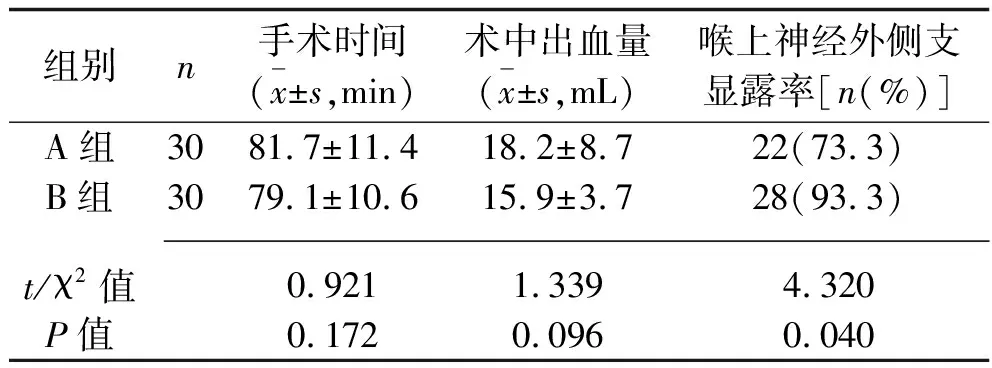
表1 两组患者手术指标的比较
2.2 两组术后疼痛程度及美容效果满意度的比较 两组患者术后疼痛VAS评分差异无统计学意义(P>0.05),而B组患者的PSAQ评分低于A组(P<0.05),见表2、图1、图2。

图1 A组切口外观(术后3个月) 图2 B组切口外观 (术后3个月)

表2 两组术后疼痛VAS评分及PSAQ评分的比较(x±s,分)
2.3 两组患者术后24 h引流量及手术清扫淋巴结数的比较 两组术后24 h引流量及手术清扫淋巴结个数比较差异无统计学意义(P>0.05),见表3。
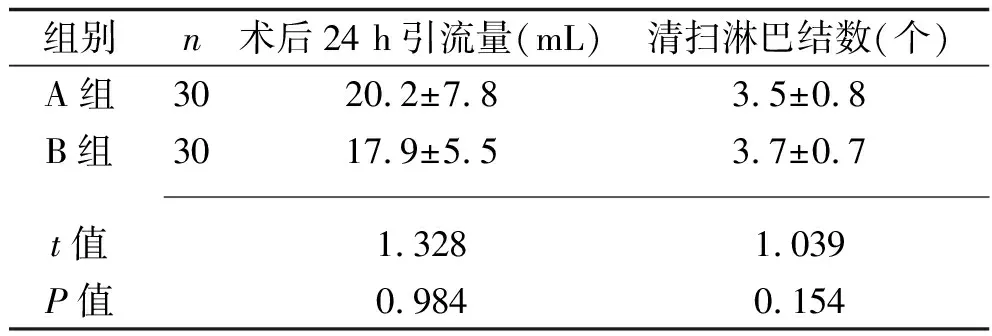
表3 两组患者术后24 h引流量及手术清扫淋巴结数的比较(x±s)
2.4 两组患者术后并发症发生情况的比较 两组患者均未发生喉上神经外侧支损伤,A组出现1例暂时性喉返神经损伤,表现为声音嘶哑,经喉镜检查未见异常,3个月后自行恢复;B组出现1例颈部肿胀,行超声检查显示术区积液,使用注射器抽出积液后复查未见异常。
3 讨 论
据调查研究显示,全球甲状腺癌的发病率逐年上升[9]。手术切除肿瘤病灶是治疗甲状腺癌的主要手段,但由于手术切口暴露于颈部,使得术后瘢痕影响患者外观。因此,探索各种新的手术切口及颈外入路的新技术,使行甲状腺癌根治术患者获得更好的美容效果是学者们研究的主要内容之一[10]。衣领式切口是目前PTC根治术的常用切口,可获得较好的美容效果。但对于体型较胖、颈部脂肪组织松弛堆积的女性患者来说,由于PTC根治术中颈阔肌皮瓣需要向上方翻起,在堆积脂肪的重力作用与手术中牵拉等因素的影响下,术后局部容易形成颈前区的脂肪堆积,形成类似“火鸡脖子”外观,严重影响美容效果。第二颈横纹是位于颏下区皮肤向颈部皮肤转折处的天然皮肤皱褶,可以很好地掩盖手术切口瘢痕。此外,第二颈横纹下方没有类似胸骨上窝明显增厚的脂肪组织,整个皮瓣的分离主要是将切口下方皮瓣向下游离,复位时将皮瓣向上收紧,类似于除皱悬吊的原理,从而避免颈部脂肪在切口处的堆积,可以获得较好的美容效果。本研究结果显示,采用第二颈横纹手术切口进行PTC根治术可以获得更优的美容效果,且并未延长手术时间及增加术中出血量。
喉上神经外侧支与甲状腺上动脉并行,并在动脉内侧进入环甲肌,其损伤后可出现声音低沉、音量减低等表现,严重影响患者生活质量,因此,近年来对于甲状腺癌根治术中喉上神经外侧支的保护越来越受到重视[5]。本研究结果显示,B组在手术过程中喉上神经外侧支的暴露率更高(P<0.05),与Rafferty等[11]和张海东等[12]的研究结果相似。分析其原因:第二颈横纹位置基本平齐环状软骨,在直视下更容易显露喉上神经外侧支。此外,为了更加精准地暴露喉上神经外侧支,本研究在术中采用神经监测系统对喉上神经外侧支进行辨识、定位,从而提高喉上神经外侧支的显露率。但两组均出现无法确认喉上神经外侧支的病例(A组8例,B组2例),这可能与术者对于喉上神经外侧支的认识不足或喉上神经外侧支存在解剖变异有关[13-14]。针对无法确认喉上神经外侧支的病例,我们在手术过程中需紧贴甲状腺上极结扎上动脉及其分支血管,并将甲状腺上极“脱帽”,术后两组患者均未出现声音低沉、音量减低等情况。笔者建议,如对喉上神经外侧支的解剖位置难以确定时,只需紧贴腺体逐一单根结扎上极血管及其分支也可以避免喉上神经的损伤。
本研究结果还显示,两组患者术后疼痛评分,术后24 h引流量及手术清扫淋巴结个数比较差异无统计学意义(P>0.05)。这提示对肥胖女性患者行PTC根治术时采用第二颈横纹作为手术切口,并未增加患者的术后疼痛及引流量,也不影响淋巴结的清扫数量。本研究术中均应用神经监护仪对神经进行定位和保护,均找到喉返神经,但A组有1例患者出现暂时性喉返神经损伤,分析原因可能是在剥离结扎与喉返神经伴行的血管时导致喉返神经水肿,进而导致喉返神经出现暂时性的损伤。同时,B组有1例患者术后出现术区积液,可能与患者术后剧烈咳嗽有关。
综上所述,与衣领式切口相比,对肥胖女性患者行PTC根治术时采用第二颈横纹作为手术切口可以提高美容效果及喉上神经外侧支显露率,但并未延长手术时间及增加术中出血量,安全性较高。
