血小板及凝血功能参数与子痫前期病情严重程度的关系
2023-11-23黄文英
黄文英
(滕州市妇幼保健院,山东 枣庄 277500)
临床妇产保健中常见的一种妊娠高血压病变则为子痫前期,其发生达3%~8%[1]。一般发生在妊娠20 周后,主要表现为蛋白尿、高血压,病变会使母体出现全身性并发症,如癫痫、肝功能不全、肾功能衰竭等,也为目前威胁母婴生命安全的主要病因。一直以来,临床判定子痫前期多依据24 h 尿蛋白、血压,但此类检查不仅耗时,且指标灵敏性欠缺。大量报道称[2-3],相比于健康孕妇,子痫前期孕妇机体中免疫功能障碍和炎症反应会让纤溶和凝血系统发生一定改变,且血小板也在病变中有参与作用。反之,血液高凝和血小板指标变化又会加剧子宫异常微循环状态,加大胎盘缺氧、缺血风险性[4]。所以,重视监测并干预可评估血栓前状况的指标,对延缓子痫前期病变速度和降低并发症发生率有积极作用。目前有关凝血指标、血小板指标与子痫前期病变的关系,多偏向疾病确诊时凝血指标增高、血小板指标降低,而有关凝血、血小板指标与子痫前期病重程程度的关系仍缺乏更为充分的探讨。现本文分析血小板及凝血功能参数与子痫前期病情严重程度的关系,现报道如下。
1 资料与方法
1.1 一般资料选取2021 年1 月至2022 年12 月滕州市妇幼保健院收治的60 例孕晚期(孕28~40 周)子痫前期患者作为研究对象(观察组),包含轻度34 例(轻度组)、重度26 例(重度组),另纳入同时期到院产检的健康妊娠孕妇40 例作为对照组。观察组和对照组两组研究对象一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。本研究方案经院内医学伦理委员会批准后实施。各患者和家属均知晓此次研究方案并签署知情同意书。纳入标准:①各患者均满足《妊娠期高血压和子痫前期指南2019 版》[5]中子痫前期判定标准,病变严重程度划分标准如下。轻度:0.3 g≤24 h 尿蛋白<2 g,血压≥140/90 mmHg(1 mmHg=0.133 kPa),尿蛋白(随机)为(+);重度:舒张压≥110 mmHg 或收缩压≥160 mmHg,尿蛋白(随机)为(++)、24 h 蛋白尿≥2 g,持续视觉障碍、头痛、上腹部疼痛,或肝破裂,AST、ALT 增高,血肌酐>106 μmol/L,24 h 尿量低于400 mL,血小板<100×109/L,羊水偏少,胎儿生长缓慢;②对照组体健;③孕期记录完整。排除标准:①其他血液性病史者;②吸烟史;③口服避孕药史;④严重创伤性;⑤免疫性血小板减少性紫癜;⑥胰岛素依赖者;⑦既往肝肾功能异常、高血压;⑧甲状腺病变者;⑨多胎或高龄(年龄>40 岁)妊娠者。
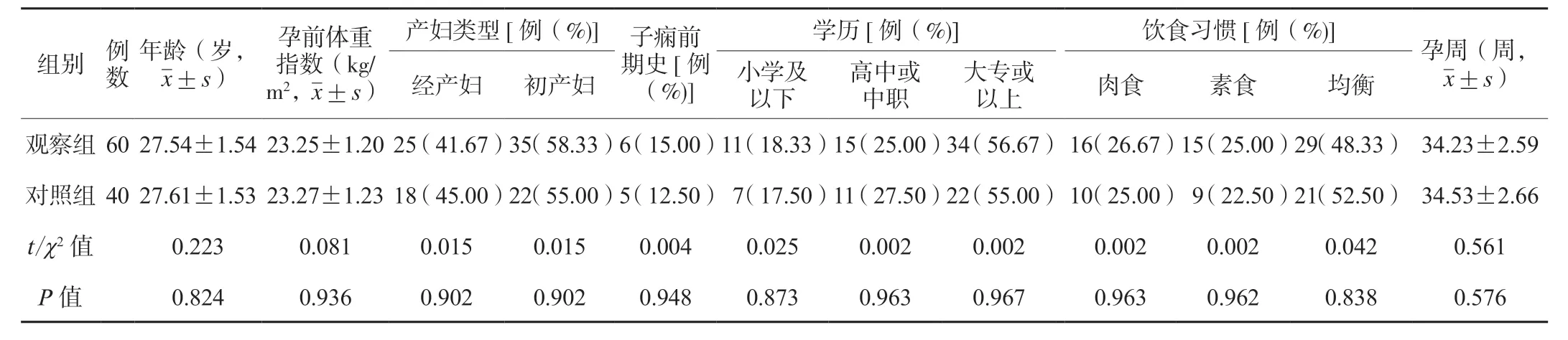
表1 两组研究对象一般资料比较
1.2 检测方法检测所有研究对象的凝血指标和血小板指标。采集其静脉血液(空腹,4 mL),分装成两管,一管标本做抗凝处理后,采用全自动凝血分析仪(希森美康,型号:CA-7000)检测凝血指标,包括凝血酶时间(TT)、纤维蛋白原(FIB)、凝血酶原时间(PT)及部分活化凝血活酶时间(APTT),另外一管标本采用全自动血细胞分析仪(迈瑞,型号:6900)测得平均血小板体积(MPV)和血小板分布宽度(PDW)。
1.3 观察指标①对比对照组与观察组凝血指标和血小板指标。②观察组各病情程度患者凝血和血小板指标比较。③凝血、血小板指标与子痫前期病情严重程度的相关性分析。④多元线性回归分析凝血、血小板指标与子痫前期病变程度之间的关系。
1.4 统计学分析采用SPSS 22.0 统计学软件进行数据分析,计量资料以()表示,组内采用配对t检验,组间采用独立样本t检验;计数资料以[例(%)]表示,采用χ2检验;用Spearman 做相关性分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组研究对象凝血和血小板指标比较观察组研究对象FIB、MPV 均高于对照组,APTT、TT、PT、PDW 均低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组研究对象凝血和血小板指标比较()
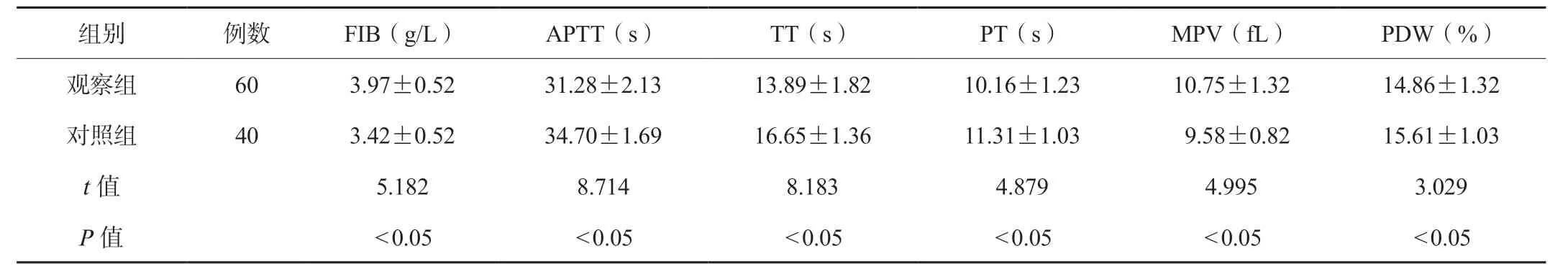
表2 两组研究对象凝血和血小板指标比较()
FIB:纤维蛋白原;APTT:部分活化凝血活酶时间;TT:凝血酶时间;PT:凝血酶原时间;MPV:平均血小板体积;PDW:血小板分布宽度。
?
2.2 观察组各病情程度患者凝血和血小板指标比较重度组患者的FIB、MPV 均高于轻度组,APTT、TT、PT、PDW 均显著低于轻度组,差异均有统计学意义(均P<0.05),见表3。
表3 观察组各病情程度患者凝血和血小板指标比较()
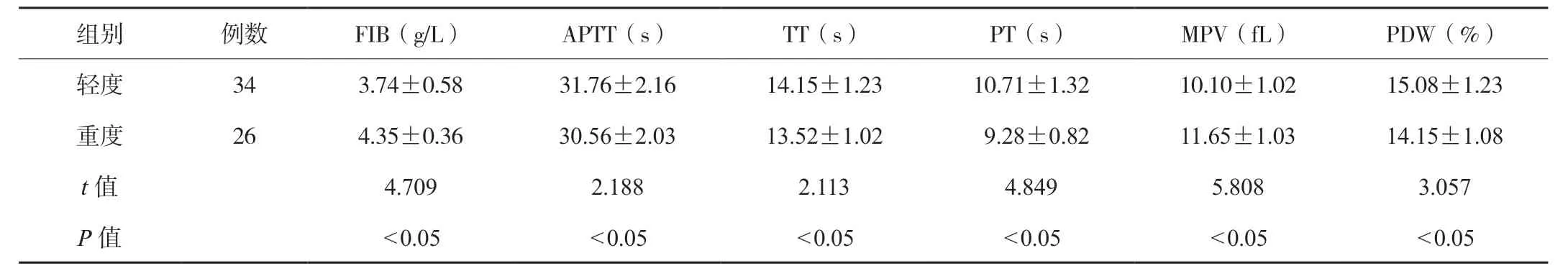
表3 观察组各病情程度患者凝血和血小板指标比较()
FIB:纤维蛋白原;APTT:部分活化凝血活酶时间;TT:凝血酶时间;PT:凝血酶原时间;MPV:平均血小板体积;PDW:血小板分布宽度。
?
2.3 凝血、血小板指标与子痫前期病情严重程度的相关性分析相关性分析结果显示:APTT、TT、PT、PDW 与子痫前期病情严重程度呈负相关,FIB、MPV 与病情严重程度呈正相关,差异均有统计学意义(均P<0.05),见表4。

表4 凝血、血小板指标与子痫前期病情严重程度的相关性分析
2.4 多元线性回归分析凝血、血小板指标与子痫前期病情严重程度之间的关系矫正产次、孕次、年龄等混杂原因后,多元线性分析FIB、APTT、MPV 等指标仍和子痫前期病情严重程度有关联,差异均有统计学意义(均P<0.05),见表5。
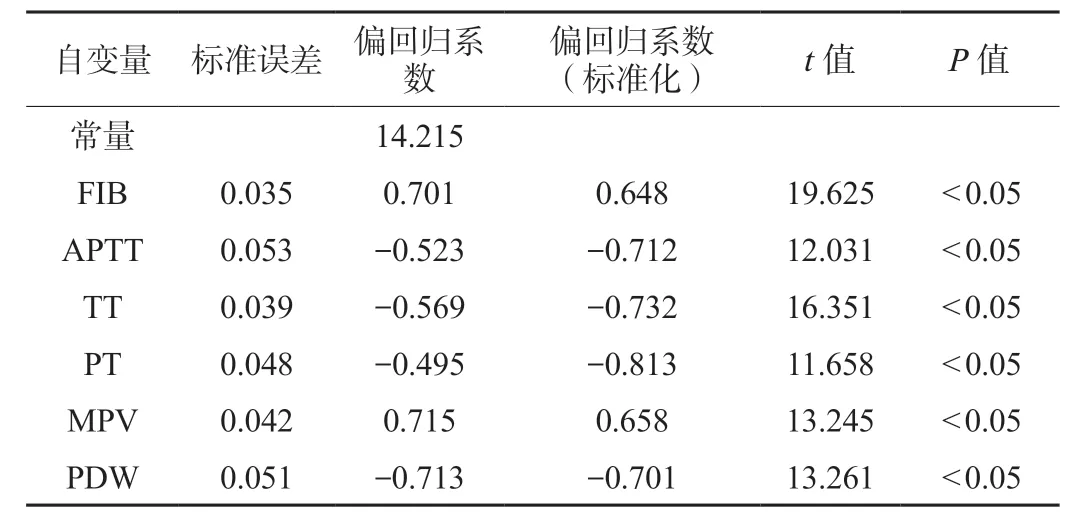
表5 多元线性回归分析凝血、血小板指标与子痫前期病情严重程度之间的关系
3 讨论
近年来,妇产科常见的一种特发性疾病,子痫前期,有防治困难、危害严重、病情复杂等特征。临床暂不完全清楚其发病具体机制。钟辉等学者[6]称,孕妇多器官系统炎症反应和内皮广泛损伤与胎盘生成的有害因子和异常浸润有密切关联。抗凝血与凝血的稳定性在胎盘-子宫血流循环和各组织血流灌注之间有重要调节功能。因此,孕妇子痫前期机体中免疫紊乱和炎症反应会严重干扰凝血系统。对于孕妇来说,适当提升凝血因子水平也对产后快速止血、降低其他并发症发生有积极意义。但对妊娠子痫前期孕妇来说,体内小血管痉挛,损伤内皮系统,激活凝血-抗凝机制,易发生微血栓[7]。病变进展到一定程度,微血栓会阻塞胎盘和各脏器血流,诱发功能紊乱、器官缺氧缺血,发生DIC、肾脏损伤、子痫抽搐等症状,直接威胁到母婴安全。
FIB、APTT、PT、TT 为临床评估人体纤溶系统功能、抗凝系统功能、内外源性凝血系统功能的常用指标[8]。PT为评估外源性凝血功能,若此指标延长,则可能与缺乏多种凝血因子有关。APTT 能更为直观地评估凝血因Ⅻ、Ⅺ、Ⅷ状况,多用于判定内源性凝血状态。FIB 为糖蛋白,在血栓形成、止血中有重要作用,多用于评估体内所含纤维蛋白量[9]。本研究中观察组APTT、TT、PT 低于对照组(P<0.05),提示受病情影响,会激活机体中内外源性凝血机制,血液呈高凝现象。同时,本研究也显示,重度患者体内APTT、TT 低于对照组(P<0.05),表明病情越严重,其凝血机制激活程度也就更明显。观察组患者TT 低于对照组,通过测得TT 可评估血浆FIB 结构和含量、系统状况,往往和FIB 呈相反变化趋势。凝血功能紊乱对胎盘缺氧、缺血度有加剧作用,且孕妇全身血管功能均受凝血机制的调控[10],会加大血管舒缩性,保证胎盘供氧,如不及时干预异常高凝状态,对血管内膜损害有加重作用,发生恶性循环。温伦辉等[11]报道称,子痫前期病变逐步加重的状况下,FIB 则会持续增高,且重度患者体内浓度更高。但也有学者称[12],FIB 指标与病变程度成反比,此可能因子痫前期弥漫性微血栓和循环高凝会大量耗费机体中Fib,因此也暂时无法完全定论FIB 在子痫前期病变中的关系。
本研究中涉及的血小板指标为PDW、MPV。临床常通过测得PDW 评估血小板容积大小离散度,即小板分布宽度。若此指标正常,则提示机体无血小板异常状况。MPV变化可反映骨髓内血小板激活与外周血小板耗费两者动态稳定的关系。本研究发现,观察组患者MPV 高于对照组,PDW 低于对照组(P<0.05),表明子痫前期者机体中存在过度激活骨髓系统,血小板稳定状态被打破,大量生成血小板并堆积,形成微血栓。此外,重度组MPV 高于轻度组,PDW 低于对照组(P<0.05),表明随着病情加重,血小板功能也更为紊乱。此外,本研究经相关性后发现,APTT、TT、PT、PDW 与病情严重程度之间为负性关系,FIB、MPV 为正性关系,且矫正产次、孕次、年龄等混杂原因后,多元线性分析FIB、APTT、MPV 等指标仍和子痫前期病情严重程度有关联(P<0.05),这均证实了凝血指标、血小板指标与子痫前期病变程度有关。
综上所述,子痫前期患者机体中存在血液高凝状态,凝血-纤溶功能紊乱,且病情程度与APTT、TT、PT、PDW指标呈反性关联,即病情越重,APTT、TT、PT、PDW 指标则更低,临床可动态监测子痫前期患者血小板、凝血功能参数,以更准确地评估病变程度。
