不同固定技术对食管癌放射治疗精度的影响
2023-11-18郝其杰刘福友
李 明,郝其杰,刘福友,许 俊
随着肿瘤放射治疗(简称放疗)技术的发展,调强放疗(intensity modulated radiation therapy,IMRT)、图像引导下调强放疗(image guided radiation therapy,IGRT)、容积旋转调强(volumetric modulated arc therapy,VMAT) 等技术可以实现治疗靶区高剂量分布与病变一致,保证了肿瘤靶区周围正常组织少受或免受不必要的照射,从而保护患者的正常组织[1]。在食管癌放疗中,危及器官(organ at risk,OAR)主要是肺、心脏和脊髓。 放射性肺炎、心脏的放射性损伤及放射性皮炎等并发症已被证明与照射量呈正相关[2]。 食管癌放疗摆位误差的多项研究[3,4]证实摆位误差控制是实施精确治疗减少正常组织并发症的关键因素。 目前,食管癌放疗要求患者双手上举,因此其体位固定主要以三维激光灯引导真空垫+翼型板为主,在实际治疗时患者容易体位移动,影响治疗精度。 笔者通过改良一体板联合颈胸膜对食管癌患者进行体位固定,应用在线红外引导(on-line infrared positioning system,OPS)摆位,分析其对提高摆位精度的影响。
1 资料与方法
1.1 临床资料
选择2021 年5 月至2022 年2 月行食管癌放疗患者144 例,其中男性68 例,女性76 例;年龄42 ~77 岁,平均年龄60.5 岁(标准差13.4 岁);临床分期Ⅰ期42 例,Ⅱ期65 例,Ⅲ期37 例。 所有患者均经过医院伦理委员会批准并签署知情同意书。
选择标准:①病理学证实食管癌,食管无穿孔或大出血;②卡氏功能评分≥80 分;③患者既往无胸部放疗史,无严重器官功能障碍,患者对放疗有良好的依从性。
排除标准:①有放疗禁忌证;②双手不能上举;③严重驼背及脊柱侧弯。
将患者随机分为试验组与对照组, 试验组采用OPS 改良一体板联合颈胸膜固定,对照组患者采用三维激光灯引导真空垫+ 翼型板固定,每组72 例。 试验组男性33 例,女性39 例;年龄42 ~77 岁,平均年龄62.0 岁(标准差11.2 岁);临床分期Ⅰ期22 例,Ⅱ期32 例,Ⅲ期18 例。 对照组男性35 例,女性37 例;年龄44 ~72 岁,平均年龄59.0 岁(标准差14.3 岁);临床分期Ⅰ期20 例,Ⅱ期33 例,Ⅲ期19 例。
两组患者性别、年龄、临床分期比较,差异均无统计学意义(P>0.05)。
1.2 方法
1.2.1 改良一体板联合颈胸膜固定方法
改良一体板可通过加长常规头颈肩面罩底板、加装体板卡槽与手部抓杆,使其能够对头、颈、胸、腹,盆等部位进行固定。 食管癌放疗患者固定器制作时,患者仰卧于改良一体板上,调节头枕型号使头部处于舒适体位;根据患者体型调整手部抓杆位置使患者上肢自然、舒适外展;将颈胸膜烫软对患者体位进行固定,待其完全冷却后取下并安装红外定位小球,制作好的颈胸膜放置1 ~2 d 方可定位。 见图1。
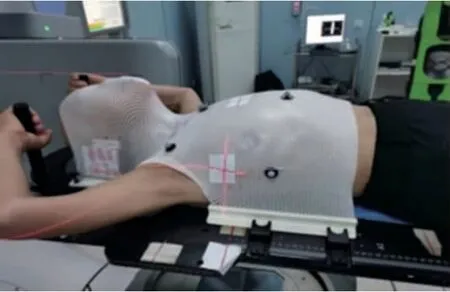
图1 运用改良一体板联合颈胸膜固定食管癌患者示意图Fig. 1 Schematic diagram on -line infrared guided modified integrated plate combined with cervical pleural fixation in patient with esophageal carcinoma
1.2.2 CT 模拟定位
患者行CT 模拟定位前,予食管吞钡检查评估食管黏膜破坏长度。 运用荷兰飞利浦BrillianceTMBig Bore CT 模拟定位机进行定位扫描, 扫描层厚5 mm,电压120 kV,扫描范围上界为下颌骨下缘,下界肝脏下缘,将扫描定位CT 图像传送至放疗计划系统中。
1.2.3 放疗计划设计
通过定位CT 与PET-CT、MRI 影像进行融合勾画靶区与正常组织。Monaco 放疗计划系统(treatment planning system,TPS) 对患者的原发灶和淋巴引流区域采取IMRT 或VMAT 放疗技术。 肿瘤靶区(gross tumor volume,GTV)由原发灶(primary gross tumor volume,GTVp)和转移淋巴结(lymph node gross tumor volume,GTVn)组成。临床靶区(clinical target volume,CTV)为GTVp 前后、 左右外放5 ~6 mm, 上下外放30 mm,GTVn 各方向外放5 ~6 mm,并根据靶区外放后情况做适当调整[5]。计划靶区(planning target volume,PTV)为CTV 向外放10 mm。 正常组织剂量限值: 脊髓Dmax <45 Gy,心脏V40<30%,肺V20<30%,肝脏的V30<30%。
1.2.4 放疗摆位
摆位时,试验组患者平躺于改良一体板上、双手上举握固定杆,通过调整患者体位使体表标记线与改良一体板相对刻度位置重合, 并通过OPS 确认治疗中心。 对照组患者进行真空垫+翼型板常规摆位后,通过三维激光灯确认治疗中心。 所有患者通过Elekta Synergy 直线加速器机架旋转360°进行锥形束CT(cone beam CT,CBCT)图像扫描,扫描电压125 kV,扫描电流1 035 mAs,标准扫描剂量1.54 cGy,对照组与试验组CBCT 各72 次。
1.2.5 摆位误差测量
借助X 射线容积成像系统并参考杨定强等[6]对胸部放疗患者采取气管隆嵴结合主动脉弓为匹配点可以提高配准精度的观点,结合GTV、重要器官、骨结构等进行匹配,得到六维方向的摆位误差分别以平移-X、平移-Y、平移-Z、旋转-X、旋转-Y、旋转-Z表示。 设定平移误差T≤5 mm、旋转误差R≤3°为允许误差范围,对未在允许范围内的摆位误差通过移床或重新摆位进行纠正后方可治疗。
1.3 统计学方法
应用SPSSAU 软件进行统计分析。计量资料呈正态分布,采用t检验,以均数± 标准差表示;呈偏态分布,采用非参数检验,以中位数和四分位数间距表示。P<0.05 为差异有统计学意义。
2 结果
2.1 正态性检验
N>50,采用Kolmogorov-Smirnov 进行正态性检验。 入组数据均成正态分布(P>0.05)。
2.2 摆位平移误差比较
试验组平移误差在X、Y、Z轴向分别为 (1.76±0.99)mm、(1.45±0.78)mm、(1.38±0.81)mm, 最大值分别为3.5 mm、3.7 mm、5.2 mm,验证通过率分别为98.61%、100.00%、98.61%。 对照组平移误差在X、Y、Z轴向分别为(1.95±1.07)mm、(2.08±1.40)mm、(2.23 ± 1.08) mm; 最大值分别为5.5 mm、6.4 mm、5.3 mm; 验证通过率分别为97.22 %、93.06 %、97.22 %。 试验组与对照组摆位平移误差比较, 在X轴向差异无统计学意义(P>0.05),在Y、Z轴向差异有统计学意义(P<0.05)。 见图2、表1。
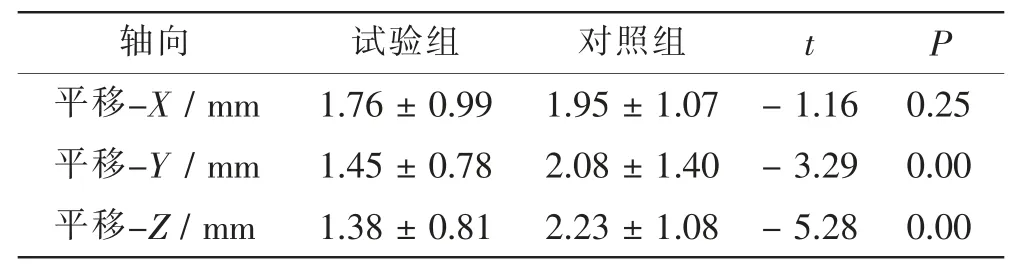
表1 试验组与对照组摆位平移误差比较Tab. 1 Comparison of translational set -up error between experimental group and control group
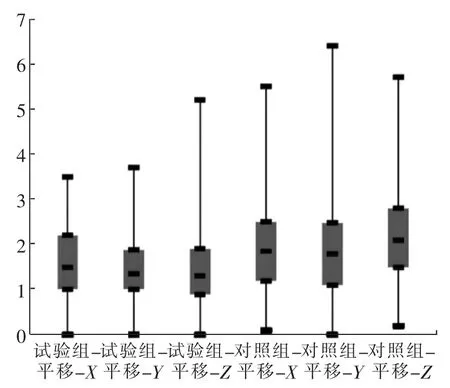
图2 试验组与对照组摆位平移误差箱线图Fig. 2 Box charts of translational set-up error of experimental group and control group
2.3 摆位旋转误差比较
试验组旋转误差在X、Y、Z轴向分别为 (1.37±0.90)°、(1.25 ± 0.78)°、(1.39 ± 0.90)°, 最大值分别为2.5°、3.6°、3.7°, 验证通过率分别为98.61 %、100.00 %、97.22 %。 对照组旋转误差在X、Y、Z轴向分别为 (1.76 ± 0.86)°、(1.60 ± 0.78)°、(1.64 ±1.01)°,最大值分别为3.8°、3.4°、4.0°,验证通过率分别为95.83%、98.61%、97.22%。 试验组与对照组摆位旋转误差比较, 在Z轴向差异无统计学意义(P>0.05),在X、Y轴向差异有统计学意义(P<0.05)。 见图3、表2。
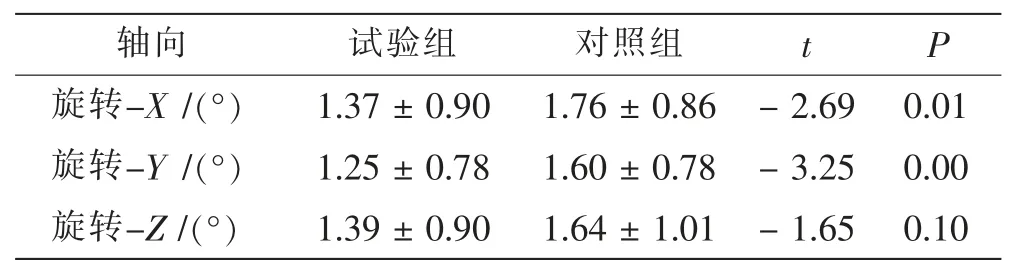
表2 试验组与对照组摆位旋转误差比较Tab.2 Comparison of rotation set-up error between experimental group and control group
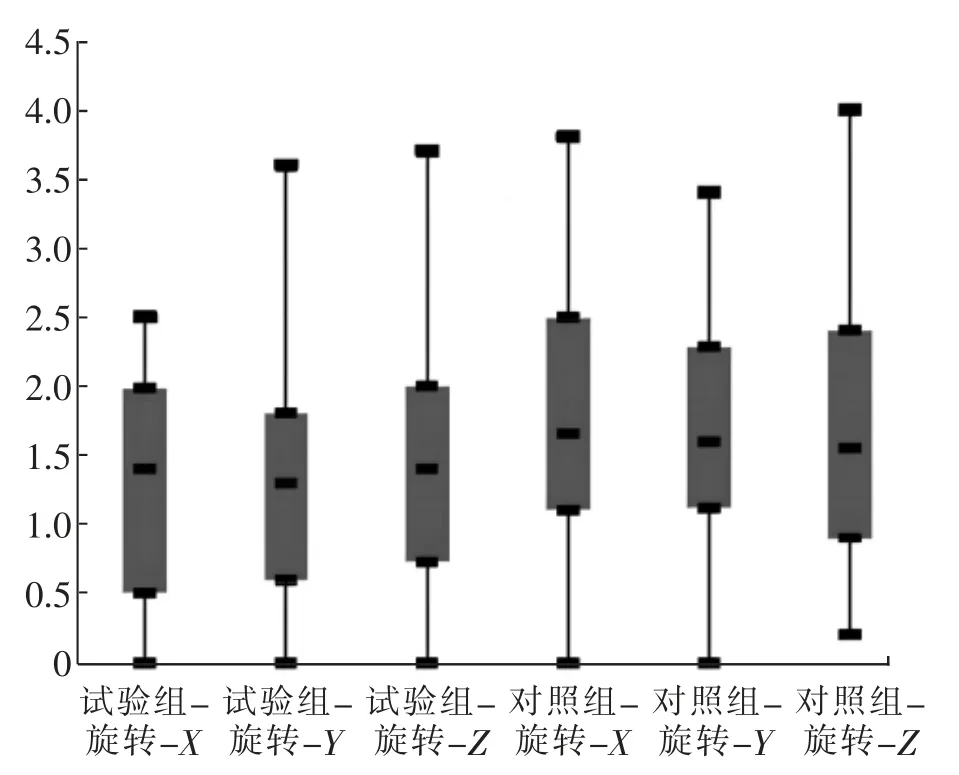
图3 试验组与对照组摆位旋转误差箱线图Fig. 3 Box charts of rotation set-up error of experimental group and control group
3 讨论
在肿瘤放疗中,摆位误差是影响治疗靶区精度的关键因素, 较大的摆位误差不但会降低治疗效果,而且会增加肿瘤复发和放疗并发症的风险。放疗摆位误差分为系统误差和随机误差,现有研究[7~9]表明系统误差会导致靶区剂量曲线偏移,随机误差则造成靶区边缘剂量模糊。食管癌患者放疗通过CBCT 对治疗摆位误差进行验证,来减少随机摆位误差,然而每次治疗前进行CBCT 不但会造成患者因成像剂量增加辐射致癌的风险,还会使验证球管老化,增加机器故障率。OPS 作为一种非侵入性验证、引导摆位技术,通过在患者热塑膜上安装6 个红外反光定位球,借助TPS得到反光定位球与治疗中心之间的几何位置关系。治疗时,OPS 实时测量出反光定位球坐标值, 计算出摆位误差,从而实现摆位验证及引导。 OPS 在鼻咽癌放疗中应用研究[10~13]表明其可以提高治疗摆位精度和降低CBCT 使用频率,但在食管癌放疗中应用未见报道。
目前,食管癌固定方式主要以体膜、真空垫+ 翼型板、头颈肩面罩固定为主。 张文陆等[14]通过体膜固定与头部U 型面膜联合体膜固定比较认为, 头部U型面膜联合体膜固定能够提高患者头脚方向的摆位精度;魏文存等[15]研究表明,头颈肩面罩固定比单纯体膜固定利于提高胸部肿瘤放疗患者治疗精度;由此可见,在食管癌放疗中通过对患者头部固定能够提高治疗准确度。 姜树坤等[16]研究认为,翼型板联合真空垫固定效果比单一真空垫、体膜更好;相关研究[17,18]证实运用热塑膜对食管癌患者体部及手臂进行固定的摆位重复性与准确性更高;因此,通过对患者手臂上举固定能够减少摆位误差及手臂照射剂量。结合头颈肩固定头部、翼型板固定手臂、体膜固定体部等优点,笔者研究通过改良一体板联合颈胸膜对头、颈、胸及手臂进行固定, 既符合食管癌放疗位置固定要求,又可以在颈胸膜上加装红外定位小球来引导摆位,研究结果表明其摆位误差和旋转误差在X、Y、Z轴向均值分别为1.76 mm、1.45 mm、1.38 mm、1.37°、1.25°、1.39°,不但小于笔者研究的翼型板+ 真空垫固定组,而且好于姜树坤等研究。 然而,运用OPS 改良一体板联合颈胸膜进行体位固定需要注意:①OPS 容易受颈胸膜变形影响; ②患者治疗线都在患者颈胸膜上,定位时务必使患者处于放松状态以免影响治疗摆位;③定位时,需要确定患者与改良一体板相对位置;④放疗疗程漫长,需要对患者体质指数进行监控;⑤需要定期对固定器材进行质控评估。
综上所述,OPS 引导下食管癌放疗患者采用改良一体板联合颈胸膜进行体位固定能够减少摆位误差,提高摆位稳定性,减少CBCT 应用次数,有利于患者治疗准确实施。
