多层螺旋CT血管造影对颅内动脉瘤患者的诊断价值
2023-11-10房凌宇刘祥龙
房凌宇 刘祥龙 李 燕
作者单位:450000 郑州大学附属郑州中心医院
颅内动脉瘤发病机制复杂,先天遗传和后天不良生活习惯、动脉粥样硬化、炎性刺激均为颅脑动脉瘤发生的重要因素之一[1]。有数据显示,颅内动脉瘤发生率为2%~3%,首次破裂死亡率8%~32%,患病两年后死亡率约60%~85%[2-3]。因颅内动脉瘤预后较差,及早诊断治疗,是改善患者预后的关键。数字减影血管造影(DSA)为该疾病临床诊断的金标准,但有创操作、高辐射剂量,导致其应用受限。磁共振血管成像(MRA)和多层螺旋CT血管造影(MSCTA)为临床常用辅助诊断方法各具优势,但也存在一定不足,明确这两种影像技术的优缺点,可结合患者自身情况选择最佳检查方法。MRA能有效观察瘤体形态大小和瘤颈信息,并可观察载瘤动脉特征,但在观察复杂血流信息中存在一定不足。多层螺旋CT血管造影(MSCTA)可清晰观察邻近血管、血管解剖异常情况,能清晰显示瘤颈几何形态、血管分支形态和相关组织空间关系,随MSCTA技术发展,其扫描速度 越来越快,且随对比剂用量持续优化,在机体血管多期扫描中也具有较高安全性。但若患者存在多发性动脉瘤出血,MSCTA无法进行判断评估,且扫描参数、操作者专业技术也会对病灶显示效果产生影响。本研究对我院93例疑似颅内动脉瘤患者的临床信息进行回顾性分析,进一步探讨MSCTA的诊断价值。报告如下。
1 资料与方法
1.1 一般资料
本研究回顾性分析2018年8月至2021年8月我院疑似颅内动脉瘤患者93例。男性54例,女性39例;年龄30~68岁,平均年龄(57.12±3.92)岁。纳入标准:①存在短暂性意识障碍、癫痫、持续昏迷等症状,临床检查疑似为颅内动脉瘤;②无其他精神疾病;③无恶性肿瘤。排除标准:①存在碘过敏史;②凝血功能障碍者;③肝肾等重要脏器器质性病变者。
1.2 方法
均行MSCTA、MRA、DSA诊断
1.2.1 MSCTA检查 使用SOMATOM Definition Flash双源螺旋CT机进行MSCTA检查,管电压100 kV,自动管电流,层厚为0.75 mm,螺距为1.1,准直宽度5.0 mm,球管旋转时间0.28 s/r;遵循由上至下的顺序,自头部至主动脉弓水平实施扫描,自肘静脉注入50 ml碘海醇,注入速度5 ml/s,注入完毕后使用40 ml氯化钠注射液冲管;将检测图像上传至工作站,进行数据处理。
1.2.2 MRA检查 使用SIEMENS Skyra磁共振仪器进行检查,使用标准头部线圈,对患者行常规横轴位及矢状位T1WI和T2WI检查;进行 3D-TOF MRA 检查,参数设定:TR 20 ms,TE 3.69 ms,翻转角18°,层厚0.6 mm,矩阵320×202,FOV 200 mm,采集图像;使用MIP处理获得脑血管图像,对图像进行分析。
1.2.3 DSA检查 使用SIEMENS、PHILIPS 数字减影血管造影机,以Seldinger法对右侧股动脉进行穿刺,置入导管套鞘,完成全脑血管造影检查,对颈内动脉、椎动脉进行造影检查,予以正、侧、斜多体位投照,确保可充分、全面显示病灶。
1.3 观察指标
以DSA检查结果为“金标准”,比较MSCTA、MRA检查结果和诊断效能(灵敏度、特异度、准确度、漏诊率、误诊率)、诊断预测值(阳性预测值、阴性预测值)、不同部位病灶检查符合率、图像检测质量、瘤体形态检查情况(瘤体最大径、瘤颈宽度)。图像检测质量分级为Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级,Ⅰ级为可清晰显示4级以上分支和小血管,可清晰显示小动脉瘤形态和大小;Ⅱ级为能较清晰显示4级以上分支、小血管、动脉瘤;Ⅲ级为血管周围具有伪影,但能准确诊断动脉瘤;Ⅳ级为血管周围存在明显伪影,无法完成诊断;分级越高,图像质量和清晰度越低,对动脉瘤的诊断影响越大。
1.4 统计学方法
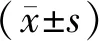
2 结果
2.1 诊断结果
本组93例疑似颅内动脉瘤患者,DSA检查阳性64例,阴性29例;MSCTA检测出阳性64例(真阳性62例、假阳性2例),阴性29例(真阴性27例、假阴性2例);MRA检测出阳性60例(真阳性51例、假阳性9例),阴性33例(真阴性20例、假阴性13例)。见表1。

表1 诊断结果/例
2.2 诊断效能
MSCTA诊断灵敏度为96.88%、特异度为93.10%、准确度为95.70%,较MRA检查(79.69%、68.97%、76.34%)高,漏诊率(3.13%)和误诊率(6.90%)较MRA检查(20.31%、31.03%)低(P<0.05),见表2。
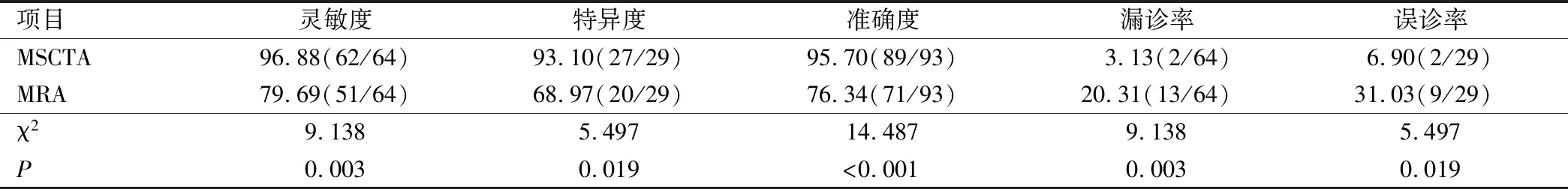
表2 诊断效能/%
2.3 诊断预测值
MSCTA检查的阳性预测值为96.88%、阴性预测值为93.10%,均高于MRA检查的85.00%、81.82%(P<0.05),见表3。

表3 诊断预测值/%
2.4 不同部位病灶检查符合率
MSCTA对不同部位病灶检查符合率(96.88%)高于MRA检查(79.69%)(χ2=9.138,P=0.003)。见表4。

表4 不同部位病灶检查符合率(例,%)
2.5 图像检测质量
MSCTA图像检测质量优于MRA(P<0.05)。见表5。

表5 图像检测质量(例,%)
2.6 瘤体形态检查情况
MSCTA和MRA检查在瘤体最大径和瘤颈宽度方面对比无显著差异(P>0.05),见表6。

表6 瘤体形态检查情况
3 讨论
目前,颅内动脉瘤在临床具有常见性,聂见云[4]研究报道中指出,颅内动脉瘤主要受高血压、脑动脉硬化、脑动脉局部先天性缺陷、血管炎等因素影响,发病部位以颈内动脉、前交通动静脉、后交通动脉为主。颅内动脉瘤易增加蛛网膜下腔出血风险,会加重病情,增加病死率和致残风险,且首次出血后存活者3周内再出血率可达40%,对患者生命安全造成较大威胁[5-7]。故早期诊断颅内动脉瘤并及时治疗,是保护患者生命安全、改善预后的关键。
DSA为目前诊断颅内动脉瘤金标准,可清晰显示动脉瘤数目、大小、位置,但DSA为极易引起出血,且无法有效分辨观察动脉瘤空间形态,在观察动脉瘤三维关系中效果欠佳,采取一种最佳辅助检查方法,是临床研究新的重点。MRA检查原理主要依靠血液流入增强效应,在该效应影响下射频脉冲可激发血流质子,影像图呈高信号,但MRA血管成像时间较长,湍流等因素易导致局部血流信号丢失,影响成像准确度和诊断效果。MSCTA扫描检查便捷,扫描速度较快,且数据获取速度较快,可缩短检查时间,降低造影检查风险;三维立体成像能获得更全面的动脉瘤信息,获得准确的空间定位结果;能通过多种重建技术,获得颅内血管解剖结果信息,有效观察动脉瘤部位、形态大小、瘤颈情况[8-12]。同时,MSCTA经外周静脉注入造影剂,无需动脉穿刺,能最大程度减轻机体创伤,降低颅内出血风险,并可有效避免发生神经系统不良反应,具有检查安全性[13-16]。且随MSCTA技术发展和完善,MSCTA辐射剂量大、成像范围小的问题得到很好的解决,能通过一次曝光获得多个层面数据,检查速度快,耗时短,可在确保有效造影获取影像图基础上,减轻机体创伤,确保检查安全。本研究结果发现,MSCTA诊断灵敏度96.88%、特异度93.10%、准确度95.70%较MRA诊断79.69%、68.97%、76.34%高,漏诊率3.13%、误诊率6.90%较MRA诊断20.31%、31.03%低(P<0.05),可见MSCTA诊断颅内动脉瘤具有较好诊断效果。研究结果还表明,MSCTA诊断的阳性预测值为96.88%、阴性预测值为93.10%均高于MRA诊断的85.00%、81.82%(P<0.05),可见MSCTA对病灶性质鉴定的效果良好,可有效区分良性和恶性病灶。同时,MSCTA对不同部位病灶检查符合率96.88%高于MRA诊断79.69%(P<0.05)。MSCTA不仅能有效观察动脉瘤和邻近组织空间关系,并能清晰显示腔内血栓情况,观察瘤壁钙化信息和周围血管情况,充分显示颅内动脉瘤性状、毗邻关系,利于确认病变部位,提高不同部位病灶检查符合率。
经进一步研究,数据还显示,MSCTA图像检测质量优于MRA(P<0.05)。MRA通过流入增强效应、饱和效应,可显示颅底Willis环,但无法有效显示血管腔内结构,且检测空间分辨率低,成像时间长,易形成伪影;同时若动脉瘤以血流较慢,或以湍流为主,MRA无法获得有效的动脉瘤显影结果。MSCTA具有多排宽探测器结构、球管,能同时获取多层面数据信息,诊断图像清晰度、图像分辨率较高;通过VR和MIP图像重建处理,可提高图像空间立体感,清晰观察病灶形态和空间关系,反应病灶密度、邻近组织密度,利于进一步提高检查图像质量[17-18]。此外,MSCTA和MRA诊断在瘤体最大径和瘤颈宽度中对比无显著差异(P>0.05),可见MSCTA和MRI两种检查方法均可用于评估瘤体、瘤颈情况和颅内动脉瘤形态大小。
综上所述,MSCTA和MRI应用于颅内动脉瘤诊断中,均可明确瘤体、瘤颈及与载瘤动脉之间的关系,但MSCTA诊断可获得清晰、高质量影像图征,具有较高诊断效能,在对于直径较小、诊断难度大、易漏诊的微小病灶诊断中,还应积极采用MSCTA检查,对于存在病灶出血的患者可采用MRI检查或联合检查,为临床确诊提供科学依据。
