2型糖尿病患者眼轴长度与糖尿病视网膜病变的相关性分析
2023-11-08何润田丁天娇毛一恒
何润田,冯 洁,丁天娇,毛一恒
0 引言
糖尿病视网膜病变(diabetic retinopathy,DR)是2型糖尿病患者常见的微血管并发症,是成年人严重和不可逆性视力丧失的主要原因之一。全世界的失明人群中,有1%是DR所致,目前2型糖尿病的患病率急剧增加,超过50%的2型糖尿病患者在诊断后20a内发生DR[1-2]。鉴于DR对于2型糖尿病患者视力的严重损害,研究DR的影响因素并有效预防2型糖尿病患者视网膜病变的发生发展具有重要意义。近年来在临床上发现糖尿病合并高度近视患者DR发展程度较轻,高度近视似乎是DR发病的保护性因素,而眼轴长度的变化是主要原因[3-4]。本研究随机选取2型糖尿病患者53例104眼进行研究,以此分析2型糖尿病患者眼轴长度与DR的相关性。
1 对象和方法
1.1对象横断面研究。选取2023-01/05期间在济宁市第一人民医院眼科住院的2型糖尿病患者53例104眼,其中2例为独眼患者只纳入1眼,其余患者均双眼入组。纳入标准:(1)所有患者经内分泌科明确诊断为2型糖尿病;(2)患者自愿接受相关辅助检查,参照2002年国际临床分级标准分为:NDR组、NPDR组和PDR组。排除标准:(1)伴有其他眼部病变如青光眼、视网膜静脉阻塞、年龄相关性黄斑变性等可以导致眼底病变的疾病;(2)晶状体混浊严重无法检查眼底的患者;(3)具有浅前房、高眼压等无法完善眼底检查的患者;(4)全身情况不能允许或有认知障碍无法完成眼科检查者。所有患者均签署知情同意书,本研究获得医院伦理委员会批准
1.2方法采用标准对数视力表检查患者视力;使用裂隙灯显微镜检查眼前节;予以复方托吡卡胺滴眼液散瞳,采用裂隙灯显微镜前置镜或者超广角眼底照相检查眼底;非接触式眼压计测量眼压,3次测量取平均值;采用IOL Master测量眼轴长度及平均角膜曲率。

2 结果
2.1纳入患者一般资料比较本研究共纳入2型糖尿病患者104眼,根据是否有眼底病变分为无糖尿病视网膜病变(NDR)组32眼和DR组72眼,DR组患者根据眼底病变程度分为非增殖型糖尿病视网膜病变(NPDR)组27眼和增殖型糖尿病视网膜病变(PDR)组45眼。
NDR组和DR组患者年龄、糖尿病病程、血肌酐、血红蛋白、眼轴比较差异均有统计学意义(P<0.05),性别、BMI、糖化血红蛋白、空腹血糖、胆固醇、平均角膜曲率、眼压比较差异均无统计学意义(P>0.05),见表1。NPDR组和PDR组患者年龄、眼轴、空腹血糖比较差异均有统计学意义(P<0.05),性别、BMI、糖化血红蛋白、胆固醇、平均角膜曲率、眼压、血红蛋白、血肌酐比较差异均无统计学意义(P>0.05),见表2。

表1 NDR组和DR组患者一般资料比较

表2 NPDR组和PDR组患者一般资料比较
2.2Logistic回归分析影响DR的因素以糖尿病患者是否患有DR为因变量,将年龄、糖尿病病程、血肌酐、血红蛋白、眼轴长度作为自变量进行二元Logistic回归分析。Logistic回归分析结果显示,年龄小(OR=0.949;95%CI:0.907~0.994)、眼轴较短(OR=0.296;95%CI:0.130~0.672)、糖尿病病程长(OR=1.096;95%CI:1.011~1.187)、血红蛋白水平低(OR=0.960;95%CI:0.928~0.993)是DR的危险因素(P<0.05),见表3。
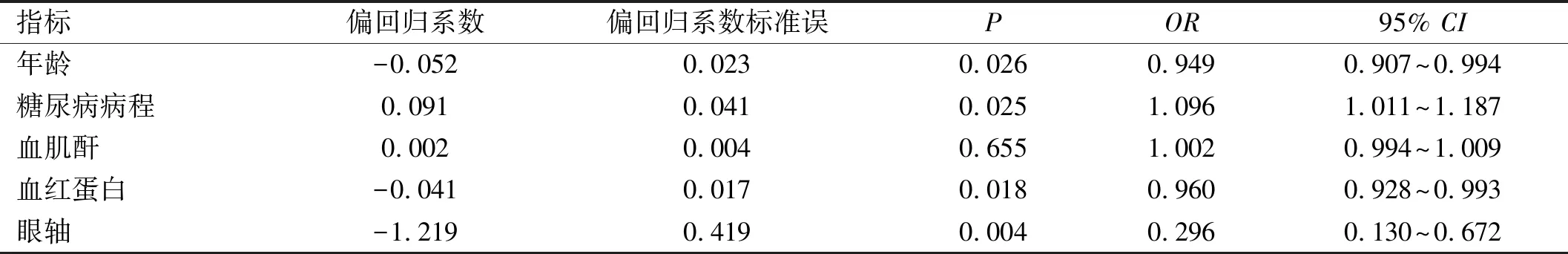
表3 Logistic回归分析影响DR的因素
2.3Logistic回归分析影响PDR的因素以DR患者是否为PDR为因变量,将年龄、眼轴、空腹血糖作为自变量进行二元Logistic回归分析。Logistic回归分析结果显示,年龄小(OR=0.879;95%CI:0.820~0.942)、眼轴较短(OR=0.237;95%CI:0.076~0.736)是PDR的危险因素(P<0.05),见表4。

表4 Logistic回归分析影响PDR的因素
2.4不同眼轴长度对PDR发生的影响将DR组患者眼轴长度按照四分位法分为4组:20.00~22.09mm组19眼,22.10~22.70mm组17眼;22.71~23.12mm组18眼;23.13~24.48mm组18眼。以DR患者是否为PDR为因变量,自变量为不同眼轴长度,纳入上述回归模型,结果显示,在模型2(校正年龄、空腹血糖后)中,眼轴为23.13~24.48mm组PDR患病风险较眼轴为20.00~22.09mm组降低,差异有统计学意义(OR=0.057;95%CI:0.006~0.515,P=0.011),见表5。

表5 不同眼轴长度对PDR发生的影响
注:*:校正年龄、空腹血糖。
3 讨论
糖尿病是一种可对全身血管系统都产生严重损害的疾病,DR是糖尿病患者严重的眼部并发症,糖尿病患者DR患病率在60~69岁达到峰值,并随着糖尿病的持续时间而急剧增加[5];同时DR患者视网膜长期缺氧,血管内皮细胞以及血-视网膜屏障受到损伤,当DR进展到PDR时,视网膜出现新生血管,甚至诱发严重的新生血管性青光眼,导致治疗及其棘手,患者视力预后极差。因此研究DR的相关影响因素以有效预防2型糖尿病患者视网膜病变的发生发展具有重要意义。
近年来在临床上发现糖尿病合并高度近视患者DR发展程度较轻,甚至有的患者虽然有较长的糖尿病史,但也没有出现DR的表现,而没有近视的患者存在各期的DR表现, 且PDR的患者超过了三分之一[6]。有研究表明,眼轴每增加1mm,DR患病率会降低19%[7],DR患者继发黄斑水肿行玻璃体切除术(PPV)后12mo,眼轴较长者拥有更好的最佳矫正视力,而且可以观察到IS/OS线[8];一项荟萃分析显示,近视患者患有DR或者威胁视力的糖尿病视网膜病变(VTDR)的风险降低,而眼轴的增长在这种现象中起着重要作用[9]。本次研究结果也显示,相比于眼轴较短者,长眼轴糖尿病患者患有DR以及PDR的风险显著降低,即长眼轴是DR的保护性因素。
然而在这方面具体的生物学机制并不明确,可能的解释有此几点:(1)糖尿病患者其视网膜血流似乎处于一种异常高灌注状态[10],异常高灌注压会导致视网膜血管压力升高,导致血管扩张、渗漏、出血以及破裂[11]。但眼轴的增长导致了视网膜变薄,视网膜血管直径变窄[12],视网膜血流量以及脉络膜循环血流量降低,从而缓解了糖尿病患者视网膜异常的高灌注状态所造成的损害。(2)DR 患者的视网膜氧摄取量减少[2],视网膜处于一种缺血缺氧的状态, Pechauer等[13]发现视网膜血流量随着DR的发展有逐渐减少的趋势, Ueno等[14]也发现DR患者的视网膜血管管壁增厚,而管径变窄,血流量减少,视网膜缺血缺氧进一步导致DR发展。眼球长度增加拉伸视网膜、脉络膜和巩膜[15],从而导致脉络膜等组织的变薄、萎缩,如视网膜的神经节细胞减少,神经纤维层变薄等[16-17],视网膜耗氧变低[18],同时氧气也更易透过变薄的视网膜。(3)眼轴增长,后巩膜扩张,玻璃体体腔容积增大,玻璃体液化发生早,随着年龄的增长很容易导致玻璃体后脱离(PVD)。有研究发现完全性PVD能够延缓NPDR出现新生血管以及向PDR进展的倾向[19-20],这可能是完全性PVD使得视网膜新生血管失去了形成的必要条件,即缺少了新生血管蔓延生长的纤维支架,使得新生血管大范围生长比较困难;而且完全性PVD导致已脱离的玻璃体胶体缩至玻璃体腔的前中部,贴附于视网膜表面的玻璃体胶体前移,房水更易于接触缺氧的视网膜,一定程度上改善了视网膜的缺氧状态[21]。(4)目前的研究表明血管内皮生长因子(VEGF)浓度和眼轴长度呈负相关[22-24]。增长的眼球导致眼内容积增大,前房和玻璃体腔中的 VEGF 可能被稀释[22],并且视网膜随着轴向伸长而变薄,缺血缺氧缓解的视网膜产生的VEGF也减少。
同时本研究还显示,年龄在DR发生发展中也具有重要作用,年龄小是DR、PDR的危险因素。这一点与既往研究类似,有研究发现,在年龄较小时诊断出的2型糖尿病患者似乎更容易患DR[25],在 Liu等[26]研究中也表明,年龄较小是DR的危险因素,年龄较大似乎是DR的保护性因素,其与较低的DR发病率相关。分析其可能的原因:(1)年轻患者代谢旺盛,通常具有广泛而活跃的纤维血管增生,在进行玻璃体切除术等缓解DR进展的操作时也更易出血[27],炎症反应较年老患者强烈。(2)年轻糖尿病患者较年老患者高血糖持续时间也更长,视网膜血管所受损害也较为严重,所致DR严重程度较深。而且年轻患者比老年患者完全性PVD发生率更小,因为他们的玻璃体视网膜黏附更强,视网膜表面残存的玻璃体后皮层仍然牢固地附着在视网膜上以充当新生血管膜增殖的天然支架[28]。
不少研究发现糖尿病病程在DR的发生发展中有重要作用[29-31],龚莹莹等[29]发现糖尿病病程小于5a时,DR患病率为16.2%,达到20a时DR患病率则高达41.5%;Liu等[26]对中国大陆的13473例糖尿病患者研究后同样发现糖尿病病程是DR的危险因素。本研究显示较长的糖尿病病程是DR的危险因素,但在NPDR与PDR组别分析中,两组之间糖尿病病程并无明显差异,而且单因素分析显示NPDR组糖尿病病程长于PDR组,我们考虑本研究出现这一现象的可能原因是:患者眼轴在DR中的作用,NPDR患者的长眼轴使得其即使具有较长的糖尿病病程,眼底病变仍未进展到PDR;同时糖尿病病程对于DR的影响似乎也与线粒体有关,有研究表明在线粒体单倍群H患者中,糖尿病病程与PDR患病率相关,而在UK型线粒体单倍群患者,糖尿病病程并不是危险因素[32];而且有部分PDR患者平常并无监测血糖的习惯,这部分患者在眼底出血影响视力后才发现自身患有糖尿病,或许其在内分泌科就诊时对自身糖尿病病程回忆稍模糊。但糖尿病持续时间是DR不可忽视的重要危险因素,对长糖尿病病程的患者要定期检查眼底,关于眼轴以及线粒体DNA对于糖尿病病程在PDR中的作用影响尚需进一步的研究,同时也需要更多研究挖掘糖尿病病程在PDR中的作用。
空腹血糖及糖化血红蛋白等血糖控制情况指标也是影响DR发生发展的重要因素,本研究显示,单因素分析中空腹血糖及糖化血红蛋白值NPDR组均高于PDR组,可能的原因是,纳入本研究的患者均已在内分泌科确诊过糖尿病,患者经过内分泌科专业的治疗以及教育后,对于自身血糖及营养摄入的控制较为严格,而且PDR患者控制血糖更为谨慎;而其他相关研究纳入患者并未经过内分泌科系统诊治。
综上所述,2型糖尿病患者眼轴可以影响DR的发生发展,眼轴越长,糖尿病患者越不容易出现DR,同时DR也越不容易进展为PDR。所以在临床上测量糖尿病患者眼轴有助于早期了解DR的发展程度并及时评估患者视网膜的状态。下一步可在扩大样本量的基础上进一步探究眼轴与DR之间的关系以及年龄因素在DR中的影响。
