无症状结肠镜筛查人群中腺瘤检出率影响因素分析
2023-10-25蹇明盛张宏富訾元云袁永林朱芃睿
蹇明盛 张宏富 訾元云 袁永林 朱芃睿
(安宁市第一人民医院消化内科 安宁 650300)
现阶段我国早期结直肠癌的诊断率仍低于10%,85%以上的结直肠癌发现即已属晚期,5 年生存率低于40%,然而早期结直肠癌5 年生存率可超过95%,甚至可以完全治愈[1]。目前结直肠癌的筛查手段包括侵入性的结肠镜及乙状结肠镜检查和非侵入性的电子计算机断层扫描结肠成像(computed tomographic colonography,CTC)、粪便潜血试验(fecal occult blood test, FOBT)、粪便DNA 检测、血液检测等,其中以结肠镜检查最为重要,结肠镜筛查可以降低56%的结直肠癌发病风险(RR =0.44,95% CI:0.20 ~0.88)以及57%的死亡风险(RR =0.43,95% CI:0.35 ~0.53)[2],但因其检查费用相对较高、患者接受度低、需要肠道准备等缺点目前尚未得到广泛推广,且结肠镜下腺瘤检出率也会受多种因素影响。本研究通过对来我院进行结肠镜筛查无症状人群的临床资料进行分析,探讨影响腺瘤检出率的相关因素,以期为临床工作提供参考。
1 对象与方法
1.1 研究对象
纳入2020 年10 月—2021 年10 月期间来我院行结肠镜筛查的无症状人群。本研究经我院伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①完成结肠镜筛查的无症状者;②无年龄限制;③对本研究知情并签署知情同意书者。
排除标准:①各种原因未完成全结肠镜检查(未到达回盲部);②未取材;③资料不完整;④患者拒绝参加;⑤有结肠镜检查禁忌证。
1.3 方法
检查前一天由社区卫生服务中心工作人员联系患者并告知术前准备情况,检查当天8:00 左右来院开始服用甘露醇注射液250 mL,饮水1 500 ~2 000 mL,若可疑肠道准备不佳者再次加服甘露醇注射液250 mL 并增加饮水量。
为患者进行普通结肠镜(非无痛)检查,检查过程中发现阳性病变若无禁忌证(服用抗凝、抗血小板等药物)取材行病理检查,病理报告由我院病理科医生出具,若患者择日来我院完成结肠镜下息肉切除术,术后病理结果与取材结果不一致则以术后病理结果为准。
1.4 观察指标
由检查者收集并记录患者的性别、年龄、吸烟、饮酒、腹部手术史、糖尿病、文化程度、职业、慢性便秘、慢性腹泻、肠道准备是否合格等数据。
肠道准备质量采用波士顿肠道准备量表(Boston bowel preparation scale, BBPS)评分。评分标准:0 分,由于无法清除的固体或液体粪便导致整段肠黏膜无法观察;1 分,由于污斑、浑浊液体、残留粪便导致部分肠黏膜无法观察;2 分,肠道黏膜观察良好,但残留少量污斑、浑浊液体、粪便;3 分,肠道黏膜观察良好,基本无残留污斑、浑浊液体、粪便。BBPS 将结肠分为盲肠和升结肠,肝曲、横结肠、脾曲,降结肠、乙状结肠和直肠3 段进行评分,≥6 分提示肠道准备合格[3]。
1.5 统计学分析
按患者的性别、年龄、烟龄、饮酒、腹部手术史、糖尿病、文化程度等17 个因素的不同分别计算腺瘤检出率,采用SPSS 26.0 统计学软件对数据进行分析,计数资料以n(%)表示,各组间腺瘤检出率的差异采用χ2检验进行分析,不满足χ2检验条件的采用Fisher 确切概率法;两两之间比较采用Bonferroni 方法进行多重比较,应用logistic回归进行多因素分析。P<0.05 提示差异有统计学意义。
2 结果
2.1 纳入人群总体情况
2020 年10 月—2021 年10 月期间来我院行结肠镜筛查的无症状人群共有375 例,排除9 人(3 例服用抗血小板药物未取材,6 例未达到盲肠,盲肠插镜率98.4%),共366 例患者纳入该研究,其中男111 例(30.3%),女255 例(69.7%);平均年龄(54.03±7.719)岁,检出腺瘤66 例,阳性率18.0%(95% CI:14.2%~22.4%)。
2.2 不同人群腺瘤检出率分析
不同人群腺瘤检出率差异表现为烟龄≥10 年者高于从不吸烟者,饮酒者高于不饮酒,高中、中专及以上学历者高于初中和文盲、小学学历者,退镜时间≥6 min者高于<6 min 者,亚太结直肠筛查评分(Asia-Pacific colorectal screening score, APCS)风险分层高风险者高于中风险者(表1,P<0.05)。
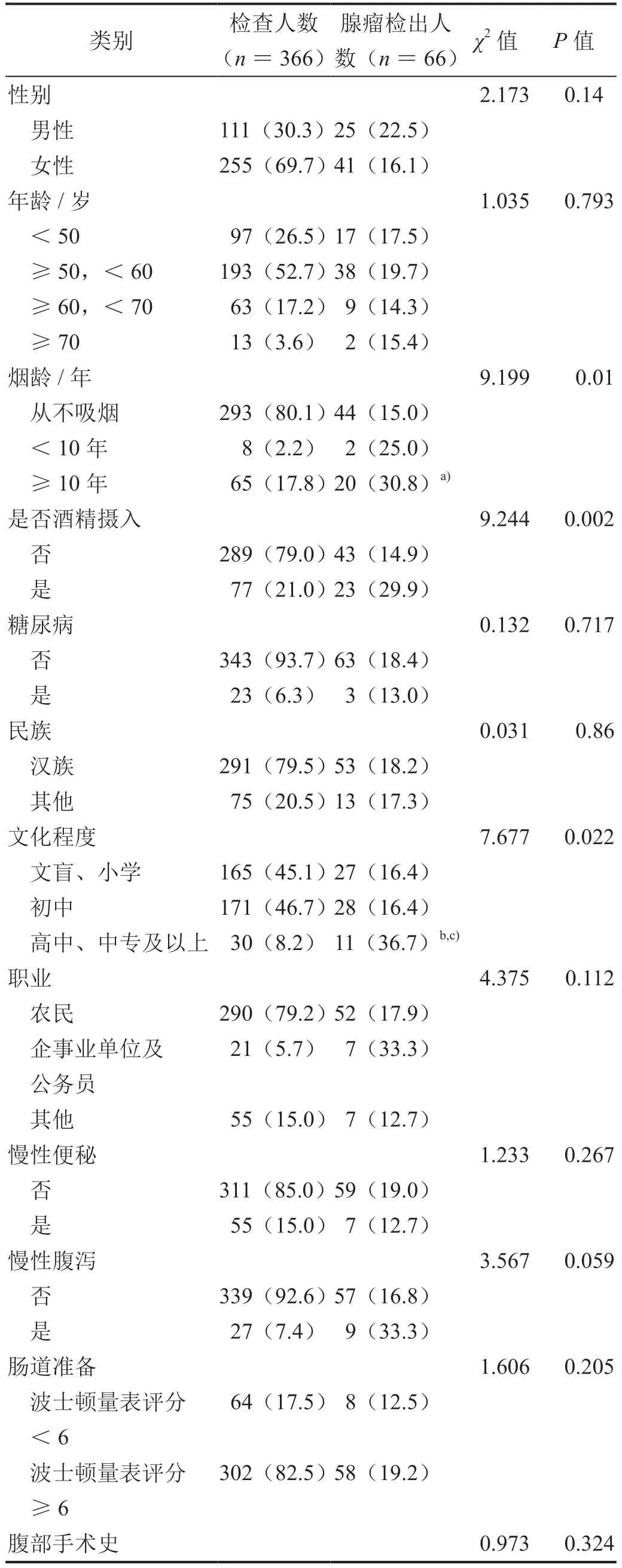
表1 不同无症状人群结肠镜筛查腺瘤检出率情况[n(%)]
2.3 多因素分析结果
纳入性别、年龄组、烟龄、饮酒、腹部手术史、糖尿病等17 个因素构建多因素logistic 回归方程。结果发现饮酒者有相对较高的腺瘤检出率;退镜时间≥6 min者腺瘤检出率高于<6 min 者(表2,P<0.05)。

表2 无症状人群结肠镜筛查腺瘤检出率影响因素的logistic回归分析结果
3 讨论
结肠镜检查作为结直肠癌筛查的最主要方式,其活检或者切除标本的病理检查为结直肠癌诊断的金标准,但是相较于美国2015 年近62%的结肠镜检查率[4]及荷兰等多个欧洲国家人群50%以上的结肠镜检查率[5],由于人口基数较大,且医疗水平发展不均衡等因素导致我国结肠镜检查率仍较低。同时,结肠镜检查的漏检率受到如患者的依从性、肠道准备质量、检查者的经验等诸多因素的影响。有研究表明,我国无症状人群结肠镜检查阳性病变的检出率约为24%~40%之间[6-8],无症状平均风险人群中腺瘤检出率为14%~15%[1],而在本研究中则为18.0%(95% CI:14.2%~22.4%)。此外,还有研究表明结直肠息肉的总漏检率约为6.0%~27.0%之间[9],腺瘤的漏诊率为26%,进展期腺瘤漏诊率达9%[1]。故而,根据目前我国实际情况,如何有效利用有限的医疗资源,充分发挥结肠镜在结直肠癌筛查中的重要作用,提高阳性病变特别是腺瘤检出率,降低结直肠癌发病率是临床工作中需要面对的问题。
吸烟、饮酒、结直肠息肉史、糖尿病、肥胖等为结直肠癌的危险因素,有研究显示,吸烟人群结直肠癌发病风险是不吸烟人群的1.27 倍,且与日吸烟量、烟龄、累计吸烟量呈正相关[10]。本研究中,烟龄≥10 年者的腺瘤检出率高于从不吸烟者(分别为30.8%和15.0%,χ2=9.199,P=0.001),而多因素分析结果显示饮酒者同样具有相对较高的腺瘤检出率(OR =2.193,95%CI:1.181 ~4.073,P=0.013),这与国内的相关研究结果是一致的[11-12]。除吸烟、饮酒外其他危险因素并未表现出明显差异,可能与本研究样本量有限有关。
个人的结直肠癌认知水平是影响结直肠癌筛查的主要因素。洪尚游[13]的研究提示,相较于小学或者文盲,初中或者中专、大专或者以上学历者随着文化程度的增加,人群结直肠癌的认知水平逐步上升(OR 分别为2.342 和3.662,95% CI 分别为1.462 ~3.961 和2.182 ~6.118,P值均<0.001)。因此,文化程度也是影响结直肠癌筛查参与率的因素之一[14]。本研究高中、中专及以上学历者腺瘤检出率相对较高,可能与本组人群健康意识及对疾病的认知水平较高,依从性较好,能够获得更好的肠道准备质量等因素有关。
退镜时间作为结肠镜检查的重要质量控制指标目前已受到内镜医师足够重视,退镜时间≥6 min 与<6 min的内镜医师相比有更高的腺瘤检出率,中位退镜时间为9 min 的腺瘤检出率最高,我国指南推荐筛查时结肠镜检查的退镜时间应保证在6 min 以上[2,15-17]。本研究退镜时间≥6 min 者阳性检出率高于<6 min 者,提示筛查过程中保证足够的退镜时间的重要性。
APCS 作为筛选结直肠癌和进展期腺瘤高风险人群的工具简便易用,适用于无症状人群的风险评估。翟爱军等[18]研究显示,APCS 高危组人群结直肠肿瘤的检出率为低危组人群的6.32 倍(95% CI:1.45 ~27.71,P=0.011)。本研究单因素分析显示,APCS 风险分层高风险组高于中风险组(35.2%、15.4%,P=0.002),对于高风险人群应进行结肠镜检查,同时充分保证结肠镜检查质量以降低漏检率。
综上所述,结肠镜筛查无症状人群中烟龄≥10 年、饮酒及高中、中专及以上学历者有相对较高的腺瘤检出率,筛查过程中应保证退镜时间≥6 min,对于APCS 评分高风险者应纳入结肠镜筛查范围。由于本研究并非由同一内镜医师完成结肠镜检查且样本量有限,对于其他可能影响腺瘤检出率的因素如(糖尿病、体质量指数等)并未得出阳性结果,仍需更多研究证实。
