血清降钙素原、NLR、CRP/ALB 水平与妊娠晚期GBS 感染的关系及临床意义
2023-10-18刘荣欣李莎李惠
刘荣欣,李莎,李惠
(郑州市第一人民医院产科,河南 郑州 450000)
B 族链球菌(Group B Streptococcus,GBS)是导致女性妊娠期生殖道感染的主要病原菌之一[1],据统计,妊娠期生殖道GBS 感染率可达10.0%~30.0%,若未予以及时有效干预,可诱发胎膜早破、早产、宫内感染、新生儿宫内窘迫等不良妊娠结局,威胁母婴安全[2-3]。因此,早期明确GBS 感染状态,实施对症处理,对促进妊娠结局具有重要价值。降钙素原(Procalcitonin,PCT)、中性粒细胞与淋巴细胞比值(Neutrophil to lymphocyte ratio,NLR)均与全身炎性反应密切相关,主要用于早期鉴别诊断细菌感染[4-5]。C-反应蛋白(C-reactive protein,CRP)是鉴别诊断细菌感染的主要指标,但其特异性较低,而白蛋白(Albumin,ALB)可间接评价疾病造成的机体消耗程度,较好监测细菌感染性疾病预后[6],相关研究表明[7],CRP/ALB 可作为细菌感染的特异性指标。然而血清PCT、NLR、CRP/ALB 联合与妊娠晚期GBS 感染状态及与妊娠结局的关系尚未完全明确,为此,本研究拟探讨妊娠晚期GBS感染患者血清PCT、NLR、CRP/ALB 表达及与患者妊娠结局的关联性,旨在为临床GBS 感染防治提供一定参考依据。详情如下。
1 对象与方法
1.1 一般资料 选取2019 年1 月至2020 年6 月我院妊娠晚期GBS 感染患者125 例,根据GBS 感染状态分为GBS 带菌组(n=31)、GBS 亚感染组(n=72)、GBS 羊膜炎组(n=22)。其中GBS 带菌组年龄24~34 岁,平均(29.15±1.89)岁;孕周37~40 周,平均(38.42±0.58)周;GBS 亚感染组年龄22~35 岁,平均(28.74±2.47)岁;孕周36~41 周,平均(38.50±0.51)周;GBS 羊膜炎组年龄23~34 岁,平均(28.47±2.65)岁;孕周36~40 周,平均(38.53±0.47)周。3 组年龄、孕周等基线资料均衡可比(P>0.05)。本院伦理委员会经审核评议同意本研究,研究对象及其家属均知情同意。
1.2 选取标准 纳入标准:(1)三组均符合《围生期GBS 预防指南》[8]中相关标准,并经阴道分泌物细菌培养显示GBS 呈阳性;(2)GBS 感染状态诊断标准[9]:GBS 羊膜炎指胎盘病理学显示宫内感染,体温>38 ℃,白细胞计数>13×109/ L,伴有阴道分泌物臭味、子宫压痛等临床症状,羊膜中性粒细胞浸润;GBS 亚感染指胎盘病理学显示存在上述感染,但未发现任何临床症状;GBS 带菌指胎盘病理学未显示感染,亦未发生任何临床症状;(3)孕周为34~41 周,且均为单胎头位妊娠。排除标准:(1)合并甲状腺功能异常、系统性红斑狼疮等疾病者;(2)合并生殖道畸形或泌尿系统感染者;(3)近12 周内有抗菌药物服用史者;(4)合并肝肾等重要脏器器质性损害者;(5)精神行为异常者。
1.3 方法 (1)基线资料收集:采用调查问卷方式收集所有研究对象的年龄、体质量指数(BMI)、居住地、文化程度、孕妇类型、流产次数、有无孕前检查、阴道微生态失衡、妊娠糖耐量等内容。(2)血清PCT、NLR、CRP/ALB 检测:所有研究对象均于分娩前空腹取母体肘静脉血6 mL:①采用德国西门子公司XE-2100 型全自动血液分析仪测定中性粒细胞与淋巴细胞含量,计算NLR;②静置30 min后以3 000 r/min 离心15 min,离心半径10 cm,取上层血清,置于-80 ℃低温保存;③采用深圳迈瑞生物医疗电子股份有限公司BS-480 型全自动生化分析仪测定血清PCT、CRP、ALB 水平,计算CRP/ALB。(3)治疗方法:根据阴道分泌物细菌培养结果合理选用抗菌药物治疗。
1.4 统计学方法 采用统计学软件SPSS 22.0 处理数据,正态资料以()描述,方差齐组间采用单因素方差分析,组内两两比较采用SNK-q 检验;计数资料采用n(%)表示、χ2检验;妊娠晚期GBS 感染妊娠结局的影响因素用Logistic 多因素回归分析;PCT、NLR、CRP/ALB 单一及联合对妊娠晚期GBS感染状态的鉴别价值分析用受试者工作特征(Receiver operating characteristic curve,ROC)曲线分析。所有统计均采用双侧检验,检验水准α=0.05,P<0.05 为差异有统计学意义。
2 结果
2.1 3 组PCT、NLR、CRP、ALB、CRP/ALB 3 组 间血清PCT、NLR、CRP、ALB、CRP/ALB 比较,差异有统计学意义(P<0.05);单因素方差分析,GBS 羊膜炎组血清PCT、NLR、CRP、CRP/ALB 高于GBS 亚感染组、GBS 带菌组,血清ALB 低于GBS 亚感染组、GBS 带菌组(P<0.05);GBS 亚感染组血清PCT、NLR、CRP、CRP/ALB 高于GBS 带菌组,血清ALB低于GBS 带菌组(P<0.05),见表1。
表1 3 组PCT、NLR、CRP、ALB、CRP/ALB()的比较
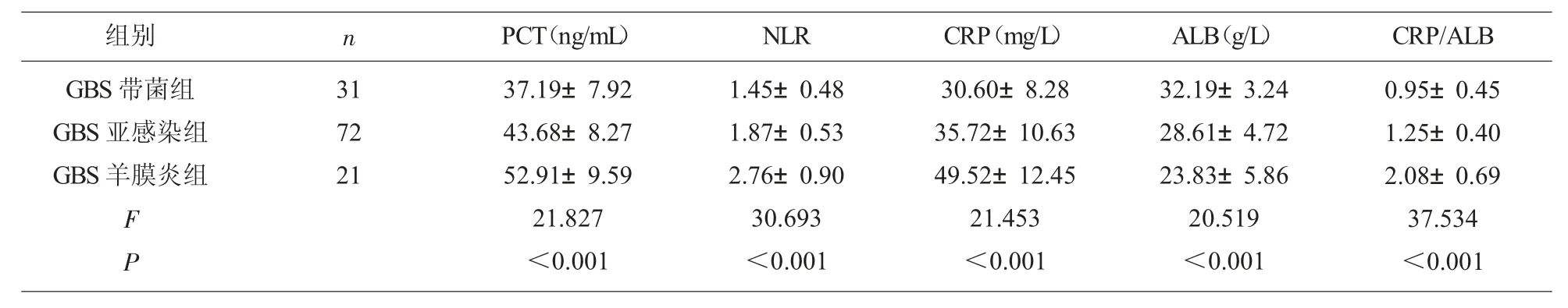
表1 3 组PCT、NLR、CRP、ALB、CRP/ALB()的比较
2.2 PCT、NLR、CRP/ALB 对于鉴别妊娠晚期GBS感染状态的价值 绘制PCT、NLR、CRP/ALB 鉴别妊娠晚期GBS 感染状态的ROC 曲线,结果显示,PCT、NLR、CRP/ALB 单一及联合鉴别妊娠晚期GBS 亚感染的AUC 分别为0.594、0.868、0.692、0.934(P<0.05);PCT、NLR、CRP/ALB 单一及联合鉴别妊娠晚期GBS 羊膜炎的AUC 分别为0.620、0.708、0.684、0.791(P<0.05)。见图1-2、表2-3。

表2 PCT、NLR、CRP/ALB 对妊娠晚期GBS 亚感染与GBS 带菌的鉴别价值

表3 PCT、NLR、CRP/ALB 对妊娠晚期GBS 羊膜炎与GBS 带菌的鉴别价值
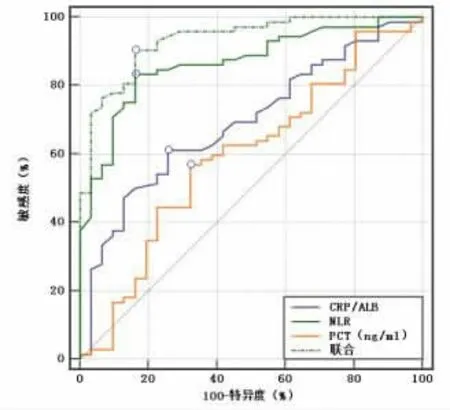
图1 PCT、NLR、CRP/ALB 对妊娠晚期GBS 亚感染与GBS 带菌的鉴别ROC 曲线
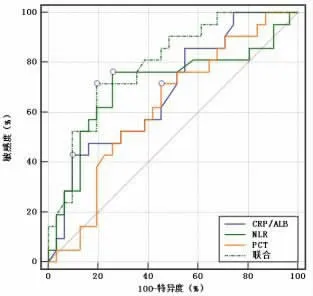
图2 PCT、NLR、CRP/ALB 对妊娠晚期GBS 羊膜炎与GBS 带菌的鉴别ROC 曲线
2.3 妊娠晚期GBS 感染不同妊娠结局患者基线资料 125 例妊娠晚期GBS 感染患者中43 例不良妊娠结局,其中18 例胎膜早破,9 例早产,5 例宫内感染,5 例新生儿宫内窘迫,6 例新生儿GBS 感染。妊娠晚期GBS 感染不同妊娠结局患者年龄、BMI、居住地、文化程度、孕妇类型、流产次数、孕前检查比例比较,差异无统计学意义(P>0.05);妊娠晚期GBS 感染不同妊娠结局患者妊娠糖耐量异常、阴道微生态失衡比例比较,差异有统计学意义(P<0.05),见表4。

表4 妊娠晚期GBS 感染不同妊娠结局患者基线资料
2.4 妊娠晚期GBS 感染不同妊娠结局患者PCT、NLR、CRP/ALB 血清PCT、NLR、CRP/ALB 组间比较,不良妊娠结局者数大于良好妊娠结局者数(P<0.05),见表5。

表5 妊娠晚期GBS 感染不同妊娠结局患者PCT、NLR、CRP/ALB
2.5 妊娠晚期GBS 感染患者不良妊娠结局影响因素 以妊娠晚期GBS 感染患者妊娠结局为因变量,良好赋值为0,不良赋值为1;纳入不同妊娠结局患者比较中P<0.05 的指标作为自变量;应用多因素Logistic 回归方程分析,结果显示,妊娠糖耐量异常、阴道微生态失衡、PCT>43.62 ng/mL、NLR>1.92、CRP/ALB>1.32 是妊娠晚期GBS 感染患者不良妊娠结局的独立危险因素(P<0.05)。见表6。
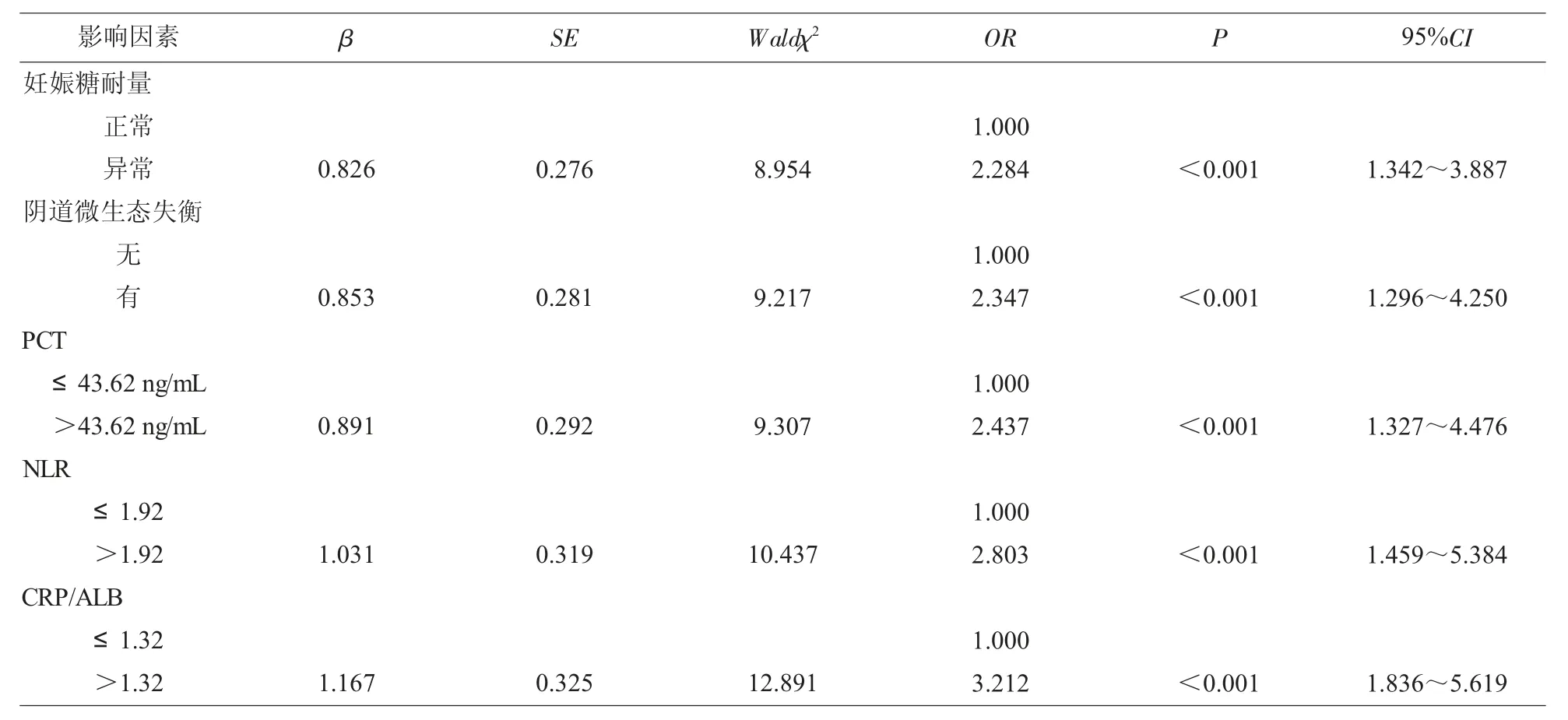
表6 妊娠晚期GBS 感染患者不良妊娠结局的影响因素
3 讨论
美国2020 年在《预防新生儿早发型B 族链球菌病:ACOG 委员会共识》中表明,所有GBS 检测阳性、有产兆或临产孕妇均推荐采用抗菌药物治疗。目前关于GBS 阳性孕妇抗菌药物预防治疗的使用时机尚未完全统一。因此,积极探索一种有效鉴别妊娠晚期GBS 感染状态的指标是目前临床亟需解决的难题。与白细胞计数相比,PCT 水平高表达更能有效反映宫内感染疾病[10-11]。潘彩琴等[12]认为,血清PCT 水平对GBS 败血症具有一定辅助诊断价值。NLR 可评估炎症激活因子中性粒细胞与炎症调节因子淋巴细胞之间的平衡状态,其越高说明中性粒细胞与淋巴细胞失衡越严重,炎症程度越强[13-14]。蒋小燕等[15]研究指出,NLR 可作为预测重症监护室患者病原菌感染的有效指标,并对患者死亡具有较高预测价值。CRP/ALB 是一个综合性指标,其中CRP、ALB 均是炎症反应发生时两种生物学效应不同的蛋白质,在炎症过程和宿主对感染的反应中扮演着重要角色[16]。廖国强等[17]研究表明,CRP/ALB 比值对经皮肾镜手术后全身炎症反应具有良好预测价值。杨春燕等[18]研究也证实了,CRP/ALB 比值可作为早期诊断新生儿早发型感染的有效指标。本研究通过对比可知,GBS 羊膜炎患者血清PCT、NLR、CRP/ALB 高于GBS 亚感染患者、GBS 带菌患者,结合赵楠楠等[19]研究考虑机制可能在于妊娠晚期GBS 感染患者血清PCT、NLR、CRP/ALB 升高,可刺激机体内部白介素6、肿瘤坏死因子-α 等多种炎性因子释放,诱导炎症细胞黏附,加重炎症反应损伤,提高阴道内皮细胞通透性,破坏阴道内部保护屏障,进而促进病情进展。提示血清PCT、NLR、CRP/ALB 对妊娠晚期GBS 感染状态具有一定鉴别价值,为进一步明确血清PCT、NLR、CRP/ALB 在妊娠晚期GBS 感染状态中的价值,本研究绘制ROC 曲线,结果显示,三者联合鉴别妊娠晚期GBS 羊膜炎、GBS 亚感染均优于单一指标。由此可知,PCT、NLR、CRP/ALB 联合有望成为早期鉴别妊娠晚期GBS 感染状态的潜在手段,指导临床开展个性化精准治疗。
另外,杨仪心等[20]报道发现,CRP、PCT 在妊娠晚期GBS 感染患者妊娠结局预测中具有较高价值,可能作为临床监测及预防不良妊娠结局的重要指标。学者高飞等[21]研究显示,高NLR 值妊娠晚期GBS 感染患者发生胎膜早破的风险是低NLR值患者的3.029 倍。本研究经Logistic 多因素回归分析可知,PCT>43.62 ng/mL、NLR>1.92、CRP/ALB>1.32 是妊娠晚期GBS 感染患者不良妊娠结局的独立危险因素,这可能归因于血清PCT、NLR、CRP/ALB 表达升高可能加快GBS 感染进程,对绒毛膜产生较强吸附与穿透力,减弱胎膜张力及阻力作用,引发胎膜早破,进一步提高外界病原菌进入孕妇宫腔内部风险,增加宫腔感染发生风险,从而引起不良妊娠结局。因此,对于高PCT、NLR、CRP/ALB 妊娠晚期GBS 感染孕妇应加强管理,及早采取预防措施,预防不良妊娠结局发生。另外,黄亚军等[22]通过回顾性收集482 例妊娠妇女临床资料还发现,阴道微生态失衡亦是GBS 感染患者不良母婴结局的危险因素,支持本研究观点,故临床应将阴道微生态失衡纳入GBS 感染患者不良母婴结局考虑范围内,以减少研究结果偏倚。
综上所述,血清PCT、NLR、CRP/ALB 表达升高有助于提高妊娠晚期GBS 感染状态鉴别效能,为临床预测妊娠结局提供一种新思路。但本研究纳入样本量少,未选取妊娠晚期GBS 呈阴性孕妇作对照研究,导致研究结果可能存在一定偏倚,今后需扩大样本量进一步深入分析。
