3 例Neurothekeoma 病的临床病理学分析
2023-10-18赵娜薛金慧和莹莹孔欣张全武
赵娜,薛金慧,和莹莹,孔欣,张全武
(郑州大学附属郑州中心医院病理科,河南 郑州 450007)
Neurothekoma(NTK)(神经胶质瘤)是一种较为罕见的良性软组织肿瘤,好发于皮肤浅表部位,多见于女性头颈部。1969 年,HarKin 和Reed 首次报告此类肿瘤,发现其形态特征与神经鞘粘液瘤(Nerve sheath myxoma)相似,简单地将其与外周神经鞘起源的肿瘤归为同一谱系[1]。近年来大量研究发现,NTK 并非起源于施万细胞,而是起源于纤维组织细胞[3-6]。目前,国内罕见报道该类病例,为提高对NTK 的认知,本研究回顾了3 例NTK 的临床表现,并对其组织学形态和免疫表型进行分析性研究,同时结合相关文献复习,系统总结了NTK 临床病理学特征。
1 资料和方法
1.1 病例采集 收集郑州市中心医院病理科2017年01 月 至2019 年05 月诊断的3 例NTK,其中2 例为本院手术病例,1 例会诊病例。确诊报告由两位资深副主任医师及一位主任医师讨论完成。本院病例的临床资料来源于患者初次住院病例及患者自述、会诊病例由初诊单位的病理医师提供。电话随访,随访周期分别为6 个月、8 个月、1 年。
1.2 方法
1.2.1 HE 染色 标本经4% 中性甲醛固定、常规脱水、石蜡包埋以及4 μm 连续切片,常规染色,操作详见试剂说明书。
1.2.2 免疫组化 组织蜡块常规切片,对其分别进行常规HE 染色和S-100、上皮细胞膜抗原(EMA)、SOX10、CD10、CD34、MiTF、SMA、Desmin、CD163、Melan-A、CD68 和Ki-67(MIB1)免疫组织化学标记。实验所用抗体均购自福州迈新生物技术开发有限公司,二抗购自Roche 公司,免疫组化染色采用RocheBenchmark XT 全自动免疫组化染色仪进行,所有操作严格遵守说明书及仪器操作规程进行,设置阴阳性对照。
1.2.3 免疫组织化学判读标准 肿瘤细胞阳性率≥1/20,阳性;肿瘤细胞阳性率<1/20,阴性。CD10 着色定位于细胞膜,CD68 着色定位于细胞质,MiTF、S-100 及SOX10 着色定位于细胞核,有时可见细胞核及质双部位着色,Ki67 着色定位于细胞核。
2 结果
2.1 临床表现 3 例NTK 均为女性患者,年龄分别为28 岁、33 岁、46 岁,病史从1 年至20 年不等。肿瘤发生部位分别为头顶部、鼻翼及右大腿中段前外侧皮肤,临床表现为无痛性结节或斑块,生长缓慢,均有轻微触痛,1 例临床疑为恶性肿瘤,1 例经原单位病理诊断为丛状纤维组织细胞瘤。3 例NTK 患者均采用局部手术切除,术后均未见复发。
2.2 病理学检查 肉眼观:NTK 多表现为皮下硬结,略高出皮面,呈肉色或褐色(图1),质韧,界欠清。NTK 最大径分别为1 cm、1.3 cm、2.5 cm。组织学低倍镜观(HE×100):肿瘤细胞均位于真皮层,NTK 呈多结节状(图2)、呈丛状(图3)或束状(图4),结节状结构纤维胶原分割比较明显,束状排列缺乏明显的纤维胶原分割并且完全没有粘液样基质,丛状排列结构粘液样基质背景比较明显。高倍镜下观(HE×400):NTK 细胞呈梭形或上皮样形态,胞浆丰富嗜酸性,细胞核呈圆形或椭圆形,有些细胞可见到双核,核仁明显。
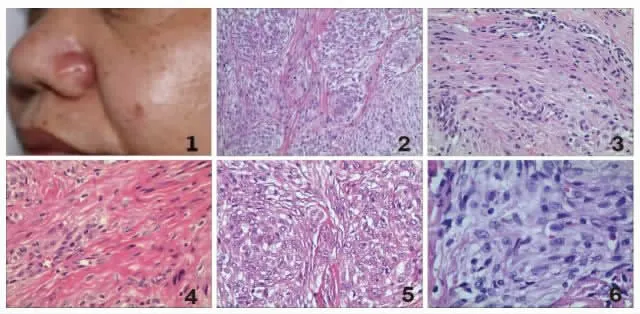
图2、3、4 均为NTK 低倍镜观(HE×100),图1 NTK 的肉眼观,图2 排列成结节状,图3 排列成丛状,其内可见粘液样基质,图4 排列成束状;图5、6、7、均为NTK 的高倍镜观(HE×400):图5 细胞密度呈中等量,大部分以上皮样细胞为主,细胞胞浆丰富、嗜伊红色,胞核呈圆形或卵圆形,可见核仁,其内可见散在分布的梭形细胞;图6 细胞密度为少量,上皮样细胞与梭形细胞相当,其背景为粘液样基质,细胞胞浆丰富透明变,有些细胞核呈卵圆形,核仁可见,有些细胞核呈梭形
2.3 免疫组织化学结果 3 例NTK 均表达MiTF、CD10(图7、8)及CD68(图11),2 例表达CD163;均不表达S-100 蛋白(图9),上皮细胞膜抗原(EMA)、SOX10、CD34、Desmin、SMA 及Melan-A 均为阴性,Ki-67(图10)表达较低,约5%。
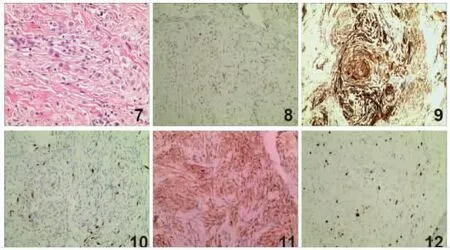
图7 细胞密度高,主要是上皮样细胞,胞浆丰富嗜酸性,细胞核为圆形或卵圆形,可见双核,核仁明显。NTK 免疫组织化学检测结果Envision 法低倍放大;图8 示MiTF 阳性表达,图9 示CD10 阳性表达,图10 示S-100 阴性表达,图11 示CD68 阳性表达,图12 示Ki-67 表达指数约5%+
3 讨论
3.1 NTK 的命名1980 年,Gallager 和Helwig 首次报道NTK,电子显微镜观察,这种肿瘤细胞具有与施万细胞相似的梭形细胞形态,被基底膜样物质所围绕,未见胶原纤维细丝和黑素体。故命名为“Neurothekeoma”,这个名词中Neuro 代表神经,theke 代表希腊语,sheath 代表鞘[2]。在1986 年,Rosati 等人发现Neurothekeoma 是曾经报道的神经鞘粘液瘤的一种细胞亚型[7]。1990 年,Barnhill 和Mihm 报道了Neurothekeoma,其组织学形态与神经鞘粘液瘤相似然而免疫表型S100 是阴性,这一点与曾经报道的神经鞘粘液瘤在免疫表型上是不一致的,故Barnhill 和Mihm 认为Neurothekeoma 代表神经鞘粘液瘤的一个特殊亚型,然而在1991 年Barnhill 和Mihm 又认为Neurothekeoma 可能是一个独立的病种[8-9]。2005 年,Fetsch 等人报道了一系列神经鞘起源的粘液瘤。依据神经鞘粘液瘤的不同部位的发生率及免疫组化表型展示了神经鞘粘液瘤比Neurothekeoma 的复发率高[10]。在2007 年,由Fetsch.etal、HornICk 和Fletcher 分别发表的2大病例研究,表明Neurothekeoma 不具有神经鞘粘液瘤的分化特征,而是具有纤维组织细胞的分化特征,进而将其从神经鞘粘液瘤中分离出来,同时概括总结了Neurothekeoma 免疫组化特征[11-13]。
3.2 NTK 的临床表现NTK 国内鲜有报道,截至目前国外大量的研究发现[11-12],该病好发于女性,约占66%,发病年龄较为广泛,具体为20 个月至85岁,平均年龄分别为25 岁(女)和21 岁(男);可发生于头部、颈部、肩部、四肢、手、躯干、臀部、足、腹股沟,其中头、颈、肩、四肢较为多见。病程长短不一,短则2 周左右,长则可达10 年,多数在1 年之内。患者多以无痛性结节就诊,可有触痛感,直径约2 cm,其形态不典型,易被误诊为各种良恶性肿瘤。本组3 例NTK 均为女性,患者平均年龄约为35.7 岁,有别于其他文献报道,究其原因可能与该研究样本量不足有关,仍需大量数据的收集和进一步的研究。
3.3 NTK 的病理学特征NTK 多为位于真皮层小叶性病变,界尚清,偶可见浸润性边界。低倍镜下呈多个小结节、束、丛和条索状生长方式,结节间致密的玻璃样变胶原纤维形成特有的间隔。结节内可存在不同程度的粘液样基质填充现象,有研究依据其含量的多少将其分为粘液型、混合型和富于细胞型[2],细胞呈上皮样或梭形结构,其胞质呈嗜淡伊红色,细胞核圆形或卵圆形,可见核仁。此外,研究发现NTK 偶呈现一些不典型的形态特征,例如神经侵犯、胶原蛋白侵犯、出现多核巨细胞、出血、肿瘤细胞周围可见淋巴细胞环绕、软骨样基质和细胞空泡化,但似乎并不影响NTK 的生物学行为[14]。
3.4 NTK 免疫组化及基因起源NTK 瘤细胞可不同程度地表达波形蛋白、CD34、NKI-C3、PGP9.5、CD10、MiTF(81%~100%)、CD68(50%)、α-SMA(57%)[14],不表达S-100、GFAP、Melan-A 和HMB45等标记物。PGP9.5 敏感性较高,但缺乏特异性,临床应用较少。NKI-C3 过去一直被用于恶性黑色素瘤的辅助性诊断标记,但后续研究发现其在NTK和纤维组织细胞性肿瘤中也有阳性表达[15],MiTF在NTK、腱鞘巨细胞瘤和骨巨细胞瘤等可存在阳性表达[16],CD10 亦是如此。因此,NKI-C3、MiTF 和CD10 独立应用于NTK 的诊断尚有不足,但研究表明三者的联合使用能在一定程度上有助于NTK 的诊断及鉴别诊断[2]。本研究中3 例α-SMA 阴性,CD10、MiTF 均阳性,由于NKI-C3 抗体缺乏,故未被应用。
NTK 基因表达:在分子水平,NTK 存在皮质激素(DPT)、金属蛋白酶12 (ADAM12)、基质金属蛋白酶1(MMP1)和骨膜蛋白(POSTN)基因的上调,与纤维组织细胞瘤存在共同之处,这或许是将NTK 分类为纤维组织细胞瘤的原因[14]。
3.5 NTK 的鉴别诊断NTK 与浅表性血管粘液瘤、黑色素瘤、纤维组织细胞瘤、神经鞘粘液瘤的鉴别,详见表1。

表1 NTK 与神经鞘粘液瘤、黑色素瘤、纤维组织细胞瘤等的鉴别诊断
浅表性血管粘液瘤:好发于成年人,平均年龄约40 岁,肿瘤细胞周界不清,呈局限性的小叶状或结节状,其内细胞由短梭形或星状纤维母细胞组成,AB 染色阳性,可被透明质酸酶溶解,同时可见薄壁、狭长的血管,间质炎症细胞以中性粒细胞为主,免疫组化主要表达actions 和CD34。
色素痣:包括恶性黑色素瘤及Spitz 痣,其内可见大量上皮样细胞及梭形细胞,胞浆嗜酸性,细胞核有轻度异型,免疫组化常表达MiTF、NKI-C3,但同时表达HMB45、S-100 及Melan-A。
颗粒细胞瘤:多见于40~70 岁的女性患者,肿瘤细胞主要由圆形或多边形的细胞构成,并排列成巢状、片状或宽带状,胞浆嗜酸性,可见细胞核,但核仁少见,肿瘤细胞缺乏梭形细胞的形态,免疫组化表达S-100、SOX-10,部分肿瘤细胞可表达MiTF、TFE3、CR、α-inhibin,但不表达CD68、CD10、NKI-C3。
纤维组织细胞性肿瘤:尤其是上皮样纤维组织细胞瘤及丛状纤维组织细胞瘤,在组织学、免疫标记及基因起源等方面与NTK 相近,但纤维组织细胞瘤粘液样基质不明显及缺乏细胞核的多形性,其内梭形细胞常表达α-SMA,不表达MiTF、CD34。
神经鞘粘液瘤:临床表现及组织学形态与NTK 极为相似,曾一度误诊为S-100 阴性的神经鞘粘液瘤,二者的鉴别诊断常需借助免疫组化及电子显微镜技术。神经鞘粘液瘤S-100 阳性而NKI-C3 阴性,NTK S-100 阴性NKI-C3 阳性;神经鞘粘液瘤在电子显微镜下证实是施万细胞来源,NTK 证实与纤维组织细胞具有同源性。神经鞘粘液瘤的复发率约50%,NTK 复发率仅为8%[5]。
上皮样肉瘤:当NTK 出现异型性或肉芽肿结构及远端受累时,要与上皮样肉瘤进行鉴别,组织学上上皮样肉瘤可见坏死,免疫表型CK 阳性而NIK-C3 阴性。
综上所述,国内NTK 诊断病例比国外罕见,其原因可能有以下两点:首先该肿瘤为良性肿瘤,临床治疗路径简单,易于操作,多数患者很可能在无病理科室或不完善的基层医院进行治疗,导致病例漏诊;其次该肿瘤在组织学上可变程度大,仅依据形态学诊断尚有困难,免疫组化或分子检测因条件限制而未能普及,同时又较为少见,导致对该病的诊断意识不足。
3.6 治疗与预后 NTK 直径大多约1 cm 左右,且生物组织学行为相对单一,鲜有细胞异型性,极少延伸到周围的脂肪或骨骼肌,即便发现NTK 存在不典型特征,亦与其生物学无明显关系,故治疗多为外科手术切除,一般要求清晰的镜下边界和肉眼切缘净即可,对切除边缘并无统一标准。
