1型糖尿病患者应用钠-葡萄糖协同转运蛋白2抑制剂治疗对心血管影响的Meta分析
2023-10-13黄楚鑫张力张雅文钱嘉莉杨叶虹
黄楚鑫 张力 张雅文 钱嘉莉 杨叶虹
(复旦大学附属华山医院内分泌科 上海 200040)
1型糖尿病(type 1 diabetes mellitus,T1DM)是一种慢性自身免疫性疾病,其特征是胰岛素缺乏和由此产生的高血糖症[1]。T1DM多在儿童及青少年时发病,长期病程导致的心血管并发症是T1DM患者致死的主要原因之一[2]。一项Meta分析估计,男性T1DM患者归因于心血管疾病(cardiovascular disease,CVD)的标化死亡率为5.7,女性为11.3[3]。因此,对于T1DM的治疗,除了控制血糖水平外,降低心血管疾病发生的危险因素(肥胖、高血压、高血脂等)也具有重大的意义。目前T1DM的治疗方法主要是胰岛素的替代疗法[4],但胰岛素治疗并不能改善胰岛功能,且长期使用也会引起低血糖[5-6]、体重增加[7]等不良反应,进而增加心血管疾病的发生风险。
钠-葡萄糖协同转运蛋白2(sodium-glucose cotransporter 2,SGLT-2)抑制剂是一种新型的降糖药物,主要通过抑制肾脏近端小管对葡萄糖的重吸收及增加尿中葡萄糖的排泄,从而降低血糖[8]。近年来,越来越多的研究表明SGLT-2抑制剂除了具有显著的降糖作用外,还具有降低血压、调节血脂及保护心血管的作用[9-11]。目前,已有3种SGLT-2抑制剂(达格列净、卡格列净、恩格列净)已被FDA和欧洲药品管理局(European Medicines Agency,EMA)被批准用于2型糖尿病(type 2 diabetes mellitus,T2DM)的治疗[12]。研究表明[13-15],SGLT-2抑制剂对T2DM具有心血管保护作用。虽然达格列净也于2019年被EMA批准用于BMI≥27 kg/m2的T1DM患者的治疗[16],但目前SGLT-2抑制剂联合胰岛素治疗T1DM对于心血管系统的影响尚不清楚。部分文献[17-19]报道SGLT-2抑制剂能降低T1DM患者的体重和血压等心血管危险因素,但由于缺乏高质量、大规模长期的临床试验证据,该心血管保护作用目前尚不明确。本文采用Meta分析方法综合分析国内外相关文献,系统评价T1DM患者应用SGLT-2抑制剂治疗对心血管的影响,进一步为临床治疗提供更多循证医学证据。
资料和方法
文献检索以“sodium-glucose transporter 2 inhibitors OR sodium-glucose transporter 2 inhibitor OR sodium glucose transporter 2 inhibitor OR SGLT-2 inhibitors OR SGLT 2 inhibitors OR dapagliflozin OR canagliflozin OR empagliflozin OR ertugliflozin OR ipragliflozin OR luseogliflozin OR tofogliflozin OR remogliflozin OR sergliflozin) AND type 1 diabetes OR T1DM”为英文检索式检索PubMed、Cochrane Library、Embase、Web of Science等数据库;以“钠-葡萄糖协同转运蛋白2抑制剂OR SGLT2抑制剂OR达格列净OR卡格列净OR恩格列净OR埃格列净OR伊格列净OR鲁格列净OR埃格列净OR托格列净OR瑞格列净OR舍格列净AND 1型糖尿病OR糖尿病,1型”为中文检索式,检索中国知网、万方数据库和维普数据库。检索时间为从建库到2022年8月31日,不限语种。并进一步手工检索纳入文献的参考文献,以保证该Meta分析的完整性。
纳入标准纳入文献需符合以下条件:(1)研究类型为随机对照试验(randomized controlled trial,RCT);(2)研究对象性别不限,年龄≥18周岁;(3)试验组为SGLT-2抑制剂,对照组为安慰剂,并且对其使用方式、剂量及疗程有详细的描述;(4)有明确的结局变量资料。
排除标准(1)研究对象为非T1DM患者;(2)年龄<18周岁;(3)非SGLT-2 抑制剂联合胰岛素与安慰剂联合胰岛素治疗对比研究;(4)动物试验;(5)体外实验研究、药代动力学研究等;(6)非前瞻性RCT;(7)信息不够或无相关结果导致数据无法使用;(8)Meta分析或综述类文献;(9)会议论文。
结局指标主要指标:(1)心血管事件发生率;(2)梗死发生率;(3)卒中发生率。次要指标:(1)糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c);(2)收缩压(systolic blood pressure,SBP);(3)舒张压(diastolic blood pressure,DBP);(4)甘油三酯;(5)总胆固醇;(6)高密度脂蛋白;(7)低密度脂蛋白。
文献筛选及资料提取由两名研究者(张雅文、钱嘉莉)根据纳入和排除标准独立阅读文献题目和摘要,对文献进行初步筛选。然后由两名研究者(黄楚鑫、张力)仔细阅读全文,根据纳入和排除标准对文献进行二次筛选。筛选过程中若出现分歧,则与第三名研究者(杨叶虹)讨论解决。另由两名研究者(黄楚鑫、张力)对所纳入文献进行资料数据的独立提取,包括纳入文献作者及年限、临床试验注册号、文献类型、研究周期等基本信息,试验组与对照组的例数和SGLT-2抑制剂使用情况(SGLT-2抑制剂类型、疗程、剂量),以及主要心血管相关结局指标(心血管事件发生率、梗死发生率、卒中发生率、HbA1c、体重、SBP、DBP、甘油三酯、总胆固醇、高密度脂蛋白、低密度脂蛋白)。由两名研究者(张雅文、钱嘉莉)对所提取的资料进行交叉核对,有异议的地方通过协商讨论解决,若仍不能解决则由第三名研究者(杨叶虹)介入共同讨论解决。
研究方法学质量评价由两名独立评价人员(黄楚鑫、张力)根据改良Jadad评分法对纳入文献进行质量评估,评估内容包括:(1)随机化序列的产生;(2)随机化隐藏;(3)是否采用盲法;(4)退出与失访。总分≤3分视为低质量,≥4分视为高质量。评估过程中出现分歧时与另外一名评价人员讨论决定,必要时由第三名研究者(杨叶虹)参与讨论解决,待评估结果出来后再由3位研究者进行交叉核对,产生分歧的时候通过讨论解决。
统计学方法应用Revman 5.3软件进行Meta分析,连续性变量采用均数差(mean difference,MD)为效应指标,二分类变量采用相对危险度(risk ratio,RR)为效应指标,采用95%CI进行区间估计,P<0.05为差异具有统计学意义。用I2统计量对纳入研究进行异质性检验,分为轻度异质性(I2>25%)、中度异质性(I2>50%)、高度异质性(I2>75%)。当I2≤50%时,采用固定效应模型进行Meta分析;当I2>50%时,采用随机效应模型进行Meta分析,并进一步分析异质性原因。
结 果
文献检索结果通过上述数据库进行检索,共获取文献1 193篇,根据所制定的纳入及排除标准,将总共获取的1 193篇文献进行逐个筛查,最终纳入14篇英文文献[17-30]、15个RCTs(其中Rosenstock J[28]包括两个RCT)纳入研究(图1)。
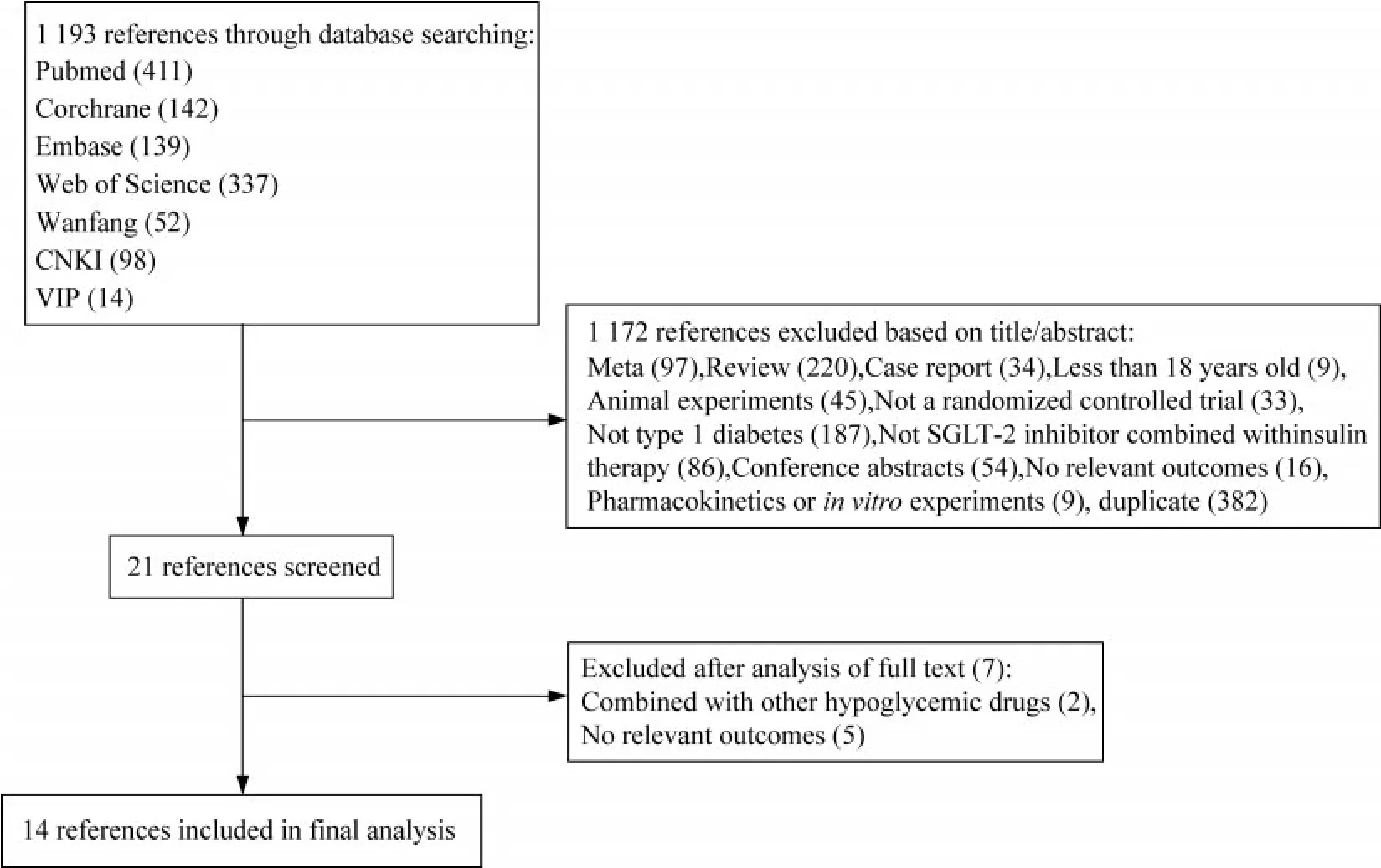
图1 文献检索流程及结果Fig 1 The systematic review process in the meta-analysis
纳入患者特征14篇文献(15个RCTs)共纳入了9 288名T1DM患者,其中SGLT-2抑制剂组4 699例,安慰剂组4 589例。RCTs中6项为索格列净,5项为恩格列净,2项为达格列净,1项为坎格列净,1项为依格列净(表1)。
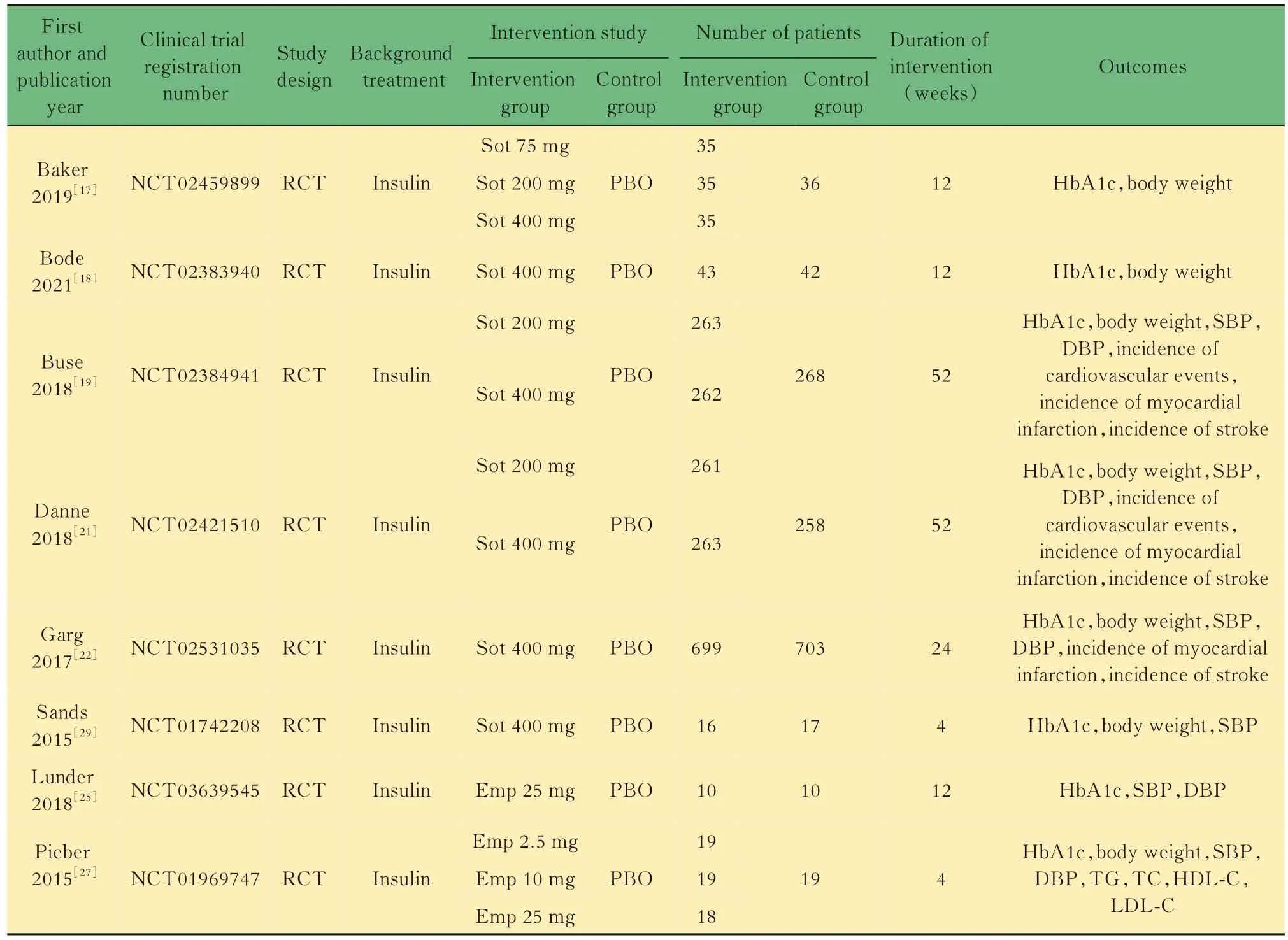
表1 最终纳入15项RCTs的基本资料Tab 1 Characteristic of included 15 RCTs
质量评价纳入的RCTs采用改良的Jadad 量表进行质量评价(表2),结果表明14篇文献均为高质量研究。
SGLT-2抑制剂对比安慰剂治疗对T1DM患者心血管事件发生率影响的Meta分析共有6项RCTs[19-21,26,28](13个结果,6 709例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者心血管事件发生率的影响。所纳入研究各项数据间不存在异质性(I2=0,P=0.70),固定效应模型结果显示,两组间的心血管事件发生率无明显差异(RR=0.82,95%CI:0.47~1.42,P=0.47,图2)。
SGLT-2抑制剂对比安慰剂治疗对T1DM患者心梗发生率和卒中发生率影响的Meta分析分别有5项RCTs[19-20,22,28](10个结果,5 933例患者)和3项RCTs[19,21-22](5个结果,3 503例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者心梗发生率和卒中发生率的影响。所纳入研究心梗发生率(I2=0,P=0.70)和卒中发生率(I2=0,P=0.93)各项数据间不存在异质性,采用固定效应模型分析显示,两组间的心梗发生率(RR=1,95%CI:0.43~2.32,P=0.99)和卒中发生率(RR=0.46,95%CI:0.10~2.03,P=0.30)差异无统计学意义(图3、图4)。
SGLT-2抑制剂对比安慰剂治疗对T1DM患者HbA1c影响的Meta分析共有15项RCTs[17-30](29个结果,9 288例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者HbA1c的影响。所纳入研究各项数据间存在异质性(I2=41%,P=0.01),采用随机效应模型进行Meta分析。结果显示,相比于安慰剂组,SGLT-2抑制剂能更显著地降低HbA1c(MD=-0.36,95%CI:-0.40,-0.31),P<0.05,图5)。
SGLT-2抑制剂对比安慰剂治疗对T1DM患者体重影响的Meta分析共有14项RCTs[17-24,26-30](28个结果,9 268例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者体重的影响。所纳入研究各项数据间存在异质性(I2=72%,P<0.05),采用随机效应模型进行Meta分析。结果显示,相比于安慰剂组,SGLT-2抑制剂能更显著地降低体重(MD=-2.72,95%CI:-3.02~-2.43),P<0.05,图6)。
SGLT-2抑制剂对比安慰剂治疗对T1DM患者血压影响的Meta分析分别有10项RCTs[19-22,25,27-30](20个结果,7262例患者)和9项RCTs[19-22,25,27-28,30](19个结果,7 229例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者SBP和DBP的影响。所纳入研究SBP(I2=0,P=0.53)和DBP(I2=8%,P=0.36)各项数据间不存在异质性,采用固定效应模型进行Meta分析。结果显示,相比于安慰剂组,SGLT-2抑制剂能显著地降低SBP(MD=-3.17,95%CI:-3.69~-2.66,P<0.05)和DBP(MD=-1.38,95%CI:-1.27~-1.04,P<0.05),差异有统计学意义(图7、图8)。
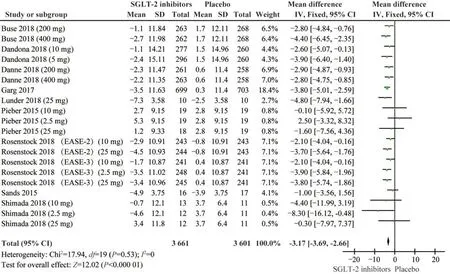
图7 SGLT-2抑制剂对比安慰剂治疗对T1DM患者SBP影响的Meta分析Fig 7 Meta-analysis of the effect of SGLT-2 inhibitor versus placebo treatment on SBP in patients with T1DM

图8 SGLT-2抑制剂对比安慰剂治疗对T1DM患者DBP影响的Meta分析Fig 8 Meta-analysis of the effect of SGLT-2 inhibitor versus placebo treatment on DBP in patients with T1DM
SGLT-2抑制剂对比安慰剂治疗对T1DM患者血脂影响的Meta分析共有2项RCTs[27,30](6个结果,183例患者)对比了SGLT-2抑制剂和安慰剂治疗对T1DM患者血脂的影响。所纳入研究各项数据间不存在异质性,采用固定效应模型进行Meta分析。结果显示,与安慰剂组相比,SGLT-2抑制剂联合胰岛素治疗可升高T1DM患者的总胆固醇(MD=0.32,95%CI:0.05~0.58,P=0.02)、低密度脂蛋白(MD=0.41,95%CI:0.17~0.66,P<0.05),差异具有统计学意义。但甘油三酯(MD=0.01,95%CI:-0.31~0.32,P=0.97)、高密度脂蛋白(MD=0.01,95%CI:-0.09~0.10,P=0.89)在两组间差异无统计学意义(表3)。
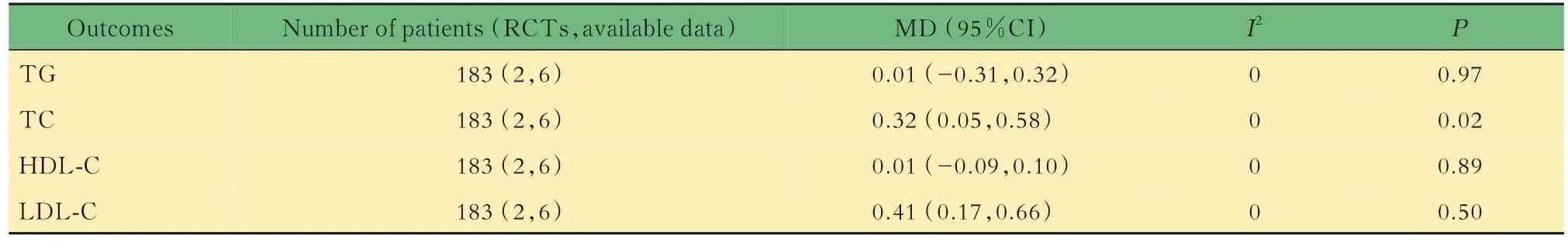
表3 SGLT-2抑制剂对比安慰剂治疗对T1DM患者血脂影响的Meta分析Tab 3 Meta-analysis of the effect of SGLT-2 inhibitor versus placebo treatment on blood lipids in patients with T1DM
发表偏倚以HbA1c降低值为结局指标对纳入的RCTs进行漏斗图分析,并使用Stata 12.1进行Egger’s检验,评估纳入研究的发表偏倚。结果显示,漏斗图基本对称,Egger’s检验结果显示P>0.05,提示无明显偏倚(图9、表4)。

表4 Egger’s检验Tab 4 Egger’s test
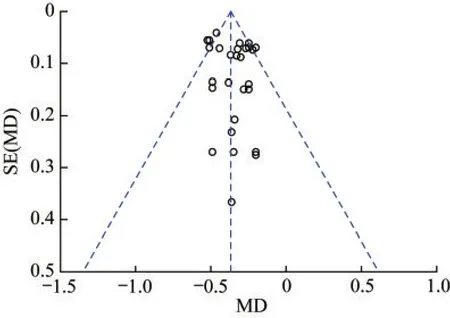
图9 SGLT-2抑制剂对比安慰剂治疗HbA1c降低的发表偏倚漏斗图Fig 9 Funnel plot of publication bias for SGLT-2 inhibitors versus placebo for the reduction of HbA1c
讨 论
本文应用Meta分析的方法,通过数据汇总分析,结果显示:在胰岛素背景治疗下,与安慰剂组相比,SGLT-2抑制剂治疗可显著降低T1DM患者的HbA1c、体重、SBP、DBP,显著升高总胆固醇、低密度脂蛋白,但心血管事件发生率、心梗发生率、卒中发生率、甘油三酯、高密度脂蛋白两组间差异无统计学意义。
目前关于SGLT-2抑制剂的心血管保护作用在T2DM中逐渐被明确[14,31],但其心血管保护机制尚不明确。SGLT-2抑制剂可能的心血管获益机制包括:(1)通过控制血糖,进而延缓高血糖带来的并发症,从而改善心血管结局。该机制在T2DM中存在争议:既往认为降低血糖可以获得良好的心血管效益,但最近研究表明[14],短期的血糖轻度改变并不足以产生明显的心血管结局改善。但与T2DM不同,T1DM患者一般无肥胖、高血脂或高血压,血糖的控制与心血管获益可能有关[32]。(2)减轻体重。肥胖是影响T1DM患者心血管事件发生的重要因素,研究表明[33]超重或肥胖的T1DM儿童及青少年的心血管危险因素显著升高。SGLT-2抑制剂可通过减轻体重取得心血管获益。(3)降低血压。血压是CVD的重要危险因素,SGLT-2抑制剂可通过降低血压来改善心血管相关结局[34-35]。
本研究发现,SGLT-2抑制剂联合胰岛素治疗可显著降低T1DM患者的HbA1c和体重,提示其能通过改善血糖和体重,进而起到心血管保护作用,这与SGLT-2抑制剂在T2DM中的结果一致[36]。另外,SGLT-2抑制剂治疗还可显著降低T1DM患者的SBP和DBP,提示SGLT-2抑制剂可通过降低血压来改善心血管功能。但目前关于SGLT-2抑制剂的降压机制尚不明确,可能是由于SGLT-2抑制剂使尿糖排泄增多,引起渗透性利尿,进而导致血浆容量持续减少有关[37]。该Meta分析结果显示,尽管试验组的心血管事件发生率和卒中发生率的OR小于1,但两组间的心血管事件发生率、心梗发生率和卒中发生率差异无统计学意义,考虑原因可能为:相较于T2DM,T1DM患者一般无肥胖、高血脂或高血压等心血管危险因素,因而SGLT-2抑制剂对T1DM患者的心血管事件改善不明显。还可能与报道的RCTs数较少,纳入的T1DM患者合并的心血管并发症较轻有关。
本研究还发现SGLT-2抑制剂可升高T1DM患者总胆固醇、低密度脂蛋白,但甘油三酯、高密度脂蛋白在两组间无明显差别,这与SGLT-2抑制剂对T2DM患者血脂的作用结果大致相同[38]。目前关于SGLT-2抑制剂对血脂的影响机制不明,有研究认为T2DM中低密度脂蛋白的升高可能是因为SGLT-2抑制剂会增加脂蛋白脂肪酶活性,进而促进甘油三酯的代谢及刺激极低密度脂蛋白转化为低密度脂蛋白,故出现低密度脂蛋白的增加。但T1DM患者无胰岛素抵抗,且Meta分析发现SGLT-2抑制剂对甘油三酯并无明显作用。因此,SGLT-2抑制剂对血脂的影响和作用机制还需进一步的探究。
综上所述,本Meta分析发现:与T2DM不同,相比于安慰剂组,SGLT-2抑制剂不能显著降低T1DM患者的心脑血管事件发生率,但可以显著改善心血管的相关危险因素(HbA1c、体重、血压等),具有一定的心血管保护作用和临床价值。对于合并诸多心血管相关危险因素的T1DM,患者在降糖治疗时选用SGLT2抑制剂可能具有更好的心血管保护作用和临床意义,但仍需进一步的研究和证据证实。
本文局限性:(1)纳入研究对心血管事件的报道较少,纳入人群合并的心血管疾病严重程度不一;(2)SGLT-2抑制剂的种类、疗程、剂量和随访时间存在差异。但本研究所纳入的15篇文献Jadad评分都在4分及以上一定程度上增加了结果的可靠程度。
SGLT-2抑制剂联合胰岛素治疗T1DM具有一定的心血管保护作用,能够改善H1bA1c、体重、血压等心血管相关的指标,但不能降低心血管事件的发生。目前SGLT-2抑制剂联合胰岛素治疗T1DM尚未在临床广泛应用,特别对SGLT-2抑制剂治疗T1DM的心血管作用关注度不够,还需要更多的探究SGLT-2抑制剂心血管作用的前瞻性、大样本、多中心的随机对照试验进行验证。
作者贡献声明黄楚鑫 论文构思和撰写,数据收集和分析,文献质量评估。张力 文献筛选,资料提取,研究方法学质量评价,数据分析。张雅文,钱嘉莉 文献筛选,资料提取,论文修改。杨叶虹 论文指导和审校。
利益冲突声明所有作者均声明不存在利益冲突。
