精细化分点式阅片在盲插鼻肠管后腹部X线片判断中的应用研究*
2023-10-11华美芳林瑞端梁成强蔡雪萍
华美芳,林瑞端△,梁成强,孙 瑾,陈 莉,王 伦,郑 雪,蔡雪萍
(厦门大学附属中山医院:1.神经外科;2.营养科,福建厦门 361004)
肠内营养支持在营养治疗中占有重要的地位,它具有肠外营养所不可比拟的优势[1-3]。鼻肠管是肠内营养的一种有效途径,它采用幽门后喂养,由于幽门括约肌及屈氏韧带的作用它能明显减少患者误吸、反流的发生[4-6]。床旁盲插鼻肠管技术由于操作简单、成功率高、费用低、安全可靠,是临床常用的一种置管方式,腹部X线片是判断鼻肠管位置的金标准[7-8]。但由于放射技师或诊断医生缺乏鼻肠管置管及定位相关知识而导致鼻肠管定位报告较为含糊,临床鼻肠管置管者多为自己判断导管的位置[9]。临床置管的医生和护士大多通过积累的临床经验判断导管的位置,因此如何提高临床医务人员的鼻肠管X线片阅片能力至关重要。精细化管理强调的是以科学管理为基础,以精与细为特征,努力以最优化的手段与方法实现最理想的结果[10]。本研究通过制订精细化分点式阅片法,应用于鼻肠管腹部X线片的阅片,取得良好效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月至2021年12月本院神经外科重症监护室由于病情需要行床旁盲插鼻肠管进行肠内营养的患者为研究对象。纳入标准:(1)年龄大于或等于18岁;(2)符合肠内营养的适应证;(3)《重症病人早期肠内营养误吸风险评估表》[11]评为高误吸风险者。排除标准:(1)食管静脉曲张或消化道出血者;(2)消化道梗阻者;(3)肠道吸收障碍者;(4)急腹症者;(5)有消化道手术史者。本研究共纳入124例患者,其中2020年6月至2021年12月因疾病需要进行鼻肠管置管的61例患者为试验组,2019年1月至2020年5月的63例患者为对照组。研究由本院伦理委员会审核通过且患者或家属均知情同意。
1.2 方法
1.2.1鼻肠管置管
所有患者均由中华医学会肠外肠内营养学分会护理学组的肠内营养置管护士进行鼻肠管置管。统一使用荷兰纽迪希亚制药有限公司生产的CH10型复尔凯螺旋型鼻肠管,按照床旁盲插鼻肠管操作流程进行置管[12-13]。(1)首先评估患者置管的适应证和禁忌证;(2)患者的准备:患者禁食6 h以上,置管前30 min肌内注射盐酸甲氧氯普胺10 mg;(3)用物的准备:包括鼻肠管、无菌巾、pH试纸、听诊器、灭菌注射用水500 mL、无菌手套、注射器等,并用灭菌注射用水浸泡湿润鼻肠管;(4)测量置管长度:鼻肠管置管长度为鼻尖经耳垂至胸骨剑突的距离加上50 cm;(5)置入胃内:安置胃管的方法将鼻肠管置入胃内,在咽喉部时适当抬高患者头部顺着其吞咽动作置入,导管达到胃区进行判断,同时听诊左下腹及右下腹的气过水声;(6)取右侧卧位并注气:将患者取右侧卧位并适当抬高床头,并由导管向胃内注气,以10 mL/kg注入,一般注入250~300 mL气体,最多不超过500 mL;(7)置入肠道:以缓慢速度进行鼻肠管送管,当送管至70 cm左右管端到达幽门口时有轻微的阻力感,放慢速度继续送管,当管道通过幽门口时有轻微的突破感,管端到达肠道后送管时有轻微的弹性感,送管至测量的长度,进行导管位置的判断;(8)导管位置的初步判断:回抽出少量气体,听诊胃区、右下腹、左下腹气过水声并与前面的听诊对比,胃区气过水声较前减弱,右下腹、左下腹气过水声较前增加,回抽肠液测pH值,pH值呈碱性,初步判断导管达到肠道后,撤除导丝固定导管;(9)终末判断:随后进行腹部X线片的拍摄。
1.2.2阅片方式
1.2.2.1试验组
采用精细化分点式阅片法进行鼻肠管腹部X线片的阅片(图1),确认鼻肠管的位置。科室营养支持团队[14]通过外出学习、查阅书籍文献、咨询专家,应用精细化管理理念依照胃肠弯曲[15]和专家共识[16]共同制订了精细化分点式阅片方法:(1)X线片影像显示鼻肠管在胃肠道的走向为从左到右再到左向下行走;(2)导管末端位于胃轮廓以外;(3)第1腰椎水平约为导管通过幽门口的位置;(4)导管在十二指肠形成C形走向,下降高度大于2个椎体,且位于脊柱右侧缘;(5)导管过十二指肠进入空肠可见十二指肠悬韧带抬高;(6)导管末端呈现不同于导管原来形态的游离状弯曲。制作《鼻肠管精细化分点式阅片法计分表格》,每个要点赋值1分,共计6分,≥3分则表示置管成功,否则为置管失败。

图1 采用精细化分点式阅片法进行鼻肠管腹部X线片的阅片
1.2.2.2对照组
采用传统直观的阅片方式,主要通过导管在十二指肠C形走向及导管末端呈现不同程度游离状的弯曲来判断置管成功。
试验组及对照组经临床观察进一步验证均置管成功并顺利进行肠内营养。
1.2.3评价指标
1.2.3.1阅片成功率
阅片时科室营养支持团队中的1名护士及1名医生在不知道对方看法的情况下分别阅片,双方都认为导管在胃区或通过幽门口、通过屈氏韧带,意见一致则为阅片成功[17],判断结果随后由影像科资深医师确认;双方意见不一致或其中一人及以上无法判断则视为无法判断。
1.2.3.2护理会诊
科室营养支持团队中的护士和医生皆无法确定鼻肠管在腹部X线片的位置,需发起院内或院外专家会诊以确认导管位置。
1.2.3.3恢复喂养时间
指患者完成腹部X线片拍摄后到开始进行肠内营养的时间[18]。
1.2.3.4二次X线片拍摄情况
每位患者置管后需进行1次腹部X线片拍摄以确认导管的位置,部分患者由于阅片困难需要进行二次腹部X线片的拍摄。
1.3 统计学处理
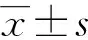
2 结 果
2.1 两组一般资料比较
两组患者年龄、性别、疾病种类、格拉斯哥昏迷评分(GCS)及是否手术等一般资料比较,差异均无统计学意义(P>0.05),见表1。

表1 两组一般资料比较
2.2 两组阅片成功率及护理会诊次数比较
试验组阅片成功率高于对照组,护理会诊率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组阅片成功率及护理会诊次数比较[n(%)]
2.3 两组恢复喂养时间比较
试验组恢复喂养时间30~480 min,中位时间30 min;对照组恢复喂养时间30~480 min,中位时间120 min,试验组恢复喂养时间明显短于对照组(P<0.05)。
2.4 两组二次X线片拍摄患者百分比比较
试验组1例(1.6%)患者进行了二次X线片的拍摄;对照组5例(7.9%)患者进行二次X线片的拍摄,差异无统计学意义(P>0.05)。
3 讨 论
3.1 精细化分点式阅片法的重要性
肠内喂养护理专家共识[16]指出,护士应掌握盲插鼻肠管后腹部X线片的影像学基本判断方法。成功判断X线片中鼻肠管的位置是十分重要的,鼻肠管误入气道会给患者带来巨大损伤,鼻肠管未进入肠道则不能起到幽门后喂养的效果[19-20]。精细化分点式阅片法致力于每个阅片管理环节的精确化、数据化,不忽略任何细节[21]。护士通过精细化分点式阅片法能够正确、熟练掌握盲插鼻肠管后腹部X线片的阅片方法以确保患者的喂养安全。
3.2 精细化分点式阅片法的应用提高了护士阅片的准确性,减少了护理会诊次数
精细化分点式阅片法依据胃肠弯曲而制订,运用“精”和“细”将胃肠解剖位置及走行融入到阅片方法当中,将阅片方法分解为几个要点,同时将鼻肠管是否通过幽门口作为置管成功与否的关键点,选择约第1腰椎水平即肝十二指肠韧带固定胃窦和十二指肠球部的位置作为鼻肠管是否通过幽门口的参照点,让护士在阅片时能够抓住关键点,以提高阅片的准确性[22]。试验组鼻肠管阅片成功率提高到96.7%,主要集中在难以判断的腹部X线片上。
对照组发起院内外护理会诊11次,会诊率达17.5%。试验组护士通过精细化分点式法抓住阅片的要点,减少了因阅片判断不清而引起的院内外专家会诊,护理会诊率仅3.3%,从而减轻了这方面的护理工作,亦减少了人力支出。
3.3 精细化分点式阅片法的应用减少了患者恢复喂食时间
通过精细化分点式阅片法,护士能够提高盲插鼻肠管后腹部X线片阅片的成功率,因此缩短了因阅片困难带来的恢复喂养时间延长,试验组恢复喂养时间缩短,患者能够尽早进行肠内营养。确定鼻肠管在位后,根据患者病情尽早实施肠内营养,能够减少患者胃肠道并发症,改善患者营养状态,以提高患者的治疗效果[23-24]。
3.4 精细化分点式阅片法的应用减少了二次X线片拍摄的患者数,避免了患者额外的辐射损伤
腹部X线片是判断鼻肠管位置的金标准,但存在辐射风险,不宜在短时间内反复使用[25]。应用精细化分点式阅片法,护士阅片成功率提高,二次X线片拍摄患者百分比从7.9%降低到1.6%。由于阅片不成功导致患者反复转运,增加了患者运输的风险。且二次拍片,长时间暴露于射线环境中,增加了患者的辐射损伤及经济负担,并给患者的临床治疗带来了干扰[26-27]。两组二次X线片拍摄患者百分比比较差异无统计学意义,可能与样本量较小有关。
综上所述,精细化分点式阅片法应用于盲插鼻肠管后腹部X线片的阅片,提高了护士阅片的准确性,减少了护理会诊次数,缩短了患者恢复喂养时间,一定程度上减少了患者二次X线片拍摄的辐射损伤,该模式具有临床意义,值得临床护士借鉴。
