六字整合心理行为法用于慢性失眠症的疗效观察〔1〕
2023-10-10兰胜作邹果果熊典樟刘世中陈思颖何花平欧雷刚邱广文
兰胜作,邹果果,温 凉,熊典樟*,王 阳,刘世中,陈思颖,何花平,欧雷刚,邱广文
(1.宜春市第三人民医院,江西 宜春 336000;2.漳浦康宁医院,福建 漳浦 363200)
1 资料与方法
1.1 一般资料
选择宜春市第三人民医院及福建漳浦县康宁医院就诊的慢性失眠症患者,单号归入观察组(n=43),双号归入对照组(n=43)。所有患者均签知情同意书。本疗法经宜春市第三人民医院伦理委员会同意在失眠门诊中开展对照研究。
1.2 纳入及排除标准
1.2.1 纳入标准
诊断符合《精神障碍诊断与统计手册(第5版)》(DSM-5)有关慢性失眠症的标准,并且符合下列条件之一。第一,入组前2 周未服用镇静安眠药。第二,入组前2 周内如服用过安眠药,其用量应控制为:地西泮(每片2.5 mg)2 周内少于35 mg(每天小于12.5 mg);阿普唑伦(每片0.4 mg)2 周内少于2.8 mg(每天小于0.2 mg);艾司唑伦(每片1 mg)2 周内少于7 mg(每天小于0.5 mg);氯硝西泮2周内少于4 mg(每天小于0.25 mg)。第三,如稍超过上述用量,嘱其试减量到上述范围,能成功减量到上述范围者入组,不能减量到上述范围者不入组。
1.2.2 排除标准
排除标准:符合焦虑症、抑郁症伴发的慢性失眠者;入组前2周内如服用过安眠药,但不符合上述用量者;入组前2周内如服用过安眠药,不能自行减药到上述规定用量者。
1.3 方法
观察组采用六字整合心理行为法进行治疗,对照组采用睡眠卫生指导进行治疗,两组病例均停用所有安眠药。六字整合心理行为法中的“六字”为上、下、不、改、动、静,所指的心理行为技术介绍如下。第一,“上、下、不”:即控制睡眠行为,上床时间为22:30,下床时间为5:30,白天提精神不打盹。第二,“改”:改变对失眠的认知,不把自己当患者,不在意睡眠时间的多少,白天坚持正常工作、生活,告之失眠者如坚持此法一段时间后,睡眠一定会好起来。第三,“动”:为本课题第一负责人自创的一种运动“易眠操”。失眠者每天上午、下午各运动半小时,以运动到舒适、愉快、微出汗为宜,绝不能有疲劳、衰弱、无力、脚软的感觉。易眠操简单易学,可以现教现会或视频学会。第四,“静”:安静大脑,放松减压。在入睡时或睡眠中途醒时练习。用一般智能手机在微信平台找到小程序“月之禅心理健康”再找到“正念冥想”基础课程(1~7节),每天上床后入睡前用手机聆听。训练完1~7节后只重复训练第2节“感受呼吸”或第3节“身体扫描”。熟练掌握后可在入睡时或睡眠中途醒时自我练习。
1.4 疗效观察
能按要求进行门诊复诊者进行复诊,如不方便门诊复诊则要求加科研人员手机微信复诊。所有入组病例分别于入组时和入组后3 d,7 d,14 d,21 d,28 d,35 d通过门诊复诊或微信视频进行远程复诊并测试失眠严重程度指数(ISI)。以患者完成课题的例数来判断其依从性。
1.5 统计学方法
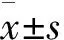
2 结 果
2.1 一般资料
两组均要求在停用所有镇静安眠药的情况下完成35 d的对照观察。观察组43 例,完成35 d观察者30 例,其中男13 例,年龄(53.4±4.3) 岁,女17 例,年龄(45.9±4.2) 岁。对照组43 例,完成35 d观察者31 例,其中男13 例,年龄(52.9±5.1) 岁,女18 例,年龄(46.1±4.2) 岁。两组年龄、性别比较差异无统计学意义(P>0.05)。
2.2 脱落病例
观察组43 例,中途脱落13 例,其中入组第3天脱落2 例,入组第7天脱落3 例,入组第14天脱落3 例,入组第21天脱落2 例,入组第28天脱落1 例,入组第35天脱落2 例,完成35 d观察者30 例(69.8%)。对照组43 例,中途脱落12 例,其中入组第3天脱落1 例,入组第7天脱落4 例,入组第14天脱落4 例,入组第21天脱落1 例,入组第28天脱落2 例,入组第35天脱落0 例,完成35 d观察者31 例(72.1%)。两组脱落例数比较差异无统计学意义(P>0.05)。
2.3 失眠严重程度指数
研究14 d内(包括第14 天)两组ISI比较差异无统计学意义(P>0.05);入组后21 d起观察组ISI明显减少,两组ISI比较差异有统计学意义(P<0.05)(见表1)。
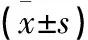
表1 观察组(n=30)与对照组(n=31)ISI比较
3 讨 论
抗焦虑药物对于失眠的治疗有肯定效果,缓慢减量是停用药物的方法之一,但仍有部分慢性失眠患者会对药物产生依赖[2]。与药物疗法相比,心理行为疗法用于慢性失眠的治疗具有很大的优势,尤其是认知行为疗法[1-4]。2017年中华医学会神经病学分会睡眠障碍学组把心理行为疗法作为慢性失眠治疗的一级推荐疗法[2],但具体如何使用心理行为疗法,则有不同的操作技术,如睡眠卫生教育、刺激控制疗法、睡眠限制疗法、认知治疗、松弛疗法、矛盾意向、正念冥想等。我们的团队,尤其是兰胜作本人在慢性失眠的心理行为疗法方面做了大量的研究,这些方法在其所著的多篇论著、论文中也做了一定的研究和归纳,其核心就是“顺应自然、规律睡眠、不害怕失眠、适度运动、去除杂念、放松身心,重塑睡眠”。孙伟等[6]曾以“五步法”概括慢性失眠的心理行为疗法。为了使这些心理行为疗法操作起来更为简单、有效,本课题组整合归纳这些心理行为技术,并在失眠门诊中进行了多年的验证,形成了六字整合心理行为法。此疗法的原理是:首先,慢性失眠者都存在睡眠节律、睡眠效率的紊乱[7],此法中的“上、下、不”,即控制睡眠行为与时间,通过控制失眠者的睡眠行为可以重塑慢性失眠者的睡眠节律与睡眠效率;其次,部分慢性失眠者对睡眠时间有错误的认知[8],特别关注睡眠时间的长短,形成焦虑,把自己当成一个病人,影响正常工作。此法中的“改”就是纠正失眠者的错误认知,不要关注睡眠时间,不害怕失眠,改变错误认知,尽量正常工作、生活,由此态度和情绪也会随之改变[3,8-9]。再次,部分慢性失眠者伴有焦虑或抑郁[10],坚持适度的运动并练习“正念冥想”,对于放松身心、解除焦虑、振奋情绪、去除杂念有明显作用[11-13]。本疗法简单、易学、操作性强,又是非药物疗法,尽管刚开始入组科研时有部分失眠者因停用药物出现失眠加重,但多数慢性失眠者仍愿意坚持本疗法,两组脱落病例数比较差异无统计学意义(P>0.05)。在实际应用时,本法可以在减停药物后运用,也可以与服用药物同时进行。本研究还发现,在应用14 d内(包括第14天)观察组的失眠改善并不明显,但在应用此法21 d后两组ISI比较差异有统计学意义(P<0.05),因此,坚持应用此法需要21 d以上也是值得说明的一个问题。总之,应用六字整合心理行为法21 d后能明显改善慢性失眠者的睡眠情况。
