经颈静脉肝穿刺活体组织检查20例临床分析*
2023-09-28吴旭玮甘巧蓉丁雅婷黄丽云王雪芳黄新辉黄祖雄
吴旭玮 甘巧蓉 丁雅婷 黄丽云 王雪芳 黄新辉 黄祖雄△
1.福建医科大学孟超肝胆医院肝内科 (福建 福州,350025) 2.福建医科大学孟超肝胆医院病理科 3.福建医科大学孟超肝胆医院介入科
肝脏组织病理学检查是临床工作中常用的肝脏相关疾病诊断方法之一,能够提供重要的辅助诊断及预后判断相关信息。经颈静脉肝穿刺活体组织检查术(TJLB)在国外已得到较广泛应用,特别是对有经皮肝穿刺活检(PLB)相对禁忌证患者更为推荐应用,是一种很好的肝组织活检临床替代技术[1,2]。目前,该技术项目在国内仅在少量大型医院开展,国内相关文献报道亦较少。本研究通过对我院肝病科已开展TJLB相关患者临床资料进行回顾性分析,以评估TJLB在诊治疑难重症肝病患者中的临床安全性及有效性。
1 材料与方法
1.1 研究对象 收集2019年10月至2020年8月在福建医科大学孟超肝胆医院肝病科行TJLB的患者,临床数据包括一般资料、肝脏影像学表现、血液实验室指标、肝脏病理学组织特征和诊断结果,以及术中、术后相关并发症等。该回顾性研究总计共纳入20例患者,男8例,女12例,平均年龄(49.45±16.96)岁。
1.2 器械材料 本次研究肝脏穿刺活组织检查针(LABS-100套装)均购自美国Cook公司。肝内穿刺活组织检查针套装包括 Quick-Core®活组织检查针、预装的肝脏穿刺套装。9F动脉鞘组、直径0.035英寸导丝均购自日本Terumo Vietnam公司。
1.3 手术方法 常规心电监护下,患者取仰卧位,头转向左侧,暴露右侧颈静脉区域,常规消毒铺巾,2%利多卡因5 ml麻醉后行Seldinger技术穿刺右侧颈内静脉,之后沿穿刺针送入导丝并退出穿刺针,沿导丝送入9F动脉鞘及LABS-100导管鞘,经导丝配合将其置入肝静脉(肝右静脉/肝中静脉)。退出导丝,经导管鞘置入肝穿刺活检针,然后将活检针刺入肝实质,完成相关肝活检操作,观察肝组织条性状、完整性及长度,进一步评估是否需要再次活检取材。
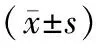
2 结果
2.1 一般资料 ①入院时初步诊断不明原因肝硬化查因15例:其中10例明显凝血功能障碍(血小板计数<50×109/L或凝血酶原时间延长>4 s),包括5例合并表现为高胆红素血症(TBil>200 μmol/L);11例合并中-大量腹水,7例行肝静脉压力梯度(HVPG)测定,3例因经济困难拒绝,另有2例行下腔静脉造影。②3例初步诊断为肝损伤查因,拟明确肝脏损害原因及是否合并其他相关疾病:其中3例均表现为高胆红素血症(TBil>200 μmol/L),2例合并明显止血凝血功能障碍(凝血酶原时间延长>4 s或血小板计数<50×109/L)。③1例初步诊断肝占位性病变,初步考虑肝血管源性恶性肿瘤,第2次肝穿刺(第一次经皮肝穿刺术后出现失血性休克)。④1例初步诊断顽固性腹水查因,并行HVPG测定及行下腔静脉造影检查。见表1。
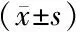
表1 20例经颈静脉肝活组织检查患者临床资料
2.2 病理学评估 20例患者肝组织标本均符合病理诊断临床要求,技术成功率100%,其中肝组织条长度(12.8±5.2) mm,镜下汇管区数量(7.3±3.6)个。所有患者均完全或部分达到肝活检相关预期目标,结合病史、查体、临床检查,最终确诊遗传代谢性肝病3例,自身免疫性肝炎后肝硬化3例,原发性胆汁性肝硬化2例,药物性肝损伤2例,NASH相关肝硬化1例,肝窦阻塞综合征1例,布加综合征1例,肝血管肉瘤1例,脾动静脉瘘1例,乙型肝炎肝硬化1例,另外,仍有4例未直接诊断肝硬化相关病因,但通过病理结果分析均较好提示肝脏血管损伤情况、细胞炎症及肝纤维化程度变化。见图1、2、3。
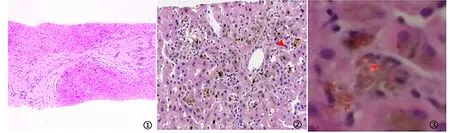
图1 肝小叶结构紊乱,未见明显肝小叶炎,肝细胞内多量含铁血黄素颗粒沉积,汇管区纤维间隔形成,间隔粗细不均,纤维间隔内可见胆管增生,部分胆管板畸形、扩张,部分管腔内可见胆汁淤积,静脉分支显著减少,纤维背景未见明显炎症细胞浸润,符合先天性肝纤维化伴含铁血黄素沉着(HE×40) 图2 轻-中度肝小叶炎伴中度淤胆及胆汁性梗死灶形成,汇管区扩大伴少量纤维组织增生,可见胆管上皮萎缩,部分缺失,符合胆管损伤性病变,结合病史,考虑药物性肝损害 (HE×100) 图3 偏振光下呈现亮红色双折光,可见“马耳他”十字架样形态(红色箭头),符合红细胞生成性原卟啉症
2.3 并发症及处理 所有患者在活检针切割肝组织瞬间均出现右上腹轻微疼痛不适,结束后疼痛可自行缓解。1例患者于术后出现持续右上腹疼痛,反复超声探查,肝周及腹腔未见明显积液,复查血红蛋白较术前无明显变化,给予止疼等对症处理后,疼痛逐渐缓解,并发症发生率为5%。
3 讨论
TJLB的适应证主要为PLB的禁忌证,包括:大量腹腔积液;凝血及止血功能障碍,如凝血酶原时间(PT)延长>4 s,血小板计数(PLT)<50×109/L;抗凝血类药物(如华法林、肝素类等)及抗血小板药物(如阿司匹林等)不能停用的患者;需要测量右心房、下腔静脉、肝静脉、及门静脉压(肝静脉楔压);过度肥胖、淤血性肝硬化、怀疑淀粉样变、肝脏萎缩、血液透析、皮穿刺肝活检失败的患者;遗传性出血性毛细血管扩张、慢性肾功能不全、肝紫癫病等增加出血风险疾病的患者[3,4]。本研究20例患者中,12例患者合并中、大量腹水,12例合并严重凝血止血功能障碍,其中1例考虑肝血管恶性肿瘤,外院第1次行经皮肝穿刺出现肝出血、失血性休克等并发症。对于该类患者,PLB风险高或无法耐受,并且腹腔内出血风险极高,或需进行多次有创操作操作难度较大,TJLB应该被优先推荐。
TJLB多采用抽吸式活检和切割式活检两种方式,与抽吸式活检相比较,切割活检针获得的标本更易于满足病理诊断,标本大小和PLB 基本一致,现已被广泛应用于世界各医疗中心[5,6],因此本院行TJLB均采用切割式活检这种方式进行。TJLB穿刺平均次数一般为3次,也有6次的报道。国外有文献报道,使用19 G切割针一组病例表明最佳穿刺次数为4次,且并没有增加并发症,如有病理科医师在现场确认标本足够诊断最佳[7]。同时,临床上准确有效的肝活检病理诊断率与肝活检病理标本长度以及肝组织汇管区数目密切联系,一般标本均要求肝组织标本长度>15 mm或者肝组织镜下汇管区数目>6个。本研究中,TJLB穿刺标本量均完全或部分达到肝活检相关病理诊断要求预期目标。
临床工作中对于患有严重肝病的患者,行肝脏穿刺过程中尤其需要尽可能避免穿刺相关并发症的发生。Kim等[8]在肝移植病理诊断对照研究报道可见TJLB的操作并发症发生率明显低于PLB相关发生率,研究结果示TJLB并发症发生率为1.8%,PLB的并发症发生率为5.3%。同时,Kalambokis等[9]临床荟萃分析了64篇文献所纳入总计7 649例TJLB,其中轻微并发症发生率为6.5%,轻微并发症主要包括:腹痛(1.6%最多见)、肝包膜穿透、发热、肝内血肿等;严重并发症发生率为0.6%,严重并发症主要包括:恶性室性心律失常、腹腔出血、下腔静脉损伤、气胸、呼吸抑制等。该荟萃研究统计发现TJLB操作引起腹腔内出血与室性心律失常导致死亡的发生率为0.1%。在我们报道的20例患者中,并发症发生率为5%,高于文献报道水平,可能与病例数量较少有关。本研究认为充分的术前评估及讨论、熟练的TJLB操作技能是避免严重并发症的关键因素环节。
在本次研究中,进一步探讨了应用TJLB技术协助诊断疑难肝病的效果,20例患者中最终16例明确诊断出肝病病因,避免了不必要的误诊误治。另外4例虽未直接诊断出肝硬化病因,但均明确肝脏血管损伤情况、肝细胞炎症及肝纤维化程度,为进一步临床诊疗提供巨大的指导作用,显示穿刺活检病理检查在疑难肝病诊治的重要作用和优势。
