Ⅲ型眼球后退综合征双眼外直肌非对称量后徙手术疗效的定量分级评估
2023-09-27郎丽娟荣军博许丽敏郭可心张陆希李志刚
郎丽娟,荣军博,许丽敏,郭可心,张陆希,李志刚
目的:定量分级评估单眼外斜的眼球后退综合征Ⅲ型患者双眼外直肌非对称量后徙术的疗效。
方法:回顾性病例资料统计分析。回顾性分析12例单眼外斜的眼球后退综合征Ⅲ型患者的临床资料。所有病例内转受限,内转时睑裂缩小,伴有上下射,外转受限伴外转时睑裂开大。所有患者均有异常头位。保持头正位情况下测量双眼分别注视的斜视度。手术设计选择双眼外直肌非对称量后徙术,患眼外直肌后徙量小且同时行Y形劈开,健眼外直肌后徙量大,根据患眼注视斜视度设计或较患眼多1~3mm。
结果:手术前后健眼注视斜视度比较有差异(Z=-4.158,P<0.01);手术前后内转受限程度比较有差异(Z=-2.640,P=0.008);手术前后外转受限程度比较无差异(Z=-1.732,P=0.083);手术前后异常头位角度比较有差异(Z=-4.181,P<0.01);手术前后眼球后退程度比较无差异(Z=-1.414,P=0.157);手术前后眼球上下射程度比较有差异(Z=-3.115,P=0.002);术前有10例(83%)患者存在立体视功能,术后有11例(92%)患者恢复立体视功能,并且50%患者立体视锐度进一步提升。
结论:双眼外直肌非对称量后徙术联合患眼外直肌Y形劈开可有效改善单眼外斜的眼球后退综合征Ⅲ型患者的斜视度、异常头位角度、上下射现象以及立体视锐度,并且不加重患眼外转受限及眼球后退程度。
0 引言
Duane眼球后退综合征(Duane retraction syndrome,DRS)是一种先天性眼球运动异常,是先天颅神经发育异常疾患(congenital cranial dysinnervation syndromes,CCDDs)中最常见的一种类型[1-3]。DRS在所有斜视中占比1%~5%,其中Ⅲ型约占10%~15%[4]。Kekunnaya等[5]报道外斜视型DRS发病率为32%,其中67%为Ⅲ型。Ⅲ型DRS的临床特征为第一眼位表现为外斜视、内斜视或者正位,患眼内外转均受限,试图内转时睑裂缩小、眼球后退,部分患者眼球内转时伴有急速的上射或下射,外转时睑裂开大,代偿头位为面转向非受累眼侧。Ⅲ型DRS目前多通过手术治疗减轻第一眼位斜视、改善异常头位、改善上下射现象等。单眼外斜的Ⅲ型DRS手术方式最常用的是患眼外直肌后徙术,但是临床中发现第一眼位外斜度较大的单眼外斜的Ⅲ型DRS,单纯受累眼外直肌大量后徙的效果并不佳,可能造成受累眼外转受限加重。所以我们在临床中采取双眼外直肌非对称量后徙术治疗单眼外斜的Ⅲ型DRS,取得了较好的效果,现将我们的工作总结如下。
1 对象和方法
1.1对象回顾性总结2019-10/2022-02在郑州大学第一附属医院眼科治疗的单眼外斜的Ⅲ型DRS患者临床资料,采取双眼外直肌非对称量后徙联合患眼外直肌Y形劈开手术的患者12例,男6例,女6例。右眼8眼,左眼4眼。年龄4~32(平均8.67±7.60)岁。屈光度球镜-0.25~+3.00D,柱镜-1.00~+1.25D,有1例4岁患者双眼最佳矫正视力0.7,有1例成人患者患眼最佳矫正视力0.6,其余患者最佳矫正视力均能达到1.0。本研究已得到医院伦理委员会的批准,并获得研究对象的知情同意。
1.2方法
1.2.1斜视度检查保持头正位,三棱镜加交替遮盖法测量患者双眼分别注视时看近的斜视度,患眼无法注视时用三棱镜加角膜映光法测量健眼注视的斜视度。
1.2.2运动受限程度分级-4:运动不达中线,-3:可到注视位但不过中线,-2:可过中线但不到位,-1:单眼运动可到位但双眼运动相对落后,0:运动无受限。
1.2.3异常头位角度检查方法采用骨科量角器,准确测量患者异常头位角度(图1)。

图1 患者坐位注视正前方目标,检查者从患者头顶方向测量患者面转方向与正前方的夹角。
1.2.4眼球后退程度分级根据患眼内转时睑裂高度较健眼外转时睑裂高度缩小的程度,对眼球后退程度进行分级:0级:睑裂无缩小,1级:睑裂缩小<25%,2级:睑裂缩小25%~50%,3级:睑裂缩小>50%~75%,4级:睑裂缩小>75%(图2)。

图2 患眼(右眼)内转时睑裂高度4mm,健眼(左眼)外转时睑裂高度9mm,患眼内转时睑裂高度缩小5mm,缩小程度约55.56%,分级为3级 A:向右注视眼位照;B:正前方注视眼位照;C:向左注视眼位照。
1.2.5眼球上下射程度分级当受累眼处于内转位时,从健眼瞳孔中心平行于内眦连线画一条直线,将这条直线作为基线,根据患眼眼球位置和基线的关系进行分级。0级:线位于患眼瞳孔中心,1级:线位于患眼瞳孔中心和瞳孔缘之间,2级:线位于患眼瞳孔缘和角膜缘之间,3级:线位于患眼角膜缘或巩膜上,4级:角膜完全被眼睑覆盖(图3)。

图3 患眼内转时伴有下射,从健眼瞳孔中心平行于内眦连线画一条直线,可见直线位于患眼瞳孔中心与瞳孔缘之间,分级为1级。
1.2.6近立体视锐度检查代偿头位状态下,使用Titmus立体视图谱测量患者手术前后近立体视锐度。
1.2.7手术方法双眼外直肌非对称量后徙术联合患眼外直肌Y形劈开术。患眼外直肌后徙量根据健眼注视时斜视度设计,健眼外直肌后徙量根据患眼注视时斜视度设计或者较患眼多1~3mm。
1.2.8随访观察指标患者手术前后健眼注视斜视度、眼球运动受限程度、异常头位角度、眼球后退程度、上下射程度以及近立体视锐度。
统计学分析:采用SPSS27.0软件对患者手术前后各项指标进行统计分析。先用S-W进行正态检验,不符合正态分布的数据及等级资料采用Wilcoxon符号秩检验进行统计分析,以P<0.05为差异具有统计学意义。
2 结果
手术前健眼注视斜视度为-30(-37.5,-21.25)PD,手术后健眼注视斜视度为-5(-5.75,-2.25)PD,手术前后健眼注视斜视度差异具有统计学意义(Z=-4.158,P<0.01),其中有2例患者术后残余外斜视度数≥10PD,无患者存在术后过矫。手术前后内转受限程度差异具有统计学意义(Z=-2.640,P=0.008),所有患者术后内转受限均改善或不变,见表1。手术前后外转受限程度差异无统计学意义(Z=-1.732,P=0.083),有3例患者术后外转受限程度较术前轻度加重,其余患者均改善或不变,见表2。手术前异常头位角度为30(16.25,37.50)度,手术后异常头位角度为5(1.25,5.00)度,手术前后异常头位角度差异具有统计学意义(Z=-4.181,P<0.01),所有患者异常头位角度均有不同程度减小,仅有2例患者术后异常头位角度≥10°。手术前后眼球后退程度差异无统计学意义(Z=-1.414,P=0.157),见表3;手术前后眼球上下射程度差异具有统计学意义(Z=-3.115,P=0.002),见表4;术前有10例(83%)患者存在立体视功能,术后有11例(92%)患者恢复立体视功能,并且50%患者立体视锐度进一步提升,见图4。
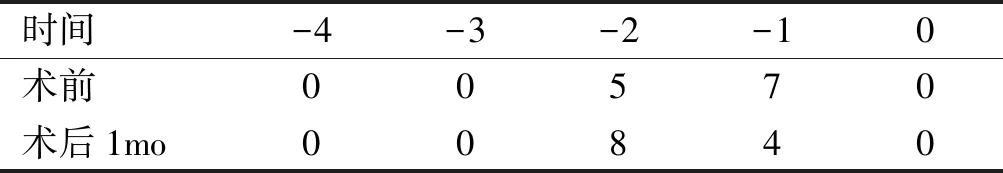
表2 手术前后外转受限程度比较 例

表3 手术前后眼球后退程度比较 例

表4 手术前后上下射现象比较 例

图4 Ⅲ型DRS患者,女,4岁,手术方式:右眼外直肌后徙8mm,左眼外直肌Y形劈开并后徙5mm A:术前九方位眼位图;B:术后1a九方位眼位图。
3 讨论
既往研究显示DRS更多见于男性,并且更多见于左眼[6],而本研究中男性患者6例,女性患者6例,右眼患病8眼,左眼患病4眼;考虑是因为本研究样本量较小导致的偏倚。所有患者屈光度均在相应年龄正常范围内,除1例患者存在患眼弱视,其余患者最佳矫正视力均正常。该弱视患者考虑为大角度外斜视,严重眼球运动受限,患眼无法注视导致的斜视性弱视,因患者已成人,就诊的诉求是改善外观,因此进行了手术治疗。
表现为外斜视的Ⅲ型DRS患者手术治疗的方法包括:受累眼外直肌后徙术、双眼外直肌后徙术、受累眼内外直肌同时后徙术、受累眼外直肌眶壁固定术、受累眼外直肌后退联合内直肌缩短等。受累眼外直肌后徙术是外斜的Ⅲ型DRS最常用的手术方式,但是一般应用于斜视度小于20PD的患者,大于20PD则需要选择双眼外直肌后徙术,因为患眼外直肌大量后徙会导致患眼外转受限进一步加重[7]。受累眼内外直肌同时后徙是为了减弱同时收缩的内外直肌,从而达到减轻眼球后退作用的手术方式[8],内外直肌后退的量需要根据第一眼位的斜视度而定,如果第一眼位是外斜视,那么外直肌后退的量要大于内直肌后退量[9]。受累眼外直肌眶壁固定术是将外直肌从止点断腱后缝合固定于眶骨膜上,从而使外直肌的异常神经支配解除,能够大量解决第一眼位斜视度,明显改善内转时的眼球后退程度[10]。Sharma等[11]研究发现,如果外直肌眶壁固定术联合部分直肌转位术,不仅能矫正斜视、改善异常头位、改善眼球后退程度,还能有效地改善患者外转功能,扩大双眼单视野。受累眼外直肌后退联合内直肌缩短,有可能会加重DRS患者眼球后退[12],但Fouad等[13]尝试了少量内直肌缩短联合外直肌后退,发现并没有加重眼球后退,同时也解决了第一眼位的斜视。根据Herring法则,健眼外直肌后徙,则向非受累眼侧注视时,受累眼内直肌接受更多的神经冲动,改善受累眼内转受限问题,同时扩大双眼单视野[13]。本研究采取双眼外直肌非对称量手术,显示术后患者受累眼内转受限程度较术前改善。同时受累眼外直肌后退量相对小,因此加重外转受限的风险降低[14]。这在我们的研究中也得到了证实,手术前后患者受累眼外转受限程度无明显差异。再者,手术时每只眼仅涉及一条眼外肌,大大降低了眼前节缺血的风险。应用该手术方式,患者的斜视度、眼球运动受限、眼球后退以及异常头位也得到明显改善。既往Mezad-Koursh等[15]也报道了相同的手术方式,但作者仅评价了第一眼位斜视度和眼球运动受限问题得到改善,未关注眼球后退、上下射现象、异常头位以及双眼视功能问题。
上下射现象是由于DRS患者外直肌紧张以及动眼神经分支异常支配外直肌导致。Kekunnaya等[16]报道43%DRS患者会出现上下射现象,并且更常见于Ⅲ型DRS患者。在我们的研究中,所有患者均有不同程度的上下射现象,可能是因为我们所选择的都是Ⅲ型DRS患者的原因。Rogers等[17]最早报道了通过外直肌Y形劈开来解决DRS上下射现象,其原理是两束肌肉互相平衡,相互制约,使得内转的时候眼球不出现突然的上下转现象。Ceylan等[18]采用了Y形劈开联合后固定技术,明显改善了上射现象。因此我们在行患眼外直肌后退的同时进行了Y形劈开,取得了较好的效果,与Velez等[19]研究结果相近。
既往研究虽然对于眼球后退和上下射的手术处理有很好的描述,但很多术前或术后没有对其进行标准化的测量。眼球后退程度的测量,一些作者选择眼球突出计[11],但是临床操作中,当患者向侧方注视的时候,测量的难度升高、准确性下降。上下射程度的评价,有些作者简单进行轻中重度的分级[20]。我们结合文献[21]中报道的分级评估的方法,对眼球后退程度以及上下射程度进行分级评估,进而在统一标准下对比手术前后各指标的差异,能清晰明了地展现手术效果,同时此分级方法还可以指导术者选择合适的手术方案。
本研究结果显示单眼外斜的Ⅲ型DRS患者采取双眼外直肌非对称量后徙术可以取得较好的手术效果。但本研究也存在样本量较小的不足,我们会继续收集相关病例资料,呈现大样本患者该手术方式的效果。
