病毒性脑膜炎患儿脑脊液β2-微球蛋白、乳酸脱氢酶、淀粉样蛋白A、铁蛋白水平变化及临床意义
2023-09-22余财桃
罗 宁, 杨 凡, 徐 建 , 余财桃, 罗 毅, 沈 珍
1.四川大学华西第二医院 儿童保健科 出生缺陷与相关妇儿疾病教育部重点实验室,四川 成都 610041;2.眉山市第二人民医院 儿科,四川 眉山 620500
小儿病毒性脑膜炎指由多种病毒感染脑实质或脑膜组织引起的颅内急性弥漫性炎症。临床上病毒性脑膜炎患儿由于病毒侵犯部位不同,往往病情程度不一,造成不同的临床结局和预后[1-3]。有研究报道,约50%的重症病毒性脑膜炎患儿可出现神经系统后遗症,严重影响其身心健康和生存质量[4]。脑脊液生化检查是临床常用的颅内感染性疾病检查手段,寻找合适的生物学指标以早期评估病毒感染严重程度和患儿预后具有重要的临床意义。β2-微球蛋白(β2-microglobulin,β2-m)是由淋巴细胞合成的一种低分子蛋白,在正常脑脊液中含量微小,与病毒侵犯和复制引起的脑膜组织病理损伤有关[5]。乳酸脱氢酶(lactate dehydrogenase,LDH)是脑组织损伤的重要标志物,其脑脊液水平在血脑屏障受损严重时增加与神经系统损伤和颅内感染性疾病密切相关[6]。淀粉样蛋白A(serum amyloid A,SAA)是一种急性时相反应蛋白,在病毒感染早期便可出现血清水平上升,诊断病毒感染时灵敏度比C反应蛋白更高[7-8],但其在病毒性脑膜炎患儿脑脊液中的水平变化情况及其与感染程度、预后的关系尚不清楚。铁蛋白作为一种大分子蛋白复合物,在一般感染时出现血清水平上升,但不影响其在脑脊液中的含量,脑脊液中铁蛋白含量变化可能与脑部感染和脑细胞受损程度有关,且直接影响患儿预后[9]。本研究旨在探讨病毒性脑膜炎患儿脑脊液β2-m、LDH、SAA、铁蛋白水平变化及其与感染程度和预后的关系。现报道如下。
1 资料与方法
1.1 一般资料 选取自2020年1月至2022年1月收治于四川大学华西第二医院的100例病毒性脑膜炎患儿为研究对象。患儿以发热、精神萎靡、呕吐、头痛等为主要临床表现。其中,男性56例,女性44例;年龄0.5~6.0岁;入院时病程1~5 d;上呼吸道感染史46例;明确病因36例:肠道病毒感染22例,疱疹病毒感染9例,流感病毒感染5例。纳入标准:(1)患儿均行脑脊液生化检测、病毒核酸检测和磁共振成像等检查,符合《实用儿科学》中病毒性脑膜炎的相关诊断标准[10];(2)首次发病;(3)入院后均抽取患儿脑脊液,并保存有脑脊液冷冻标本;(4)临床资料完整。排除标准:(1)近3个月存在严重感染、脑部创伤;(2)存在帕金森病等神经系统病变;(3)合并严重肝肾功能障碍、凝血系统疾病、免疫系统疾病及恶性肿瘤;(4)入院前行抗感染治疗。依据患儿病情严重程度将其分为轻症组(n=52)与重症组(n=48),重症患儿符合以下标准中至少2项[11]:(1)频繁抽搐或持续惊厥;(2)存在肢体瘫痪等大脑皮质受损症状;(3)有意识障碍表现,如昏迷、烦躁等;(4)头颅影像学检查提示脑实质或脑干出现异常密集灶。未达到重症标准者则纳入轻症组。轻症组中,男性25例,女性27例;平均年龄(3.13±1.42)岁。重症组中,男性23例,女性25例;平均年龄(3.65±1.12)岁。另选取同期我院收治的排除颅内感染的50例头痛患儿设为无颅内感染组,其中,男性23例,女性27例;平均年龄(4.01±0.87)岁;排除脑部创伤、病毒性脑膜炎、免疫性疾病、感染性疾病和恶性肿瘤。轻症组、重症组和无颅内感染组患儿性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核批准。所有患儿家属均知情同意。
1.2 研究方法
1.2.1 治疗及分组方法 病毒性脑膜炎患儿均接受相关的退热、降颅压、纠正水电解质紊乱、抗病毒等综合治疗,治疗14 d后,依据患儿预后情况进行分组,其中,临床症状消失、无后遗症者纳入预后良好组,死亡或遗留精神异常、运动障碍、癫痫等后遗症者纳入预后不良组。收集预后良好组和预后不良组患儿的一般资料,分析影响病毒性脑膜炎患儿预后的因素。
1.2.2 脑脊液β2-m、LDH、SAA及铁蛋白检测 所有病毒性脑膜炎和无颅内感染组患儿均于入院后1 d内取侧卧位进行无菌腰椎穿刺术,常规采集脑脊液,部分用于常规生化指标检测和病原学检查,另留取脑脊液1.5 ml冻存于-70℃条件下。取冻存的脑脊液标本,经解冻后采用美国贝克曼LX20型全自动生化分析仪检测脑脊液β2-m、LDH及铁蛋白水平,利用酶联免疫吸附试验进行测定,试剂盒由中生北控生物科技股份有限公司提供,所有操作均严格按照说明书进行。LDH采用速率法,试剂盒购自英国朗道公司;β2-m采用放射免疫分析法,试剂盒购自上海抚生实业有限公司;铁蛋白采用化学发光免疫分析法,试剂购自美国拜耳公司;SAA采用免疫散射比浊法,仪器为德国西门子公司BN Ⅱ型蛋白分析仪。
2 结果
2.1 病毒性脑膜炎患儿脑脊液β2-m、LDH、SAA及铁蛋白水平与感染程度的关系 重症组和轻症组患儿的脑脊液β2-m、LDH、SAA及铁蛋白水平均高于无颅内感染组,且重症组高于轻症组,组间比较,差异均有统计学意义(P<0.05)。见表1。
表1 不同感染程度患儿脑脊液β2-m、LDH、SAA及铁蛋白水平比较
2.2 不同预后病毒性脑膜炎患儿脑脊液β2-m、LDH、SAA及铁蛋白水平比较 100例病毒性脑膜炎患儿中,61例(61.00%)临床症状消失、无后遗症遗留,纳入预后良好组(n=61);8例(8.00%)死亡,15例(15.00%)遗留精神异常,9例(9.00%)运动障碍,7例(7.00%)癫痫,均纳入预后不良组(n=39)。预后不良组患儿脑脊液β2-m、LDH、SAA及铁蛋白水平均高于预后良好组,差异有统计学意义(P<0.05)。见表2。
表2 不同预后患儿脑脊液β2-m、LDH、SAA及铁蛋白水平比较
2.3 脑脊液β2-m、LDH、SAA及铁蛋白对病毒性脑膜炎患儿预后不良的预测价值 ROC曲线分析结果显示,脑脊液β2-m、LDH、SAA及铁蛋白单独预测病毒性脑膜炎患儿预后不良的AUC均低于四项指标联合预测的AUC(P<0.05);且脑脊液β2-m、LDH、SAA及铁蛋白单独预测病毒性脑膜炎预后不良时的截断值分别为3.26 μg/L、379.45 U/L、13.64 mg/L和15.58 μg/L。见图1、表3。

图1 脑脊液β2-m、LDH、SAA及铁蛋白预测病毒性脑膜炎患儿预后的ROC曲线
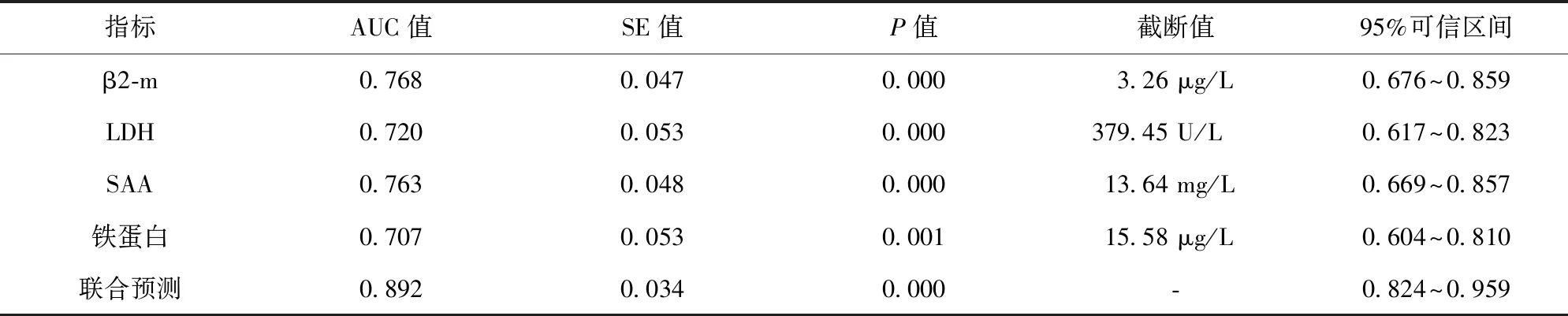
表3 各脑脊液生化指标预测病毒性脑膜炎的AUC
2.4 影响病毒性脑膜炎患儿预后的单因素分析 两组的发热持续时间、脑电图检查、低钾血症、脑脊液β2-m、LDH、SAA及铁蛋白水平比较,差异均有统计学意义(P<0.05)。见表4。

表4 影响病毒性脑膜炎患儿预后不良的单因素分析/例(百分率/%)
2.5 病毒性脑膜炎患儿预后不良的多因素回归分析 以病毒性脑膜炎患儿预后不良作为因变量(预后良好=0,预后不良=1),将单因素中差异存在统计学意义的因素作为自变量,并进行赋值,包括发热持续时间(持续时间<14 d=0,持续时间≥14 d=1)、脑电图检查(轻度异常=0,中重度异常=1)、低钾血症(无=0,有=1)、脑脊液β2-m水平(β2-m<3.26 μg/L=0,β2-m≥3.26 μg/L=1)、脑脊液LDH水平(LDH<379.45 U/L=0,LDH≥379.45 U/L=1)、脑脊液SAA水平(SAA<13.64 mg/L=0,SAA≥13.64 mg/L=1)、脑脊液铁蛋白(铁蛋白<15.58 μg/L=0,铁蛋白≥15.58 μg/L=1),并将其纳入Logisitic回归模型中,结果显示,发热持续时间≥14 d、脑电图检查中重度异常、脑脊液β2-m≥3.26 μg/L、脑脊液铁蛋白≥15.58 μg/L和脑脊液LDH≥379.45 U/L是病毒性脑膜炎患儿预后不良的独立预测因素。见表5。

表5 病毒性脑膜炎患儿预后不良的多因素Logisitic回归分析
3 讨论
由于儿童免疫系统和血脑屏障发育不完善,病毒性脑膜炎在小儿中的发病率较高,若不能得到及早诊断和治疗,其病死率和致残率较高,且往往会遗留多种神经系统后遗症,预后较差[12-13]。临床上寻找合适的生物学指标以早期筛查病毒性脑膜炎不良预后的高风险人群并尽早实施预防和干预措施具有积极的意义。
本研究结果显示,重症组和轻症组患儿的脑脊液β2-m、LDH、SAA及铁蛋白水平均高于无颅内感染组,且重症组高于轻症组,组间比较,差异均有统计学意义(P<0.05),这提示,与颅内未感染患儿比较,LDH、SAA及铁蛋白水平在病毒性脑膜炎患儿脑脊液中明显升高,且与患儿病情严重程度有关。β2-m是人体内有核细胞合成的一种小蛋白,具有识别和激活免疫活性细胞的作用,在正常脑脊液中含量很少[14]。铁蛋白是一种含铁蛋白的复合物,血脑屏障正常时不易进入脑脊液,当发生一般性细菌或病毒感染时,可出现血清铁蛋白水平升高,但脑脊液铁蛋白含量不受影响。LDH是广泛存在于人体组织的一种糖酵解酶,在人体出现脑组织损伤和血脑屏障损害时,其在脑脊液中的水平显著升高[15-16]。病情严重的重症病毒性脑膜炎患儿由于血脑屏障受损严重,血液中β2-m、LDH、铁蛋白突破屏障进入脑脊液,同时,受损坏死的脑组织中合成并释放出β2-m、LDH、铁蛋白,使脑脊液中β2-m、LDH、铁蛋白含量增加[17-18]。SAA是评价机体炎症活动的敏感指标,在细菌或病毒感染时可出现血清水平升高。病毒性脑膜炎患儿由于病毒感染和复制使脑组织损害,破坏了正常血脑屏障,使脑脊液中SAA水平升高[19]。较高的β2-m、LDH、SAA、铁蛋白水平提示患儿脑损伤严重,感染和病情程度严重,患儿极容易出现死亡或遗留神经系统后遗症等预后不良情况[20]。
本研究结果还显示,脑脊液β2-m、LDH、SAA及铁蛋白联合预测病毒性脑膜炎患儿预后不良的AUC明显高于四项指标单独预测时的AUC,表明脑脊液β2-m、LDH、SAA及铁蛋白水平联合预测病毒性脑膜炎患儿预后的价值更高,可作为预测病毒性脑膜炎患儿预后的可靠指标。
本研究结果显示,发热持续时间≥14 d、脑电图检查中重度异常、脑脊液β2-m≥3.26 μg/L、脑脊液铁蛋白≥15.58 μg/L和脑脊液LDH≥379.45 U/L是病毒性脑膜炎患儿预后不良的独立预测因素,这提示,患儿的不良预后与脑脊液β2-m、铁蛋白、LDH水平和发热持续时间、脑电图检查结果有关。患儿发热持续时间越长,基础代谢率增高,不但会增加患儿痛苦,还会引起肺部感染、营养不良等,影响其机体免疫功能,使病情加重,导致预后不良[21-22]。脑电图检查是颅内感染性疾病常采用的检查手段,在小儿病毒性脑膜炎诊断和评估预后方面具有重要作用。流感病毒、肠道病毒等多种病毒感染并侵犯患儿脑膜及脑实质后,可刺激脑细胞及脑血管内皮细胞产生炎症反应,引起脑电图改变[23-25]。患儿脑电图检查异常程度越高,提示病情越严重,造成不良预后的风险越高。临床上可重点关注脑电图检查重度异常和发热持续不退的患儿,及早采取干预和治疗措施以改善其预后。
综上所述,β2-m、LDH、SAA及铁蛋白在病毒性脑膜炎患儿的脑脊液中呈较高水平,并与患儿感染严重程度和预后有关,四项指标联合检测对于临床上预测病毒性脑膜炎患儿预后具有较高的价值。
