IL-6、Fib、DD 对预测高血压患者脑出血风险的价值分析
2023-09-12申艳红李帅
申艳红 李帅
(河南宏力医院检验科,河南 新乡 453400)
高血压需及时就医并采取药物等手段控制血压,若血压长时间控制不理想,可导致机体心脏后负荷增加、脑部血管压力升高、肾动脉血管内皮损伤等不良后果,引发心肌梗死、脑出血、肾功能不全等诸多并发症。其中高血压性脑出血较为常见,在所有脑出血患者中,这类患者可占70%左右,且病发后预后大多不良,致残率及病亡率均较高[1]。
高血压性脑出血发生发展过程十分复杂,与机体氧化应激、炎症反应、纤溶系统异常等诸多因素有关,分析相关危险因素对降低高血压患者脑出血风险具有重要意义[1]。血清白细胞介素6(Ⅰnterleukin-6,ⅠL-6)在机体的急性炎症反应中参与炎症细胞募集,其浓度往往可预示伴免疫应答异常疾病的发生风险,与血压水平密切相关。D 二聚体(D-dimer,DD)是纤维蛋白降解产物,其浓度可有效反映机体纤维蛋白溶解系统的活性,分析凝血病理状况,参与脑血管疾病发生发展。纤维蛋白原(Fibrinogen,Fib)是一种参与机体凝血和止血过程的糖蛋白,其浓度可反映血液流动速度,也与血压具有相关性[2]。因此,本研究旨在分析血清ⅠL-6、Fib、DD 水平在预测高血压患者脑出血风险中应用价值。
1 资料与方法
1.1 研究对象
选取2019 年9 月至2022 年9 月本院收治的高血压患者120 例为研究对象。纳入标准:均符合2010 年修订版《中国高血压防治指南》[3]中该疾病相关诊断标准;首次就诊并接受治疗;临床资料完整,沟通理解能力良好;遵循知情自愿原则。排除标准:有脑出血病史;有外力作用下颅内出血史;入组前1 m 内有高血压治疗史;拒绝参与或中途退出。
1.2 方法
1.2.1 基线资料收集
收集患者的一般资料,包括:患者性别、年龄、脑血管家族病史、吸烟史、酗酒史、高脂饮食史、高盐饮食史、高血压病程、高血压分级、糖尿病史、高脂血症史、高尿酸血症史、失眠、便秘、颈动脉粥样硬化病史、脑微出血史、冠心病史、服药依从性及血清ⅠL-6、Fib、DD 水平等。
1.2.2 血清IL-6、Fib、DD 水平检测
抽取患者静脉血5 mL,以3000 r·min-1转速离心15 min,取上层清液采用免疫比浊法及相关试剂盒(C-反应蛋白检测试剂盒,上海信裕生物科技有限公司,规格:48T)测定浊度,对比标准品,计算患者血清ⅠL-6、Fib、DD 水平。
1.2.3 脑出血的判定标准及分组
开展为期3 y 的随访跟踪,判断患者是否发生脑出血。根据《高血压性脑出血》[4]诊断标准及CT 等影像检查结果判断脑出血是否发生,脑出血需同时满足以下几个方面:急性起病;出现肢体麻木、感觉障碍或共济失调等局灶性神经缺损症状;头颅CT 等影像学检查显示高密度出血灶;排除非血管性脑部病因。根据患者的脑出血情况,将患者分为脑出血组和未发生脑出血组。
根据上述脑出血判定标准分析120 例高血压患者的脑出血发生状况;对比分析未发生脑出血组和脑出血组的基线资料;采用多元Logistic 回归分析影响高血压患者发生脑出血的因素;采用受试者工作特征(Receiver operating characteristic curve,ROC)曲线分析血清ⅠL-6、Fib、DD 水平预测高血压患者脑出血风险的效能。
1.3 统计学方法
使用SPSS 19.0 软件完成统计学分析。计量资料以均数±标准差(±SD)表示,采用t检验,计数资料以例数(百分比)(n(%))表示,采用χ2检验,影响因素采用多元Logistic 回归分析。预测效能采用ROC 曲线分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 脑出血发生状况
120 例高血压患者中,发生脑出血的患者有10 例,未发生脑出血的患者为110 例。脑出血发生率为8.33%。
2.2 未发生脑出血组和脑出血组的基线资料比较
脑出血组的高血压病程明显长于未发生脑出血组,有颈动脉粥样硬化病史与脑微出血病史患者占比及血清ⅠL-6、Fib、DD 水平均明显高于未发生脑出血组(P<0.05),见表1。

表1 两组基线资料比较
2.3 高血压患者发生脑出血的影响因素二元Logistic 回归分析
以发生脑出血为因变量,一般资料分析中有明显组间差异的因素为自变量,然后予以赋值,其中高血压病程和血清ⅠL-6、Fib、DD 水平均为连续变量,颈动脉粥样硬化病史、脑微出血病史为分类变量(有=1,无=0),其后进行二元Logistic回归分析,结果显示,高血压病程过长、有颈动脉粥样硬化病史或脑微出血病史及血清ⅠL-6、Fib、DD 水平较高均是高血压患者发生脑出血的重要危险因素,见表2。
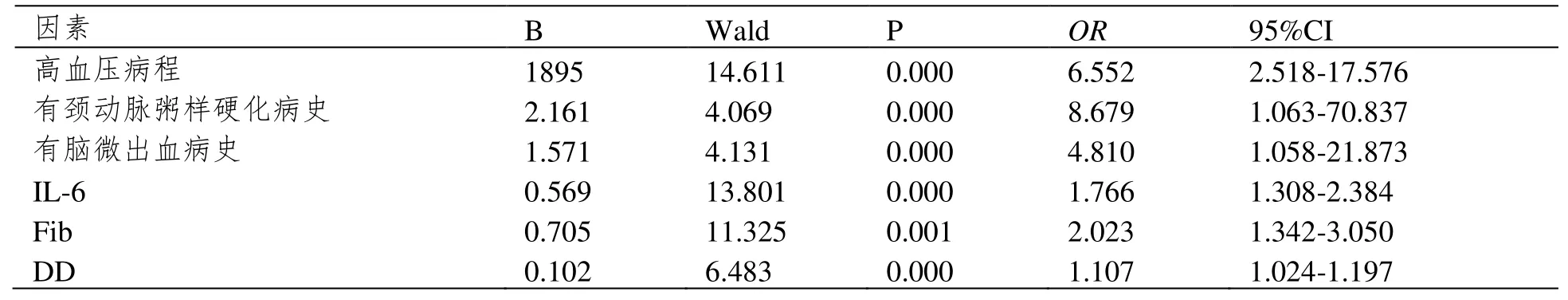
表2 高血压患者发生脑出血的影响因素的二元Logistic 回归分析
2.4 血清ⅠL-6、Fib、DD 水平预测高血压患者脑出血风险的效能
ROC 曲线分析结果显示,血清ⅠL-6、Fib、DD水平预测高血压患者脑出血的曲线下面积分别为0.871、0.760、0.997,见表3。
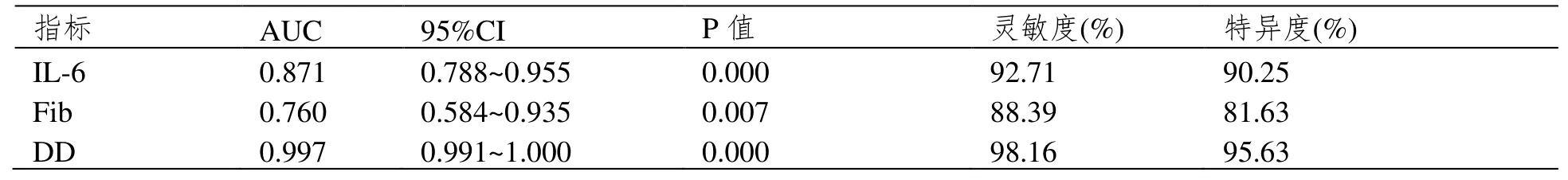
表3 血清IL-6、Fib、DD 水平预测高血压患者脑出血风险的效能
3 讨论
高血压患者由于血压持续升高极易诱发脑血管发生变性或破裂,以致血液溢入脑血管周围组织,危及患者生命健康[1-2],因此对高血压患者进行脑出血风险预测于临床具有重要意义。
本研究通过3 y 随访120 例高血压患者发生脑出血发生率为8.33%,相较于未发生脑出血患者,脑出血患者高血压病程更长、颈动脉粥样硬化病史和脑微出血病史患者占比及血清ⅠL-6、Fib、DD 水平更高,提示上述因素可能与高血压性脑出血发生有关。既往研究中也曾提及高血压病程越长,血压控制效果欠佳。颈动脉粥样硬化极可能影响患者脑部血液循环。脑微出血提示高血压患者出现脑部微小血管病变,会对患者血流动力学造成影响[5]。
ⅠL-6 高表达的高血压患者血管收缩增强可增加脑出血风险[1-4]。DD 水平异常升高往往表示患者体内血液高凝,极易形成血栓而增加脑出血发生风险[2]。Fib 水平与血压的关系少有研究,其可帮助临床了解患者凝血状态[5]。本研究采用二元Logistic 回归分析发现,高血压病程、颈动脉粥样硬化病史、脑微出血病史及血清ⅠL-6、Fib、DD 水平均为高血压性脑出血发生的高危因素。ROC 曲线分析结果也提示血清ⅠL-6、Fib、DD 对高血压性脑出血具有较好的诊断效果。综上所述,血清ⅠL-6、Fib、DD 水平是高血压性脑出血发生的危险因素,用于高血压患者脑出血风险预测具有重要作用。
