牙周基础治疗口腔扁平苔藓的临床疗效观察
2023-09-06张忠瑞
张忠瑞
摘要:目的 探究牙周基础治疗口腔扁平苔藓的临床疗效。方法 选取2021年12月~2022年12月于我院口腔科就诊的100例扁平苔藓患者为研究对象,随机分为对照组和研究组,每组50例。对照组实施药物治疗,研究组在对照组基础上增加牙周基础治疗。比较两组牙周指标、血TNF-α及IL-6水平。结果 治疗后,研究组TNF-α、IL-6、IL-10均显著低于对照组(P<0.05);两组TGF-β水平比较差异无统计学意义(P>0.05);研究组GI指数、AL区间、PD值、PLI均显著低于对照组(P<0.05)。结论 牙周基础治疗口腔扁平苔藓可有效改善患者牙周状态,抑制炎症反应,临床应用价值显著。
关键词:口腔扁平苔藓;牙周基础治疗;血清水平;牙周指数
慢性成人牙周炎(CAP)和口腔扁平苔藓(OLP)[1]在口腔科室中相对多发,其中牙周炎是一种以细菌对牙周组织侵蚀为显著特征的慢性炎性破坏性病症,也是造成成年人牙齿缺失的重要因素;口腔扁平苔藓则是一种慢性炎性反应的口腔黏膜病症,目前关于此疾病的发病因素并不确定,可能和人体局部慢性的刺激、精神原因、全身性病症等多种要素相关。目前临床多项研究证实,牙周炎以及口腔扁平苔藓的产生均与免疫系统的失衡有关联。人体对致病微生物有效的免疫反應与促炎、抗炎反应有关。本研究旨在探究牙周基础治疗口腔扁平苔藓的临床疗效。
1资料和方法
1.1 一般资料
选取2021年12月~2022年12月于我院口腔科就诊的100例扁平苔藓患者为研究对象,随机分为对照组和研究组,每组50例。研究组男28例,女22例;年龄24~63岁,平均(46.87±5.06)岁。对照组男32例,女18例;年龄23~64岁,平均(49.27±4.04)岁。两组一般资料比较无显著性差异(P>0.05),具有可比性。
纳入标准:扁平苔藓的纳入满足《口腔黏膜病学》[2]中关于OLP的诊断原则,且病损位置存在于牙龈和龈颊沟;无严重性基础疾病,含糖尿病、高血压、类风湿、心血管等疾病患者可纳入研究中;30 d内未应用抗生素和免疫调节药物治疗。
排除标准:半年内进行过牙周治疗;严重传染性病症;长期吸烟史;妊娠或哺乳期。
1.2 方法
1.2.1 对照组实施基础药物治疗
于患者口腔患处涂抹曲安奈德口腔软膏(批准文号:HC20181015),用量以达到完全覆盖患处为佳。刚刚涂抹时可能感觉药膏中有颗粒,之后可以形成光滑的薄膜。如症状严重,需每天涂2~3次。以餐后用药为宜,以最大药效发挥价值。
1.2.2 研究组在对照组基础上进行牙周基础治疗
开展口腔卫生宣教指导,向患者介绍牙周基础治疗需要注意的问题;根据患者的牙周状态进行龈下刮治术处理,应用牙周探针对牙周袋深度测定,而后应用尖探针探察龈下牙石;明确其大小位置后,消毒手术位置,依据龈下的牙石分布情况进行刮治治疗;刮治完成后,应用探针检查龈下牙石是否去净,牙根表面是否光滑,以便决定是否需要再刮治。测定根面平整度后,进行龈上洁治治疗,应用洗牙设备对龈上的牙石进行治疗后抛光处理,清除牙面的残留;洁治或龈下刮治后,应用盐酸米诺环素软膏(国药准字H20150106)注满患部牙周袋内,每周1次,连续用4次。治疗完成后给予患者每日口腔维护,保证牙周基础治疗效果。随访1个月。
1.3 观察指标
(1)比较两组外周血指标:采集患者晨起空腹静脉血5 mL,以3000 r/min的速度进行离心处理,将血清放置于EP(Eppendorf)[3]管中进行冷冻,保存在-80℃的环境中。通采用酶联免疫吸附测定法(ELISA)[4]检测血清肿瘤坏死因子(TNF-α)、白细胞介素6(IL-6)、白细胞介素10(IL-10)和转化生长因子β(TGF-β)。
(2)比较两组牙周指标:牙龈指数(Gingival Index,GI)[5]总分为0~3分。1分为轻度炎性表现、牙龈色泽有稍许变化,轻度水肿出现,经探诊无出血;2分为中度炎性状态,牙龈充血,水肿,光亮且探诊有出血反应;3分为严重的炎性反应,牙龈有显著充血,水肿和溃疡形成。附着丧失(AL)[6]:通过牙周探针对袋底到牙釉骨质距离进行观测比对,将探针沿着牙根面退出后记录;牙周探诊深度(PD)[7]:应用牙周探针对牙周袋袋底到牙龈缘距离实施观测,测定每颗牙近中、中央、远中共计6个位置后记录平均值。在复诊的阶段记录相同病变区域的牙周袋深度,同时记录平均范围。菌斑指数(PLI)[8]总分0~3分。0分为牙龈缘区域没有菌斑;1分为在临近牙龈的区域内存在菌斑,但是经视诊黏有一层薄膜,如进行探针尖的侧面可刮治菌斑;2分为牙龈边缘以及牙临面的区间内菌斑中等含量;3分为牙龈区域位置的牙面菌斑明显。
1.4 统计学方法
数据处理采用SPSS 21.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
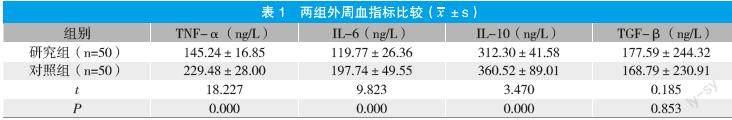
2.1 两组外周血指标比较
研究组TNF-α、IL-6、IL-10均显著低于对照组(P<0.05);两组TGF-β水平比较差异无统计学意义(P>0.05)。见表1。
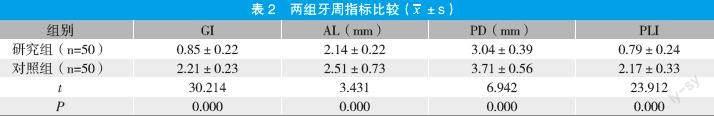
2.2 两组牙周指标比较
治疗后,研究组GI指数、AL区间、PD值、PLI均显著低于对照组,两组比较差异显著(P<0.05)。见表2。
3讨论
口腔扁平苔藓是当前临床中一种十分常见的自身免疫性口腔黏膜病变,也是一种慢性炎性反应性病症,发病的关键因素是细胞免疫介导[9]。口腔扁平苔藓(oral lichen planus,OLP)的临床发病占比最高可达到3.18%,病损状态为白色或者灰白色条纹,排列失衡同时形状具有不规则状态,可相继形成网状、树状以及环状等图形,也可从密集分布下的小丘疹逐渐形成斑块,其中脸颊位置、软腭区域、舌头、口腔底部、牙龈以及上下唇等位置均是OLP疾病的发病位置,颊黏膜最容易被侵害,而后为舌头、嘴唇和牙龈。病损状态既可以是单发性,也能是多发性,多呈现为两端均衡性分布,也可成为不对称分布状态。口腔扁平苔藓的病程相对漫长,长久不治愈可能导致癌变形成,临床世界卫生组织(WHO)[10]将OLP定义为口腔潜在恶性疾病,癌变概率高达1.14%。目前关于口腔扁平苔藓的发病因素具有不确定性,多种致病原因包括免疫相关原因,精神相关要素,感染性原因和遗传等相关因素均被认为和口腔扁平苔藓有所关联,其中免疫性因素和口腔扁平苔藓的关系已经被得到认可,口腔扁平苔藓的主要病理特点是在人体的上皮固有层内出现T淋巴细胞带状密集性浸润状态,而牙周炎则是菌斑微生物不断聚集后所形成的慢性炎性疾病,会进一步造成牙周支持组织损伤。既往结果证实,免疫炎性反应和牙周炎的发病以及病情进展具有十分显著的关联性,牙周感染也是全身性病症的高危性致病成因。当前微生物成因和免疫相关的关联性,对慢性炎性反应性病症的影响得到了更多的关注。多种研究证实[11],先天性以及适应性免疫反应状态可被微生物群调控,黏膜炎性反应则是因共生性微生物数量的减少,致病性微生物数量的提升所引起。口腔黏膜炎性反应性病症的发生以及发展的进程,均无法脱离微生物多样性的推动,口腔黏膜疾病的发病机理则可能是因口腔微生物群脱落后引发的机体表现,对炎性反应的促进或抵抗。研究认为,对牙周炎进行治疗后,可能会抑制口腔扁平苔藓的临床症状和发病进程,但是具体的机制尚不确定[12]。
IL-6为一种细胞因子,也是一种肝脏合成CRP的诱导药物,可加速不同种类对炎性细胞的刺激和聚集,加速炎性介质的释放。TNF-α则不断发展,促进趋化因子的形成,使牙周炎性反应进一步发展,参与牙周炎发展过程[13]。IL-10是抗炎细胞因子[14],本身存在相对广泛的生物学价值,在应用中也参与到了调控Th1细胞中,抑制促炎细胞因子的表达,从而改善T细胞因子的稳定性。
本研究结果显示,研究组TNF-α、IL-6、IL-10均显著低于对照组(P<0.05);两组TGF-β水平比较差异无统计学意义(P>0.05)。说明牙周基础治疗可有效清除菌斑,控制牙周炎致病源,降低牙周炎免疫细胞因子表达水平,从而延缓口腔扁平苔藓病情进展。此外,研究组GI指数、AL区间、PD值、PLI均显著低于对照组(P<0.05)。说明牙周基础治疗口腔扁平苔藓可有效改善患者牙周指数,维持良好的牙周状态。
综上所述,牙周基础治疗口腔扁平苔藓可有效改善患者牙周状态,抑制炎症反应,临床应用价值显著。
参考文献
[1] 姚晓青.他克莫司、沙利度胺联合甲氰咪胍治疗念珠菌感染致口腔扁平苔藓伴溃疡的临床疗效及其对患者疼痛程度、炎症反应的影响[J].临床合理用药杂志,2021,14(36):133-135.
[2] 周青,涂维亮,刘洋.复方血栓通联合维胺酯与头孢克肟治疗口腔扁平苔藓并慢性牙周炎的临床療效及其对氧化应激反应的影响[J].临床合理用药杂志,2022,15(30):139-142.
[3] 沈萌璇,胡文芸,蔡扬.口腔扁平苔藓病损组织自噬相关基因微管相关蛋白1轻链3B、p62和Beclin1的表达及意义[J].中华口腔医学杂志,2022,57(12):1217-1224.
[4] 李艳莉,邓金勇,何升腾,等.口腔扁平苔藓患者外周血中ASH1L及其相关调控因子表达与免疫功能的相关性[J].临床和实验医学杂志,2023,22(2):150-153.
[5] 黄益欢,吴泽华,林海漫.甘露饮联合曲安奈德对口腔扁平苔藓患者疼痛评分、复发率及外周血Th17/Treg平衡的影响[J].齐齐哈尔医学院学报,2022,43(7):637-640.
[6] 唐楠,张雨垚,程珏华,等.CXC亚家族趋化因子配体10-受体3/CC亚家族趋化因子配体17-受体4轴在口腔扁平苔藓发病机制中的交互作用[J].华西口腔医学杂志,2021,39(4):405-412.
[7] 丁旭,陆丽荣,周兰英,等.口腔扁平苔藓患者血清白介素-17、P物质、趋化素水平与疾病活动和免疫功能的关系研究[J].现代生物医学进展,2022,22(10):1865-1868.
[8] 吕晓丹,吴萌萌,张丽茹,等.铒-钇铝石榴石激光辅助牙周基础治疗对重度牙周炎患者疗效及其对血清炎性因子的影响研究[J].中国医学装备,2022,19(11):125-128.
[9] 徐腾飞,陈斌,敖慧芝,等.抗菌光动力疗法对2型糖尿病牙周炎患者牙周治疗效果和血糖控制影响的系统评价与Meta分析[J].口腔疾病防治,2021,29(11):752-760.
[10] 刘健,李天翠,吴景景,等.高通量测序技术筛选口腔扁平苔藓患者组织中microRNAs的差异表达谱及分析[J].口腔医学研究,2022,38(8):768-772.
[11] 李艳阳.西帕依固龈液含漱联合米诺环素、牙周基础治疗对牙周炎患者龈沟液炎性因子、HMGB1水平及miR-193a表达量的影响[J].临床医学研究与实践,2022,7(12):121-124.
[12] 杜丽君,杜绍安,刘广毅,等.甘草泻心汤联合硫酸羟氯喹及康复新液含漱对糜烂型口腔扁平苔藓的治疗效果观察[J].临床口腔医学杂志,2022,38(5):281-284.
[13] 黄辛兆,罗舒心,黄铮,等.Nd:YAP激光辅助牙周基础治疗对Ⅲ期B/C级牙周炎患者龈沟液中HIF-1α、ICAM-1水平的影响[J].实用口腔医学杂志,2023,39(1):103-106.
[14] 辛明哲. 基于代谢组学和转录组学关联分析的口腔扁平苔藓发病机制研究[D].郑州大学,2022.
