限制性输血和开放性输血对消化道出血患者输血不良事件风险及预后的影响比较
2023-09-05李丽霞谷瑞霖
李丽霞,谷瑞霖
(厦门市第五医院,福建 厦门 361101)
消化道出血(GIB)常见病因主要有消化道本身炎症、机械性损伤、血管病变等情况,GIB患者多表现出头晕、心悸、乏力、呕血、黑便等症状,严重者可能出现休克[1]。临床治疗GIB主要采用输血、手术等方式,目前,对GIB患者的输血策略有限制性和开放性输血两种,开放性输血较为常见,但由于输血本身具有一定的侵入性,容易对患者造成医源性损伤,同时可能出现溶血、纤溶系统紊乱等输血不良事件,由于开放性输血大量输入红细胞(RBC)悬液,患者在输血治疗后易出现再出血的情况[2]。研究指出[3],限制性输血在较低的血红蛋白(Hb)水平时开始输血,补充的上限以患者的失血量不同做出一定的改变,有效节约了血液资源。但开放性及限制性输血策略对GIB患者治疗中发生输血不良事件及预后的影响尚未明确,基于此,本研究选取厦门市第五医院于2020年2月至2022年2月收治的GIB患者80例,探讨GIB患者采用限制性输血和开放性输血策略发生输血不良事件的风险及预后的影响比较,报道如下。
1 资料与方法
1.1 一般资料
选取厦门市第五医院于2020年2月至2022年2月收治的GIB患者80例,根据接受的输血策略的不同,将其分为限制性输血组(n=42)和开放性输血组(n=38)。开放性输血组男26例,女16例,年龄26~74岁,平均(45.36±10.32)岁,体质量指数(BMI)22~26kg/m2,平均(23.21±1.21)kg/m2;既往史:吸烟18例,酗酒22例,其他9例。限制性输血组男25例,女13例,年龄28~76岁,平均(45.48±10.74)岁,BMI 21~25kg/m2,平均(23.39±1.02)kg/m2;既往史:吸烟17例,酗酒24例,其他7例。两组患者的性别、年龄等一般资料比较,差异无统计学意义(P<0.05)。
(1)纳入标准:①符合GIB的诊断标准[4],纳入病例均为首次发病;②经胃镜检查有可见出血。(2)排除标准:①合并心、肾等功能器官障碍者;②合并凝血障碍、血液系统疾病者;③存在禁忌证,无法接受研究者。本研究符合《赫尔辛基宣言》相关伦理准则。已免去知情同意及伦理审批。
1.2 方法
两组患者入院后,参考《消化道静脉曲张及出血的内镜诊断和治疗规范试行方案》[5](2009年),给予常规治疗,具体方法为:在患者体内留置胃管、洗胃,患者在治疗期间禁食,给予患者药物止血、修复黏膜等操作。开放性输血组患者实行开放性输血策略,在患者体内Hb水平低于80g/L时,输入全部失血量的RBC悬液,输血目标为Hb上升至90~110g/L。
限制性输血组患者实行限制性输血策略,在患者体内Hb水平低于60g/L时对患者进行输血,输入RBC悬液为失血量的30%~50%即可,输血目标为Hb上升至70~90g/L。
1.3 观察指标
(1)止血率、再出血率:记录治疗24h、48h和72h后两组患者的止血率及治疗48h和72h后两组患者的再出血率。以患者止血后复发便血、呕血等情况为判定指标。(2)输血不良事件:治疗72h后,统计两组患者出现输血不良事件的情况,包括体温升高、细菌感染、输血反应等,计算输血不良事件发生率。输血不良事件发生率=出现输血不良事件例数/总例数×100%。(3)血液流变学指标:治疗前和治疗72h后,采集两组患者12h空腹静脉血5mL,置于含促凝剂的真空采血管内,检测凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、全血黏度(mPas)、血浆黏度(PV)及红细胞(RBC)比容(HCT)。应用全自动血凝仪(日本希森美康公司,CA1500)检测PT、APTT;应用全自动血液流变仪(普利生,LBY-N7500B)检测mPas、PV和HCT。(4)预后情况:治疗前和治疗72h后,采用Blatchford评分系统[6]评估两组患者的病情程度,总分23分,根据得分划分为低危(<6分)、中高危(≥6分),患者得分越高表明病情程度越严重;采用疼痛视觉模拟评分[7](VAS)评估两组患者的疼痛程度,总分10分,根据得分划分为无痛(0分)、轻微疼痛(0~3分)、中度疼痛(4~6分)、重度疼痛(7~10分),患者得分越高表明疼痛感越强。
1.4 统计学方法
2 结果
2.1 两组患者的止血率及再出血率比较
限制性输血组患者治疗后24h的止血率为30.95%高于开放性输血组的7.89%(P<0.05);限制性输血组患者治疗后48h、72h的止血率分别为66.67%和90.48%与开放性输血组的52.63%和84.21%比较,差异无统计学意义(P>0.05);限制性输血组患者再出血率为2.38%低于开放性输血组的18.42%(P<0.05),见表1。

表1 两组患者的止血率及再出血率比较[n(%)]
2.2 两组患者体温升高、细菌感染等不良事件发生率比较
限制性输血组患者体温升高、细菌感染等输血不良事件的发生率为2.38%低于开放性输血组的15.79%(P<0.05),见表2。
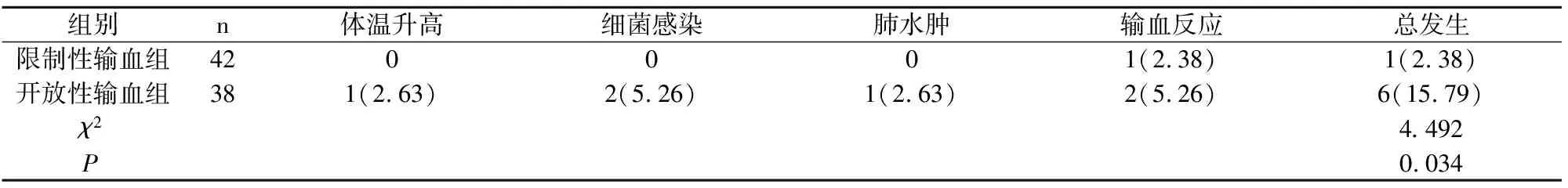
表2 两组患者体温升高、细菌感染等不良事件发生率比较[n(%)]
2.3 两组患者的血液流变学指标比较
治疗前,限制性输血组和开放性输血组患者的PT、APTT、mPas、PV和HCT比较,差异无统计学意义(P>0.05);治疗72h后,限制性输血组和开放性输血组患者的PT、APTT、mPas、PV和HCT高于治疗前(P<0.05),且限制性输血组患者的PT、APTT、mPas、PV和HCT高于开放性输血组(P<0.05),见表3。

表3 两组患者的血液流变学指标比较
2.4 两组患者的预后情况比较
治疗前,限制性输血组和开放性输血组患者的Blatchford和VAS评分比较,差异无统计学意义(P>0.05);治疗72h后,限制性输血组和开放性输血组患者的Blatchford和VAS评分低于治疗前(P<0.05),且限制性输血组患者的Blatchford和VAS评分低于开放性输血组(P<0.05),见表4。

表4 两组患者的预后情况比较分)
3 讨论
GIB患者的临床表现具有特异性,主要是由于不同患者的出血部位、出血程度的不同导致的,一般慢性GIB患者出血少量,无明显症状,患者自身不易发觉;急性GIB患者出血量大,患者出现头晕、心悸、乏力、口干等症状,随着出血量的增加,患者会出现血压降低的现象,严重可导致患者休克。同时,GIB患者常伴随腹部疼痛、体温上升、呕吐血液、黑便等症状[8]。对于此种情况,临床多采取输血治疗。
PT是指当血浆中的血小板含量低于正常值时,在缺乏血小板的血浆中加入过量的凝血酶原酶复合物和钙离子,使凝血酶原得以转化为凝血酶,从而作用于血浆,使血浆凝固耗费的时间,PT反映了血浆凝血因子的活性[9];APTT在临床上常常作为检测内源性凝血系统凝血活性的敏感度进行筛选试验,其对于内源性参与血液凝固过程的蛋白质组分缺乏及与之相关的某些抑制物的监测、异常静脉血栓形成时发生的止血障碍筛检、肝素治疗的监测、弥散性血管内凝血(DIC)的早期诊断等方面均具有一定的作用[10];mPas是将PV、血细胞压比、RBC变形性和聚集能力、血小板和白细胞流变特性等指标联合起来的综合表现,由于血液的流动状况不同以及其他条件影响而引起的血黏度改变,当血液流动性低时,血黏度高,随着血液流动性的逐渐升高,血黏度逐渐下降,最后趋向一个平稳的数值[11];PV是决定mPas值的重要因素之一,其值主要取决于血浆蛋白,尤其是血浆蛋白中的纤维蛋白原、脂蛋白和球蛋白的浓度[12];HCT是指RBC在全血容积中的占比,反映了RBC和血浆的比例,是影响血黏度的主要因素[13]。
本次研究结果显示,限制性输血组患者治疗后24h的止血率为30.95%高于开放性输血组的7.89%(P<0.05);限制性输血组患者再出血率为2.63%低于开放性输血组的21.88%(P<0.05);限制性输血组患者体温升高、细菌感染等输血不良事件的发生率为2.38%低于开放性输血组的15.79%(P<0.05);治疗72h后,限制性输血组和开放性输血组患者的PT、APTT、mPas、PV和HCT高于治疗前(P<0.05),且限制性输血组患者的PT、APTT、mPas、PV和HCT高于开放性输血组(P<0.05)。表明限制性输血对于帮助GIB患者止血更加快速且高效,患者在治疗后再出血的情况也相对降低,输血不良事件的发生风险低于开放性输血,对于提高患者的血液流动性具有一定的作用。分析原因可能是由于采用限制性输血策略的患者在Hb水平低于70g/L时才开始输血,更好地激活了机体自我修复调节能力,在出血早期就起到了止血的效果,避免凝血功能的紊乱,对于出血情况有一定的控制作用,又降低了患者治疗后出现再次出血的情况,同时,限制性输血输入的血量较少,降低了输血产生的侵入性损害,降低了输血不良事件的发生[14];而采用开放性输血策略的患者在尚未止血前就大量输血,一定程度上抑制了患者体内凝血因子的活性,反而造成止血效果的下降。
本次研究结果显示,治疗72h后,两组患者的Blatchford和VAS评分低于治疗前(P<0.05),且限制性输血组患者的Blatchford和VAS评分低于开放性输血组(P<0.05)。表明采用限制性输血相比于开放性输血对于改善GIB患者的预后效果更高。分析原因可能由于限制性输血既补充了出血消耗,又降低了输血本身所带来的损伤,在帮助患者快速止血、疾病恢复等方面发挥一定的作用[15],这种情况下,上述两种输血策略相比,采用限制性输血的患者具有更好的转归及预后,限制性输血在一定程度上安全地降低了输血目标值,且不会对患者产生不良影响。
综上所述,对于GIB患者采用限制性输血策略可以有效提高止血率,降低治疗后再出血情况的发生率,减少输血不良事件的发生率,提高患者体内的血液流动性,降低患者的病情严重程度,具有帮助患者减轻疼痛,改善预后的作用。
