未足月胎膜早破患者绒毛膜羊膜炎发生状况及影响因素
2023-09-02邱霞卢海英
邱霞 卢海英
(1 河南省商丘市中医院妇产科 商丘 476000;2 河南省宁陵县人民医院妇产科 宁陵 476700)
未足月胎膜早破是一种常见的产科疾病,好发于孕37 周前,多由创伤、感染、胎膜受力不均等因素所致[1~2]。当胎膜破裂后,羊膜腔与外界产生可流动通道,而后外界的病菌、支原体等微生物容易经阴道、宫颈口、可流动通道进入羊膜腔内,诱发绒毛膜羊膜炎[3~4]。而绒毛膜羊膜炎可导致孕妇出现心率增快、体温升高等不适症状,如不加以控制,会进一步影响胎儿的脑部发育,甚至诱发孕妇早产或流产,增加不良妊娠结局发生率。尤其对于未足月胎膜早破患者,因胎儿发育未完全,此时若再合并绒毛膜羊膜炎,则导致新生儿死亡、新生儿肺炎等不良新生儿结局发生率更高[5]。因此,应重点关注未足月胎膜早破绒毛膜羊膜炎的发生情况,并积极探寻影响未足月胎膜早破患者绒毛膜羊膜炎发生的因素,以期可通过提前干预的方式来降低未足月胎膜早破患者绒毛膜羊膜炎的发生率。现报道如下:
1 对象和方法
1.1 研究对象 回顾性分析医院2021年1月至2022年12月收治的65 例未足月胎膜早破患者临床资料。患者年龄21~35 岁,平均年龄(26.98±2.84)岁;体质量54~78 kg,平均体质量(65.84±5.51)kg;初产妇:是23 例,否42 例;既往吸烟史:有16 例,无49 例。
1.2 入选标准 纳入标准:(1)符合《妇产科学》[6]中胎膜早破诊断标准;(2)根据产妇末次月经及影像学检查,妊娠超过24 周但未达37 周;(3)妇科检查见阴道内有羊水流出;(4)临床病历资料完整;(5)产妇在医院建卡产检,完成分娩;(6)胎盘胎膜脐带有常规病理检查结果。排除标准:(1)存在严重肝肾功能障碍;(2)存在精神类疾病,无法配合完成检查;(3)存在感染性疾病;(4)存在先天性子宫发育畸形;(5)入院时已进入产程;(6)入院3 周内曾接受过糖皮质激素类药物治疗;(7)合并其他妊娠并发症,如妊娠高血压、妊娠糖尿病等。本研究经医院医学伦理委员会审核批准通过。
1.3 干预方法 根据《妇产科学》中相关标准,对未足月胎膜早破孕妇进行适当干预,并根据妊娠周数、母胎情况、家属意愿等综合评估,选择合适处理方案,如终止妊娠、期待保胎治疗等。干预措施:安排孕妇即刻入院,保证绝对卧床,同时通过胎心监护仪监护胎儿情况,如有不适及时处理;卧床期间4~8 h 监测一次孕妇体温、心率等变化情况;通过血常规检查明确有无指标异常升高;观察孕妇羊水的形状、子宫有无压痛等;减少或尽量避免不必要的妇科检查;根据孕妇孕周及胎儿发育情况,若无妊娠禁忌,则给予促胎肺成熟、抗生素预防感染、抑制宫缩等期待疗法;若出现明显羊膜腔感染征象、胎儿窘迫等,则需立即通过剖宫产或引产终止妊娠,并将新生儿转入新生儿重症监护室(NICU)观察及治疗;对于孕周≥34 周且宫颈成熟、胎肺成熟孕妇,可引产,同时将新生儿转入NICU 观察。
1.4 观察指标
1.4.1 基线资料收集 由研究者设计基线资料调查表,通过查阅病历收集并对比所有患者年龄、体重、体温(取入院当天首次测量的体温)、人工流产史(有、无)、贫血(是、否)、初产(是、否)、既往吸烟史(有、无)、胎位异常(是、否)、分娩方式(剖宫产、非剖宫产)、破膜至分娩时间、羊水过少(是、否)、糖尿病史(有、无)、产次、破膜孕周、产前白细胞计数、产前C 反应蛋白(CRP)。
1.4.2 绒毛膜羊膜炎判定 参照《妇产科学》中相关内容判定绒毛膜羊膜炎。临床绒毛膜羊膜炎:分娩前孕妇体温≥38℃且存在下述表现中的一种:(1)孕妇阴道分泌物存在异味;(2)胎心率基线不低于160次/min 或孕妇心率不低于100 次/min;(3)血常规检查中白细胞计数值≥15×109/L;(4)子宫异常敏感,触摸有明显压痛。组织学绒毛膜羊膜炎:于分娩后,取孕妇的胎盘子面、羊膜绒毛膜拭子进行病理学检查,若每高倍视野下多形核巨细胞浸润个数超过5 个。符合以上标准即可诊断为发生绒毛膜羊膜炎。
1.4.3 羊水过少判定 于入院当天,通过B 超测量孕妇羊水情况,若测得羊水暗区最大深度≤2 cm 或羊水指数≤5 cm,即可诊断为羊水过少。
1.5 统计学方法 使用统计学软件SPSS25.0 对本研究数据进行处理,所有资料均经Shapiro-Wilk 正态性检验,且符合正态分布采用(±s)表示,组间采用独立样本t检验,计数资料用%表示,采用χ2检验,通过点二列相关性分析破膜至分娩时间、羊水过少、糖尿病史与未足月胎膜早破患者绒毛膜羊膜炎发生的关系,采用Logistic 回归分析检验未足月胎膜早破患者绒毛膜羊膜炎发生的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 未足月胎膜早破患者绒毛膜羊膜炎发生状况65 例未足月胎膜早破患者中发生绒毛膜羊膜炎43例(组织学绒毛膜羊膜炎31 例、临床绒毛膜羊膜炎12 例),占比66.15%;未发生绒毛膜羊膜炎22 例,占比33.85%。
2.2 发生组与未发生组基线资料对比 两组破膜至分娩时间、羊水过少、糖尿病史、产前CRP 水平对比有明显差异(P<0.05);两组年龄、体质量、体温、人工流产史、贫血等对比无明显差异(P>0.05)。见表1。
表1 两组基线资料对比(±s)

表1 两组基线资料对比(±s)
相关资料未发生组(n=22)发生组(n=43)t/χ2P年龄(岁)体重(kg)体温(℃)人工流产史[例(%)]0.2440.1970.9050.1900.8080.8440.3690.663贫血[例(%)]0.3300.566初产[例(%)]0.1850.667既往吸烟史[例(%)]0.0640.800胎位异常[例(%)]有无是否是否有无是否0.0240.876分娩方式[例(%)]剖宫产非剖宫产26.86±2.5765.65±5.3637.18±0.3412(54.55)10(45.45)16(72.73)6(27.27)7(31.82)15(68.18)5(22.73)17(77.27)3(13.64)19(86.36)18(81.82)4(18.18)27.05±2.9965.94±5.6537.10±0.3421(48.84)22(51.16)34(79.07)9(20.93)16(37.21)27(62.79)11(25.58)32(74.42)8(18.60)35(81.40)36(83.72)7(16.28)0.0001.000
续表
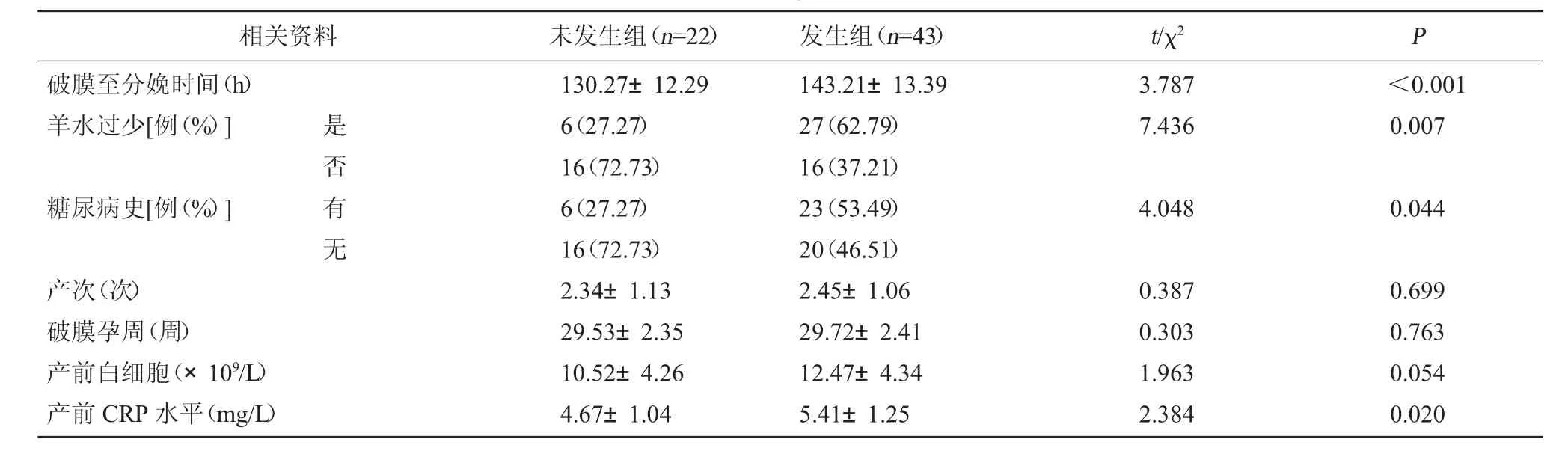
表1 两组基线资料对比(±s)
相关资料未发生组(n=22)发生组(n=43)t/χ2P破膜至分娩时间(h)羊水过少[例(%)]3.7877.436<0.0010.007糖尿病史[例(%)]是否有无4.0480.044产次(次)破膜孕周(周)产前白细胞(×109/L)产前CRP 水平(mg/L)130.27±12.296(27.27)16(72.73)6(27.27)16(72.73)2.34±1.1329.53±2.3510.52±4.264.67±1.04143.21±13.3927(62.79)16(37.21)23(53.49)20(46.51)2.45±1.0629.72±2.4112.47±4.345.41±1.250.3870.3031.9632.3840.6990.7630.0540.020
2.3 相关性分析 经点二列相关性分析,破膜至分娩时间、羊水过少、糖尿病史与未足月胎膜早破患者绒毛膜羊膜炎发生有关(P<0.05)。见表2。

表2 破膜至分娩时间等与未足月胎膜早破绒毛膜羊膜炎的相关性
2.4 未足月胎膜早破患者绒毛膜羊膜炎发生状况的影响因素分析 将破膜至分娩时间、羊水过少、糖尿病史作为自变量,具体赋值情况见表3,将未足月胎膜早破患者绒毛膜羊膜炎发生情况作为因变量(0=未发生,1=发生)。通过Logistic 回归分析结果显示,破膜至分娩时间长、羊水过少、糖尿病史是未足月胎膜早破患者绒毛膜羊膜炎发生的危险因素(OR>1,P<0.05)。见表4。

表3 主要资料变量分析

表4 未足月胎膜早破绒毛膜羊膜炎发生的Logistic 回归分析结果
3 讨论
绒毛膜羊膜炎是胎盘绒毛膜和羊膜部位发生的急性炎症,多与病原微生物进入羊膜腔诱发感染有关[7]。当孕妇发生绒毛膜羊膜炎时,各种入侵羊膜腔内的细菌、病毒会慢慢浸润绒毛膜、胎盘等胎儿发育所必需部位,使胎儿无法汲取生长所需要的营养和氧气,最终诱发胎儿窘迫、新生儿窒息等不良结局[8~9]。
本研究结果显示,未足月胎膜早破患者绒毛膜羊膜炎发生率高达66.15%,且以组织学绒膜羊膜炎为主。分析其原因,胎膜破裂会破坏羊膜内腔封闭性,使细菌容易借破裂缝隙进入羊膜腔内,造成羊水、胎盘或胎儿感染,且破裂时间越长,感染的可能性越大[10~11]。未足月胎膜早破患者因胎儿发育未完全,故在排除妊娠禁忌后,多采用期待疗法来帮助孕妇继续妊娠,促进胎肺发育,但这也在无形中延长了胎膜破裂时间,导致未足月胎膜早破患者绒毛膜羊膜炎的发生率相对较高[12]。但因绒毛膜羊膜炎早期多无明显症状和不良反应,大多患者均是通过产后胎盘病理检查确诊,故临床中组织学绒毛膜羊膜炎的诊出率比临床绒毛膜羊膜炎高。但无论是哪一种绒毛膜羊膜炎,均会对产妇及新生儿产生影响,应对其加以重视,以便早期发现可能影响新生儿发育的并发症,及时干预,助力新生儿健康成长。
经Logistic 回归分析,羊水过少、破膜至分娩时间、糖尿病史是未足月胎膜早破患者绒毛膜羊膜炎发生的影响因素。分析其原因为:(1)羊水过少:羊水是胎儿赖以生存的基础[13]。而随着研究的深入发现,羊水具有较好的抑菌作用,可抵御来自羊膜腔外界的病原菌感染[14]。因此当羊水量减少时,病原菌感染风险较高,进而增加绒毛膜羊膜炎发生的风险。(2)破膜至分娩时间:绒毛膜羊膜炎主要由病原菌经由胎膜破裂缝隙进入羊膜腔感染所致,且羊膜破裂持续的时间越长,羊膜腔越容易被病原菌感染,所以随着破膜至分娩时间的增加,绒毛膜羊膜炎的发生可能性升高[15]。此外,随着破膜至分娩时间的增加,羊膜腔内的羊水量会逐渐减少,羊膜腔越容易被感染,绒毛膜羊膜炎发生率增高。(3)糖尿病史:糖尿病患者因胰岛素分泌异常,所以血液多呈高糖状态。而这种异常的高糖血液状态易滋生病菌并促进其生长和繁殖,继而诱发感染。所以对于存在糖尿病史的未足月胎膜早破患者,其身体易受病菌侵袭,发生绒毛膜羊膜炎的可能性也相对较高。此外,对于存在糖尿病史的胎膜早破孕妇,身体循环代谢控制不佳,免疫球蛋白补体和抗体合成受限,导致孕妇防御功能存在缺陷,进而增加绒毛膜羊膜炎的发生率。
针对上述影响因素,可采取以下措施预防绒毛膜羊膜炎的发生:(1)在胎膜早破后应及时关注孕妇羊水量变化,对于羊水过少孕妇,应及时检测体温、胎心等,如有异常,及时采取干预措施;(2)根据孕妇的身体状况及胎儿发育情况,选择合适的分娩方法,在保证安全的前提下尽可能缩短破膜至分娩时间;(3)对于存在糖尿病史的胎膜早破孕妇,应通过科学的降糖方式来维持血糖水平在正常范围,减少受病菌感染概率;此外在期待治疗过程中,还应密切注意孕妇的生命体征变化,及时识别孕妇有无发生感染,必要时可通过药物来预防感染发生。
综上所述,未足月胎膜早破患者有一定的绒膜羊膜炎发生风险,且以组织学绒膜羊膜炎为主,破膜至分娩时间、羊水过少、糖尿病史是影响其发生的因素,临床上应对其多加关注,以降低绒毛膜羊膜炎发生的可能性。
