乳腺锥光束CT平扫在乳腺病灶筛查及性质评估中的应用价值分析
2023-08-31吴晓兰何慕真福建省立医院福建福州350001
吴晓兰 何慕真 福建省立医院 (福建 福州 350001)
内容提要: 目的:探讨乳腺锥光束CT(Cone Beam Breast CT,CBBCT)平扫在乳腺病灶筛查及性质评估中的应用价值。方法:收集2020年6月~2022年6月在本院接受乳腺结节切除术的患者178例作为研究对象,分别采用锥光束乳腺CT平扫、数字乳腺X射线摄影(Digital Mammography,DM)进行术前检查,对比其乳腺结节检出率、乳腺癌诊断准确率的差别。结果:CBBCT平扫、DM对乳腺腺体分型的Kappa值为0.611,P<0.05,两种检查方式之间对乳腺腺体类型的评估结果具有一致性。178例患者中,经病理证实共227个病灶(119个恶性、108个良性),其中DM检出160个病灶、检出率为70.48%;CBBCT平扫检出227个病灶,检出率为100%。CBBCT平扫的乳腺结节检出率高于DM,差异有统计学意义(P<0.05)。CBBCT平扫诊断乳腺癌的灵敏性为86.11%、特异性为97.10%;DM诊断乳腺癌的灵敏性为72.09%、特异性为90.88%。CBBCT平扫、DM诊断乳腺癌的灵敏度、特异度差异无统计学意义(P>0.05)。ROC曲线显示,CBBCT平扫诊断乳腺癌的效能优于DM(P<0.05)。结论:CBBCT平扫有助于乳腺结节检出率、乳腺癌诊断率的提升,是一种理想的术前检查手段。
乳腺癌是目前国内女性发病率最高的恶性肿瘤性疾病,占所有恶性肿瘤的24.2%,具体不同地区的人群发病率存在部分差异。目前全球乳腺癌发病率接近0.03%,好发于40~60岁女性,具体发病机制不明,可能与激素水平、家族遗传、环境因素、纤维囊性变等均相关。早期筛查乳腺病灶并采取针对性干预措施,是目前临床优化乳腺癌治疗预后的关键所在。乳腺B超、数字乳腺X射线摄影(Digital Mammography,DM)等超声及影像学检查手段已经是最常规的乳腺结节筛查及性质评估手段,但是在具体手术过程中仍发现较多小结节未被查出,可能影响治疗开展。寻找更为敏感高效的筛查手段是乳腺癌研究的重点及热点之一,乳腺锥光束CT(Cone Beam Breast CT,CBBCT)是一种新型乳腺三维影像设备,其检查过程中可消除组织重叠并充分显示病灶特征,在空间分辨率、各向同性等方面均有较大优势,且该CBBCT平扫过程中不需压迫即可全方位、多角度观察乳腺内部形态,十分适合中国女性乳房。CBBCT增强检查已经被证实在致密类乳腺内病灶诊断、乳腺非肿块强化病变诊断中具有较高价值。但是造影剂注入可能致部分患者过敏并引发其他不良反应,限制了其临床应用。CBBCT平扫检查无需造影剂,能在乳腺癌结节筛查、鉴别中发挥同样的积极作用,可能突破目前乳腺癌早期筛查的瓶颈,但是目前关于CBBCT平扫的研究开展有限[1-3]。本次研究探讨CBBCT平扫在乳腺病灶筛查及性质评估中的应用价值,旨在为此类患者的早期筛查方式选择提供借鉴。
1.资料与方法
1.1 临床资料
收集2020年6月~2022年6月在本院接受乳腺结节切除术的患者178例作为研究对象,根据乳腺结节的术中病理结果,将所有入组患者分为乳腺癌组(n=105)、乳腺腺瘤组(n=73),两组患者的年龄、体质指数、病灶位置等基础资料分布差异无统计学意义(P>0.05),具有可比性。所有入组患者本人均签署知情同意书,本院伦理委员会审核批准此次研究计划。
纳入标准:①有手术指征,术中病理确诊结节性质为乳腺癌或者乳腺腺瘤;②首次接受乳腺手术治疗,术前1年内无外科手术史;③患者年龄>18周岁且<80周岁;④全程配合治疗及检查,临床资料完整。排除标准:①合并其他部位恶性肿瘤病史;②合并严重心肝肾功能不全、自身免疫性疾病、血液系统疾患等;③妊娠或者哺乳期女性。
1.2 方法
CBBCT检查:患者取仰卧位,使被检测乳房自然下垂于扫描孔内,双侧上臂向头侧伸直。根据扫描前定位图像选择最佳扫描参数,本次检查过程中设定管电流为50mA、管电压恒定为49kVp、X射线管单次脉冲时长8ms、单周扫描周期10s。进行单圈扫描成像、双乳交替进行。检查过程中患者屏气,先扫描健侧乳房、后扫描患侧,球管围绕乳房旋转360˚并采集300幅图像。
DM检查:行标准头尾位、内外斜位投照。摄影参数为电流50~60mA、电压25~35kV,乳腺加压厚度30~50mm。
1.3 图像分析
所有影像学图像均由同一名副高及以上医师进行读片,经冠状位、横断位、矢状位等3个方位对乳腺结节病灶进行综合判断,具体包括影像表现、腺体类型、BI-RADS分类。腺体类型具体可分为a型(脂肪型)、b型(散在纤维腺体型)、c型(不均匀致密型)、d型(极度致密型),非致密型乳腺包括a型、b型,致密型乳腺包括c型、d型。
1.4 统计学分析
采用软件SPSS20.0对文中数据进行处理,计量资料以±s表示,两组间比较采用独立样本t检验;计数资料以例数及百分率表示,两组间比较采用χ2检验。乳腺锥光束CT平扫对乳腺结节性质的辅助诊断价值分析采用受试者工作特征(Receiver Operating Characteristic,ROC)曲线。P<0.05为差异有统计学意义。
2.结果
2.1 乳腺癌组、乳腺腺瘤组患者的基础资料比较
乳腺癌组、乳腺腺瘤组患者的基础资料比较显示,乳腺癌组、乳腺腺瘤组患者的年龄、体质指数、病灶位置的分布差异无统计学意义(P>0.05),见表1。
表1.乳腺癌组、乳腺腺瘤组患者的基础资料比较 (±s)
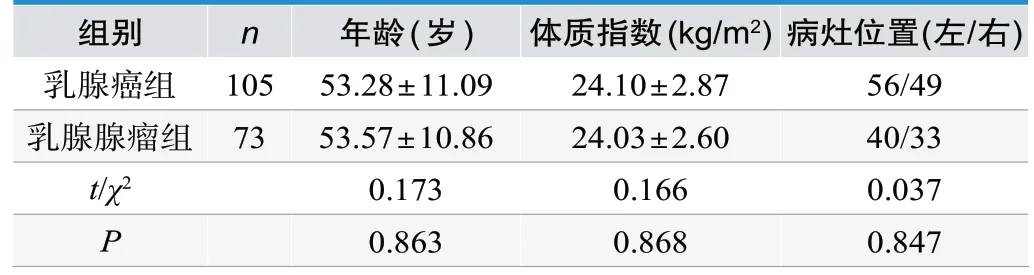
表1.乳腺癌组、乳腺腺瘤组患者的基础资料比较 (±s)
组别n年龄(岁)体质指数(kg/m2) 病灶位置(左/右)乳腺癌组 105 53.28±11.09 24.10±2.87 56/49乳腺腺瘤组 73 53.57±10.86 24.03±2.60 40/33 t/χ2 0.173 0.166 0.037 P 0.863 0.868 0.847
2.2 CBBCT平扫、DM对乳腺腺体类型的评估结果比较
CBBCT平扫、DM对乳腺腺体类型的评估结果显示:178例乳腺结节患者中,CBBCT平扫发现脂肪型7例、散在纤维腺体型23例、不均匀致密型113例、极度致密型35例,合计非致密型乳腺30例,致密型乳腺148例;DM检查发现脂肪型11例、散在纤维腺体型26例、不均匀致密型119例、极度致密型22例,合计非致密型乳腺37例,致密型乳腺141例。CBBCT平扫、DM对乳腺腺体分型的Kappa值为0.611,P<0.05,两种检查方式之间对乳腺腺体类型的评估结果具有一致性,见表2。
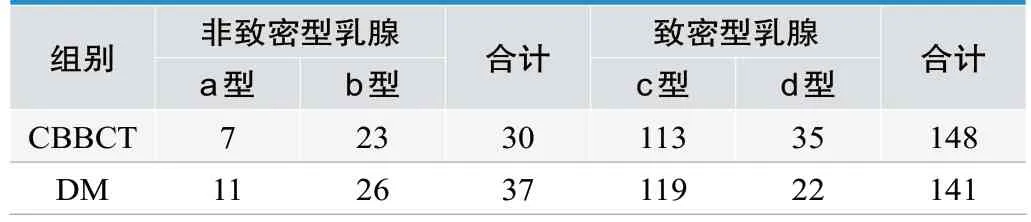
表2.CBBCT、DM对乳腺腺体类型的评估结果(n)
2.3 CBBCT、DM的影像学筛查结果比较
CBBCT、DM的影像学筛查结果显示:178例患者中,经病理证实共227个病灶(119个恶性、108个良性),其中DM检出160个病灶、检出率为70.48%;CBBCT平扫检出227个病灶,检出率为100%。CBBCT平扫的乳腺结节检出率高于DM,差异有统计学意义(P<0.05),见表3。
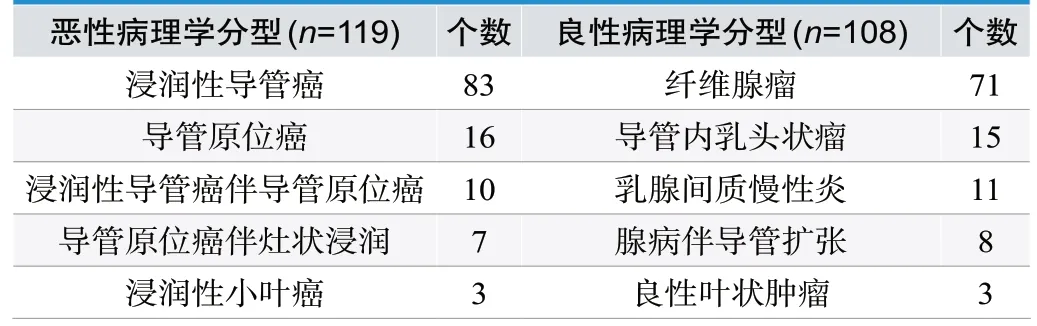
表3.所有病灶病理结果(n)
2.4 CBBCT及DM对乳腺癌诊断的准确率比较
CBBCT 及DM 对乳腺癌诊断的准确率结果显示:CBBCT 平扫诊断乳腺癌的灵敏性为86.11%、特异性为97.10%;DM 诊断乳腺癌的灵敏性为72.09%、特异性为90.88%。CBBCT平扫、DM诊断乳腺癌的灵敏度、特异度差异无统计学意义(P>0.05)。
CBBCT平扫的曲线下面积(Area Under Curve,AUC)为0.872(95%CI 0.809~0.935);DM的AUC值为0.697(95%CI 0.574~0.819),CBBCT 平扫诊断乳腺癌的效能优于DM(P<0.05),见图1。
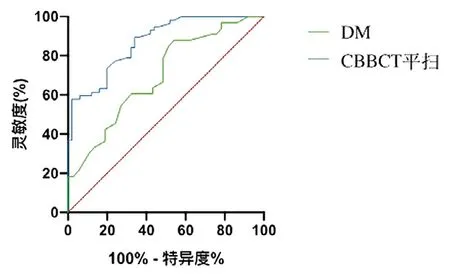
图1.CBBCT 及DM 对乳腺癌诊断的准确率
3.讨论
乳腺癌在我国发病率较高,且有逐年递增以及年轻化趋势。我国女性乳腺种类中以致密型乳腺的占比最高,而早期筛查确诊率并不高,是导致治疗预后不良的重要原因之一。有研究指出目前早期发现并行手术治疗的乳腺癌患者5年生存率可达70%以上,故不断革新检查手段、提高乳腺癌的早期发现率,是该领域研究的重点。CBBCT作为一种新型乳腺检查技术,其增强检查的敏感性及准确性已经被证实与乳腺增强磁共振成像相当,但是增强扫描过程中造影剂注入带来的身体损伤及过敏风险、以及扫描过程中的辐射问题,均使临床医师及患者在实际应用中存在顾虑。DM在临床中的应用十分广泛,但其本质为2D成像,但存在较多局限性,如检查过程中存在乳腺腺体组织的重叠致该检查手段在致密型腺体中的乳腺癌检出率较低。CBBCT平扫无需使用对比剂,有效规避了增强扫描的过敏风险及较高辐射,且成像时间短、分辨率高,可消除组织重叠、无需压迫乳腺,在多视角、多层厚、三维显示乳腺结构方面具有巨大优势[4-6]。
鉴于CBBCT平扫各方面的优势,文中将CBBCT平扫用于本院乳腺结节患者的术前筛查中,并与DM对比其应用优劣性。首先在腺体类型评估方面,CBBCT平扫所得结果为非致密型乳腺30例,致密型乳腺148例;DM所得结果为非致密型乳腺37例,致密型乳腺141例,两种检查结果的趋势基本一致,本次入院患者绝大多数为致密型乳腺,这与既往研究认为中国女性乳腺类型也吻合。但在后续乳腺结节检出率方面,两种检查手段显示出了明显差异,具体表现为DM检出160个病灶、检出率70.48%;CBBCT平扫检出227个病灶,检出率100%,CBBCT平扫的乳腺结节检出率高于DM。上述结果的出现原因是基于DM检查时需要挤压乳腺、造成腺体堆积,而CBBCT平扫能做到一次扫描即可对乳房完全覆盖且乳房为自然下垂、腺体向四周扩散,避免了检查过程中对周边小直径结节的遗漏。
除乳腺结节检出率外,结节性质判断的准确性是衡量某一检查手段临床应用可行性的最主要指标,也是决定其后续临床应用可行性、易推广性的关键所在。文中结果发现CBBCT平扫、DM在乳腺结节性质判断准确度方面存在明显差异。文中CBBCT平扫诊断乳腺癌的灵敏性86.11%、特异性为97.10%;DM诊断乳腺癌的灵敏性为72.09%、特异性为90.88%,两者在诊断灵敏度、特异度方面存在一定差异但经统计软件计算发现差异尚无统计学意义,这一结果的出现可能存在几方面原因,一方面可能与纳入病例数较少引起数据偏倚相关,另一方面可能是DM检查设备也在不断革新加上读片医师的经验丰富增加了其灵敏准确判读结果的可能性,再者可能由于DM检查过程中虽然对乳腺有一定挤压,但是DM上结节常显示为高密度病变或者钙化灶,有助于清楚观察病灶,因此在检查的灵敏度方面有所保障。但是ROC曲线显示CBBCT平扫诊断乳腺癌的效能优于DM,提示相较于DM、CBBCT平扫在鉴别乳腺结节性质方面的作用仍更具优势,该结果的出现可能与CBBCT平扫可让医师从多角度观察乳腺病变的特点相关,该检查结果不受腺体重叠影响,有助于医师快速准确地发现病变、评估病变。
综上所述,相较于传统DM检查,CBBCT平扫在提升乳腺结节检出率、优化诊断效能方面更具优势,在后续临床实践中可能将其作为常规检查手段之一、服务于乳腺癌的早期筛查。本次研究也存在纳入病例数及乳腺结节数有限的缺点,可能导致文中所得数据结果存在偏倚,后续可进一步拉长纳入病例的时间区间、增加样本量及乳腺结节数量,以进一步增加数据准确性并夯实相关结论。