CT灌注参数结合血清AFP、CEA、CA199对小肝癌与肝局灶性结节增生的鉴别价值
2023-08-26张小艳王梦王举华张岩
张小艳,王梦,王举华,张岩
(新乡市第一人民医院 1.CT室;2.内科,河南 新乡 453000)
肝局灶性结节增生是肿瘤样良性病变,早期病灶较小,缺乏明显症状,不易被临床发现[1]。小肝癌属于肝脏恶性病变,又称为亚临床肝癌,无明显症状和体征,单个结节也较小,直径一般不超过3 cm,并具有高发病率、高死亡率特点,临床需进行及时的诊治,否则将危害患者生命健康[2]。随着近几年影像学技术的发展,CT 灌注成像技术已成为CT 应用领域的前沿科技,也在肝脏良、恶性肿瘤鉴别诊断中应用越来越广泛[3]。但小肝癌和肝局灶性结节增生在CT 检查中均表现为肝脏占位性肿块,且病灶均较小,缺乏典型症状表现,临床鉴别存在难度,易出现误诊、漏诊的情况[4]。血清肿瘤标志物也是临床鉴别诊断良恶性肿瘤的主要手段,相关研究表明[5],甲胎蛋白(AFP)、癌胚抗原(CEA)、糖类抗原199(CA199)等肝癌标志物联合检测在鉴别诊断肝细胞癌中具有重要意义。因此,为提高小肝癌和肝局灶性结节增生鉴别诊断的准确性,本研究分析血清AFP、CEA、CA199 与CT 灌注参数单项及联合对小肝癌和肝局灶性结节增生的鉴别诊断价值,现将结果报道如下。
1 资料与方法
1.1 一般资料
将2019 年4 月至2022 年5 月新乡市第一人民医院收治的74 例小肝癌患者和81 例肝局灶性结节增生患者分别设为小肝癌组和结节组,对两组临床资料进行回顾分析。小肝癌组男42 例,女32 例;年龄34~75 岁,平均(55.33±2.24)岁。结节组男44 例,女37 例;年龄24~78 岁,平均(55.77±2.55)岁。两组年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①小肝癌组符合小肝癌相关诊断标准[6],并经影像学检查显示单个癌结节最大直径<3 cm 或相邻两个癌结节直径之和<3 cm;②结节组经病理或临床诊断确诊[7],且病灶≤5 cm;③临床资料完整;④无CT 禁忌证。排除标准:①肾功能障碍者;②合并精神疾病异常者;③合并免疫系统、凝血功能障碍者;④合并其他恶性肿瘤者;⑤继发性肝癌者;⑥近期使用过护肝药物者;⑦接受过放化疗治疗者;⑧合并其他肝胆疾病者;⑨转移性肝癌患者;⑩合并乙型肝炎病史者。
1.2 方法
CT 灌注参数检测:①CT 检查:扫描前30 min嘱咐患者饮水1 000 mL 充盈胃肠道。指导患者取仰卧位,屏气呼吸,于患者呼气末使用Siemens Sensation 16 排螺旋CT(德国西门子公司)平扫。扫描参数:电流260 mA,电压120 kV,螺距1.156∶1,厚层5 mm、间隔5 mm,矩阵512×512像素,转速0.8 s/r;扫描范围:由膈顶至肝部下缘,缓慢调整视窗使病灶充分显示,确定病灶部位后,选取病灶中心层面相邻5 层行CT 灌注扫描,静脉团注非离子型低渗对比剂欧乃派克15~20 mL(350 mg/mL),速率5 mL/s,待对比剂注入5 s 后对选定层面行连续动态扫描。②图像处理:应用Body PCT 肝脏灌注软件进行图像处理分析。于病灶内、脾实质区、门静脉、主动脉各选出1个感兴趣区(ROI),避开病灶边缘、血管及病灶内囊性坏死部分,脾缺失者用肾实质代替。通过CT 图像上同一层面不同时间ROI 的CT 值计算出相应指标参数,包括肝血流量(HBF)、肝血容量(HBV)、表面通透性(PS)、肝动脉灌注量(HAP)。
血清指标检测:采集患者清晨空腹静脉血6 mL,置于促凝管中,使用离心机以4 000 r/min离心10 min,分离血清,取上层清液,放于-70℃冰箱内储存。应用全自动化学发光免疫分析仪测定血清AFP、CEA、CA199 水平,操作过程严格按照仪器说明书进行检测。
1.3 观察指标
①小肝癌组和结节组患者CT 灌注参数比较;②小肝癌组和结节组患者血清AFP、CEA、CA199水平比较;③CT 灌注参数结合血清AFP、CEA、CA199 检测对小肝癌与肝局灶性结节增生的鉴别价值。
1.4 统计学方法
采用SPSS 26.0 软件进行数据处理。计量资料均行正态性检验,符合正态分布的计量资料以均数±标准差(±s)表示,采用独立样本t检验,不符合正态分布的计量资料以中位数与四分位数间距[M(P25,P75)]表示,采用Mann-WhitneyU检验;计数资料以百分率(%)表示,采用χ2检验;应用受试者工作特征(ROC)曲线分析CT 灌注参数结合血清AFP、CEA、CA199 对小肝癌与肝局灶性结节增生的鉴别价值。P<0.05 为差异有统计学意义。
2 结果
2.1 两组CT 灌注参数比较
小肝癌组HBF、HBV 均高于结节组,差异有统计学意义(P<0.05),HAP 低于结节组,差异有统计学意义(P<0.05)。见表1。
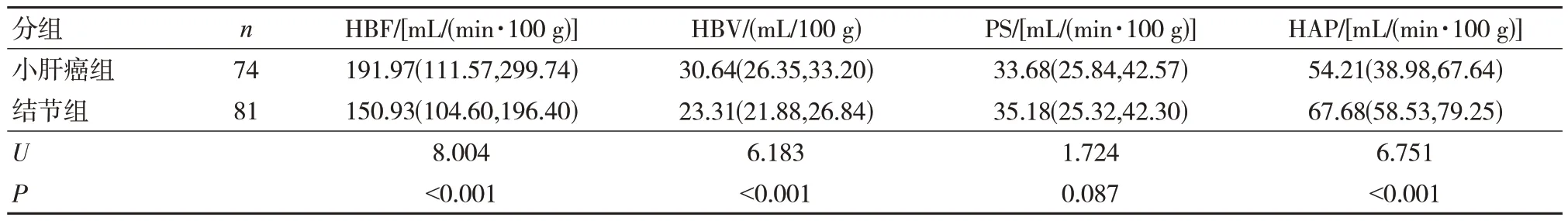
表1 两组CT 灌注参数比较 [M(P25,P75)]
2.2 两组血清AFP、CEA、CA199 水平比较
小肝癌组AFP、CEA、CA199 水平均高于结节组,差异有统计学意义(P<0.05)。见表2。

表2 两组血清AFP、CEA、CA199 水平比较 [M(P25,P75)]
2.3 CT 灌注参数对小肝癌与肝局灶性结节增生的鉴别价值
CT 灌注参数HBF、HBV、HAP 三项指标联合诊断小肝癌与肝局灶性结节增生的灵敏度、特异度、曲线下面积(AUC)分别为83.78%、74.07%、0.799,其灵敏度、AUC 均高于单一参数鉴别诊断。见表3、图1。
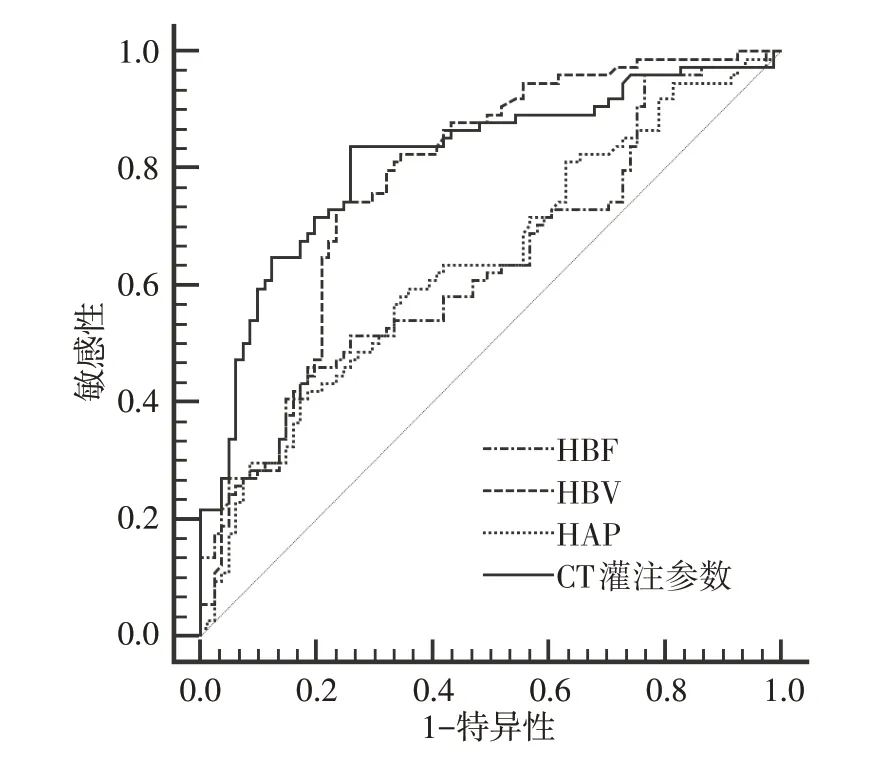
图1 CT 灌注参数对小肝癌与肝局灶性结节增生的鉴别价值
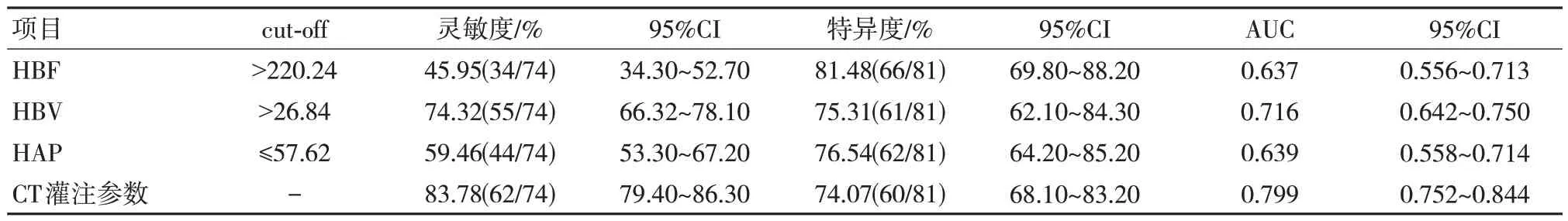
表3 CT 灌注参数对小肝癌与肝局灶性结节增生的鉴别价值
2.4 CT 灌注参数结合血清AFP、CEA、CA199对小肝癌与肝局灶性结节增生的鉴别价值
CT 灌注参数结合血清AFP、CEA、CA199 检测小肝癌与肝局灶性结节增生的灵敏度、特异度、AUC 分别为94.59%、67.90%、0.907,其灵敏度、AUC 均高于单一指标鉴别诊断。见表4、图2。
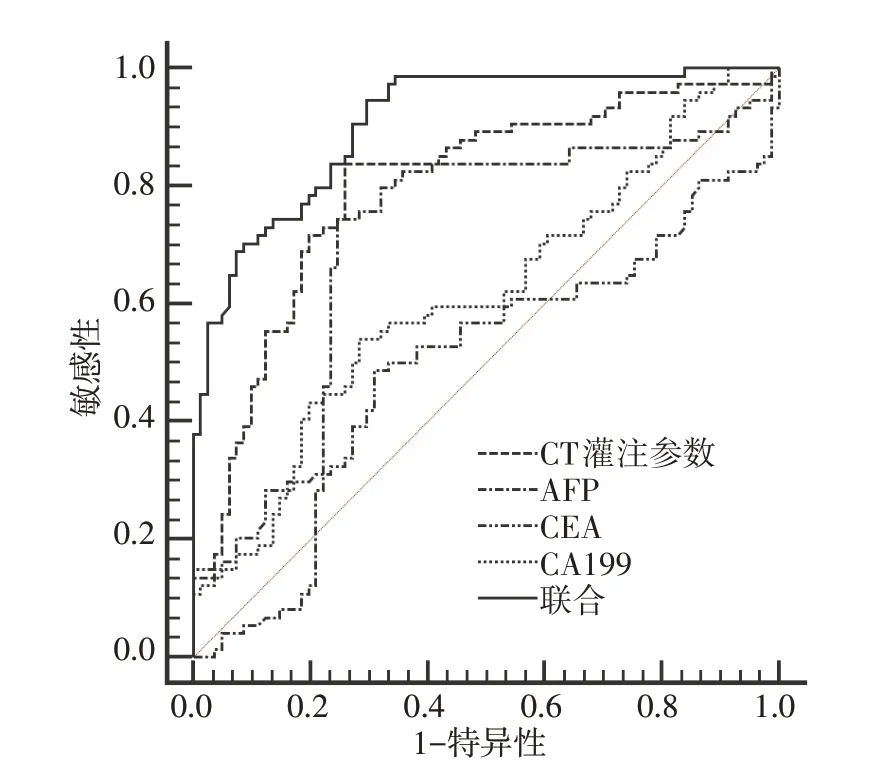
图2 CT 灌注参数结合血清AFP、CEA、CA199对小肝癌与肝局灶性结节增生的鉴别价值
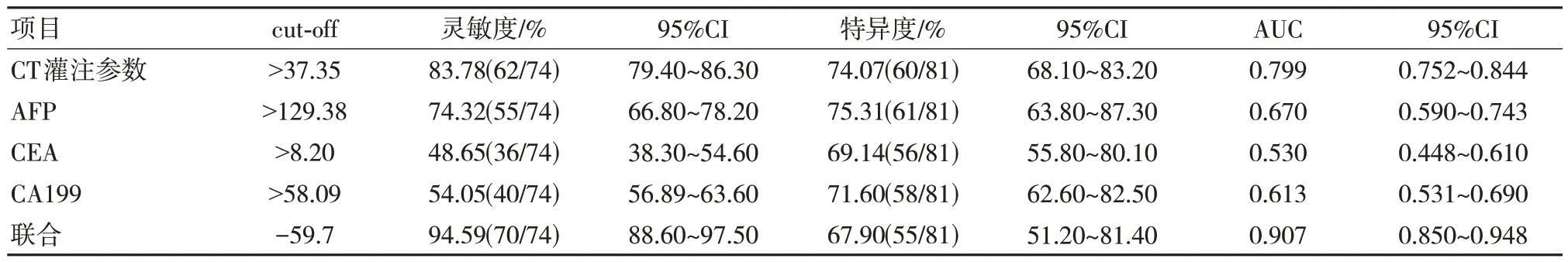
表4 CT 结合血清AFP、CEA、CA199 检测对小肝癌与肝局灶性结节增生的鉴别价值
3 讨论
肝局灶性结节增生又称为肝错构瘤、局灶性硬化,早期发病缺乏典型影像学特征,不易诊断及鉴别[8]。由于此类疾病种类较多,成分多样,多数无明显症状,且与小肝癌临床症状类似,主要表现为腹痛、不适、包块等,易发生混淆而误诊[9]。当前,随着影像学技术的发展,肝癌、肝局灶性结节增生检出率虽然越来越高,但两者之间的鉴别仍然是临床诊断的难点。
肝肿瘤血管生成是肿瘤所致的最重要的血运改变,对肿瘤的生长、分级转移、预后等具有重要的影响,故肿瘤新生血管情况是评价肿瘤良恶性的重要指标,而CT 灌注参数可以反应肿瘤血管生成所发生的变化[10]。本研究结果显示,小肝癌组患者CT 灌注参数HBF、HBV 均高于结节组,HAP 低于结节组,说明小肝癌与肝局灶性结节血流参数存在差异,可能对二者鉴别诊断具有重要参考价值。小肝癌和肝局灶性结节增生均属于血供肿瘤,其中小肝癌是病变导致的血管出现扭曲或改变,此类患者新生血管基底膜不完整,血管通透性大,血流量高,造成动脉供血量上升,并随着病情进展升高[11]。肝局灶性结节增生由于肝动脉、静脉血管畸形,导致肝血流持续性增加,周围肝组织假瘤样增生[12],患者肝动脉血流虽有所升高,但与小肝癌患者仍存在差异。因此,小肝癌患者CT 灌注参数HBF、HBV 高于肝局灶性结节组。另外,小肝癌患者受肿瘤生长因子的作用虽出现许多新生肿瘤毛细血管,但走形不规则,管腔大小不一[13],而肝局灶性结节增生患者病变中央存在异常粗大的动脉,其管径与小肝癌比较,相对较大[14],故肝局灶性结节增生患者HAP 高于小肝癌患者。本研究结果显示,CT 灌注参数联合鉴别小肝癌与肝局灶性结节增生的灵敏度、特异度、AUC 分别为94.59%、70.37%、0.907,与单独鉴别比较,灵敏度和AUC 均有所提升,但特异度相对较低,因此,仅依靠CT 灌注参数进行鉴别,结果仍存在一定偏差。
本研究发现,小肝癌组AFP、CEA、CA199水平均高于结节组,提示小肝癌患者AFP、CEA、CA199 水平高于肝局灶性结节增生患者。AFP 主要由肝细胞和卵黄囊合成并分泌,是胚胎期重要血清成分,在小肝癌患者中呈现高表达可能是由于部分AFP 可在肝细胞肿瘤及部分肝外肿瘤细胞合成并分泌[15]。目前,AFP 已作为诊断肝癌和预测复发的常用血清学指标,但临床发现约有10%~30%肝癌患者AFP 水平正常,且活动性肝炎、妊娠等患者也会出现AFP 升高,仅依靠AFP 诊断易出现误诊情况[16]。CEA 是可溶性蛋白,CA199 是消化道肿瘤细胞株分泌的糖类抗原,两者均在肝癌组织中呈现高表达,这与既往研究报道一致[17],但CEA 在心血管疾病、炎症性肠病等患者中水平也均升高,CA199 在肝硬化、胆石症、糖尿病、慢性胰腺炎等患者中也会出现一过性水平升高,两者对肝癌诊断缺乏专一性,诊断效能有待提高[18-19],因此需联合影像学检查以提高临床鉴别价值。本研究将CT 灌注参数联合AFP、CEA、CA199,从肿瘤血管血运和肿瘤标志物方面结合对小肝癌与肝局灶性结节增生进行鉴别诊断,联合诊断在未明显降低特异度的同时有效提升了灵敏度,进而提高了诊断价值,具有重要的临床应用价值。
综上所述,小肝癌患者CT 灌注参数HBF、HBV 和血清AFP、CEA、CA199 均高于肝局灶性结节增生,HAP 低于肝局灶性结节增生患者,CT灌注参数和血清AFP、CEA、CA199 均有助于临床鉴别诊断小肝癌与肝局灶性结节增生,但联合鉴别诊断价值更高。
