氯吡格雷对后循环脑梗死患者神经功能、血小板活化程度及MCP-1 水平的影响
2023-08-19张宝亮张云乔向向
张宝亮 张云 乔向向
(河南科技大学第二附属医院神经内科,河南 洛阳 471000)
后循环脑梗死是临床常见的脑梗死类型之一,指发生在椎基底动脉系统中的脑动脉梗阻综合征,梗阻部位可发生在基底动脉起始部、基底动脉中部,也可发生在基底动脉尖;主要影响患者枕叶、脑干、小脑、丘脑、内耳等部位;临床症状以头晕恶心、共济失调、四肢瘫痪等为主,部分患者还会出现昏迷、高热、针尖样瞳孔等高危症状,危及患者生命[1]。相关研究结果显示,后循环脑梗死的死亡率在5%左右,其中基底动脉闭塞的死亡率在后循环脑梗死患者中的死亡率高达90%,治疗后存活率仅为50%,因此在疾病发现早期给予患者抗凝药物治疗是重中之重[2]。目前临床常用的治疗药物主要以阿司匹林和氯吡格雷等为主,其中阿司匹林是临床常用的抗血小板聚集药物,具有抑制血栓形成的作用,但药物起效过程相对较慢;氯吡格雷同属于血小板聚集抑制剂,为临床常用的抗凝血药,对缺血性卒中、心肌梗死、动脉粥样硬化血栓形成等疾病的治疗效果较好,二者均可用于后循环脑梗死的治疗[3,4]。但药物单独使用的治疗效果无法在短期内达到临床预期效果,对病情发展较快、起病较急患者的治疗效果稍有欠缺,本次研究即是在此基础上探讨在常规治疗的基础上联合氯吡格雷对后循环脑梗死患者神经功能、血小板活化程度及单核细胞趋化蛋白-1(Monocyte chemoattractant protein-1,MCP-1)水平的影响,现报告如下。
1 资料与方法
1.1 一般资料
将我科2021 年1 月至2022 年5 月期间89 例后循环脑梗死患者根据随机数字表法分为两组。对照组44 例,男23 例,女21 例,平均年龄62.54±3.71 岁,平均发病时间为2.12±0.41 h,梗死部位:脑干梗死22 例,小脑梗死22 例;观察组45 例,男25 例,女20 例,平均年龄62.71±3.66岁,平均发病时间为2.31±0.57 h,梗死部位:脑干梗死22 例,小脑梗死23 例;两组在性别、年龄、发病后入院时间、梗死部位等一般资料对比无明显差异(P>0.05)。本次研究已征得医学伦理委员会同意、患者及其家属同意,并在研究开始前签署相关治疗协议。
纳入标准:患者入院检查结果符合后循环脑梗死的诊断[5];患者年龄均≥18 周岁,既往无精神病史;患者既往无脑部手术或外伤病史。
排除标准:无治疗意义的患者;肝肾功能较差或受损的患者;对本研究治疗用药存在过敏反应的患者。
1.2 方法
对照组患者口服阿司匹林治疗,治疗方法如下:阿司匹林缓释片(规格:100mg 国药准字:HJ20160685 生产厂家:拜耳医药保健有限公司)口服,100 mg·次-1,1 次·d-1。
观察组患者口服硫酸氢氯吡格雷片(规格:75mg 国药准字:H20171237 生产厂家:赛诺菲制药有限公司)75 mg·次-1,1 次·d-1。
两组患者治疗时长均为2 w。
1.3 观察指标
1.3.1 神经功能
在患者治疗前及治疗2 w 后两个时间段,应用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分、Barthel 指数评定量表评估患者的神经功能水平。
1.3.2 血小板活化程度
在治疗前及治疗2 w 后,抽取患者空腹静脉血液3 mL,以800 r·min-1的离心速度处理10 min后取血浆,使用流式细胞分析仪检测患者α 颗粒膜糖蛋白(Alpha particle membrane glycoprotein,CD62p)、溶酶体颗粒膜糖蛋白(Lysosomal granule membrane glycoprotein,CD63)及血小板—单核细胞聚集体(Platelets - aggregates of monocytes,PMA)的阳性表达率。
1.3.3 炎症因子水平
在治疗前及治疗2 w 后,抽取患者空腹静脉血液5 mL,以1500 r·min-1速度离心15 min 后应用酶联免疫吸附法检测超敏C 反应蛋白(High sensitivity C-reactive protein,hs-CRP)、白细胞介素-1β(Interleukin-1β,IL-1β)、单核细胞趋化蛋白-1(Monocyte chemoattractant protein-1,MCP-1)水平。
1.3.4 不良反应
在患者住院治疗期间,统计并对比两组患者出现颅内出血、血小板减少症的人数及发生率,并计算、对比两组患者不良反应总发生率。
1.4 统计学方法
应用SPSS 24.0 软件对统计后数据进行分析,对两组患者的一般资料、不良反应等计数资料用百分比(%)表示,数据分析采用χ2检验;对患者的神经功能、血小板活化程度、炎症因子水平等计量资料采用()表示,数据分析采用t检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 患者神经功能水平对比
经过2w 治疗后,两组患者的NIHSS 量表评分、Barthel 指数较治疗前均有变化,其中观察组患者变化最为明显,NIHSS 量表评分低于对照组,Barthel 指数高于对照组(P<0.05),见表1。
表1 患者干预前后NIHSS 量表评分、Barthel 指数比较()

表1 患者干预前后NIHSS 量表评分、Barthel 指数比较()
注:与治疗前比较,#P<0.05;与对照组相比,*P<0.05。
?
2.2 患者血小板活化程度对比
治疗后,两组患者的CD62p、CD63、PMA 阳性表达率较治疗前均降低,其中观察组患者变化最为明显,CD62p、CD63、PMA 阳性表达率均低于对照组(P<0.05),见表2。
表2 两组患者治疗前后CD62p、CD63、PMA 阳性表达率比较()
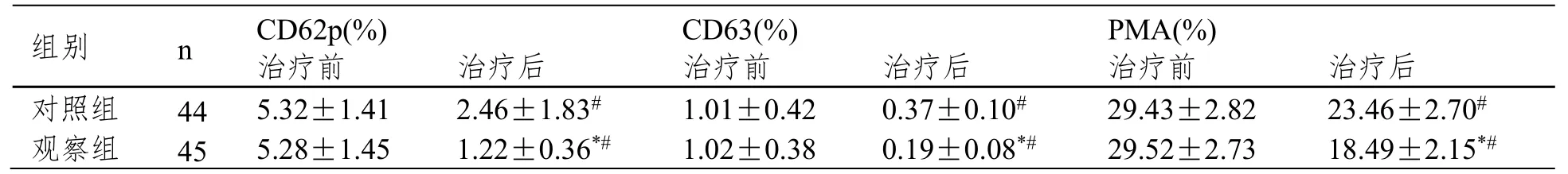
表2 两组患者治疗前后CD62p、CD63、PMA 阳性表达率比较()
注:与治疗前比较,#P<0.05;与对照组相比,*P<0.05。
?
2.3 患者炎症因子水平对比
治疗后,两组患者的hs-CRP、IL-1β、MCP-1 水平较治疗前均降低,其中观察组患者变化最为明显,hs-CRP、IL-1β、MCP-1 水平均低于对照组(P<0.05),见表3。
表3 两组患者治疗前后hs-CRP、IL-1β、MCP-1 水平比较()

表3 两组患者治疗前后hs-CRP、IL-1β、MCP-1 水平比较()
注:与治疗前比较,#P<0.05;与对照组相比,*P<0.05。
?
2.4 患者不良反应对比
住院期间,对照组患者出现颅内出血的人数为2 例,出现血小板减少症的人数为1 例,出现不良反应的总人数共计3 例;观察组患者出现颅内出血的人数为3 例,出现血小板减少症的人数为2 例,出现不良反应的总人数共计5 例;两组患者不良反应总发生率对比并无明显差异(χ2=0.113,P=0.735)。
3 讨论
临床研究表明,CD62p 具有促进血小板活化消除的生理作用,CD63 可作用于血小板表面,参与血小板活化过程,PMA 则可通过血小板的活化程度直接参与血管内附壁血栓的形成,三者是评估患者血小板活化程度最常用的指标[6]。阿司匹林、氯吡格雷同属于血小板聚集抑制剂,对血管内血栓形成均具有抑制效果,但阿司匹林进入机体后药物浓度达到峰值的时间为2 h,氯吡格雷进入机体后达到药物浓度的时间为45 min,且氯吡格雷对暴露于药物下的血小板的影响时效在7~10 d 之间,与血小板恢复正常功能的时间及血小板更新的时间一致,有助于确保药物作用的时效性和持久性,药物优势较为明显[7]。在常规治疗及阿司匹林治疗的基础上联合应用氯吡格雷治疗,即能通过药物的协同作用抑制血管内血小板聚集,加快血栓溶解速率,也能借助氯吡格雷吸收速度快的优点在疾病治疗早期疏通血管,加快阻塞血管血流量及血液流通速度,避免后循环脑组织、神经因长时间缺血、缺氧出现坏死、功能减退等症状,进而改善患者预后功能水平。
相关研究结果显示,后循环脑梗死会直接影响患者脑供血,致使血管附近脑组织出现损伤或继发性坏死,这一过程会导致血管内炎性因子及黏附因子大量释放,加重患者自身病情及炎症水平,在临床诊疗过程中,常通过检测患者的hs-CRP、IL-1β、MCP-1 水平对患者炎症反应进行评估[8]。药动代力学研究结果显示,氯吡格雷在服用后45 min 即可起效,且药物吸收率可达50%,可在疾病早期抑制血小板聚集,避免血栓形成,有利于尽早疏通血管,改善患者脑部血管微循环,减轻脑组织损伤程度,进而降低患者炎症反应水平[9]。两组患者住院期间颅内出血、血小板减少症等不良反应总发生率对比无明显差异,说明氯吡格雷药物安全性较高,这与学者刘国华[10]的研究结果相似。综上所述,在常规治疗的基础上联合氯吡格雷对后循环脑梗死患者实施治疗,可改善患者的预后神经功能水平,抑制血小板活化程度,避免血管内栓形成,同时降低患者血管内炎症水平,药物安全性高。
