晚期子宫内膜癌的临床病理特征及预后影响因素分析
2023-08-10翟梦姣孙丽莎
翟梦姣 孙丽莎 张 娟
子宫内膜癌(EC)属于女性常见生殖道恶性肿瘤,EC发病后症状明显。若未延误诊治,多数EC患者在早期即可确诊,及时行手术治疗,并依据手术病理分期及危险因素决定术后辅助治疗方法,可获得良好预后[1-2]。与早期EC患者相比,晚期EC患者病变范围广,手术难度增加,预后相对较差。有研究指出,年龄、病理类型及组织学分级等与晚期EC患者预后具有密切联系,但临床上针对上述危险因素还存在一定争议[3-4]。鉴于此,本研究将分析晚期EC患者临床病理特征及预后影响因素,旨在为临床指导晚期EC的诊治及判断预后提供确切信息。现报告如下。
1 资料与方法
1.1 一般资料
选择2019年9月至2021年8月于我院治疗的165例晚期EC患者。获医学伦理委员会批准。
1.2 入选标准
纳入标准:①患者签署知情同意书;②均为初治患者,患者均术后病理组织学检查证实,FIGO分期:Ⅲ~Ⅳ期;③可耐受手术治疗。排除标准:①合并其他恶性肿瘤;②术前接受过放疗、化疗或激素等治疗;③行为异常,无法积极配合临床诊治。
1.3 方法
1.3.1 治疗方法 165例晚期EC患者均接受手术治疗,采用全子宫双侧卵巢输卵管切除术治疗,并依据患者实际情况判断是否行腹主动脉旁淋巴结切除、盆腔淋巴结切除等治疗,术后辅助放疗、化疗或放化疗联合治疗。
1.3.2 随访方法 患者术后进行随访,随访3年,术后第1年每3个月随访一次,第2~3年每6个月随访1次,通过定期电话随访、门诊复诊及网络随访等多种方式对患者术后情况进行了解,记录患者临床症状、体征、血清肿瘤标志物及盆腔检查结果等,必要时进行核磁共振、CT检查。
1.3.3 临床资料收集 收集患者人口学、临床病理及术后辅助治疗与生存信息等资料,人口学信息包括年龄、BMI、合并症及月经情况;临床病理资料包括FIGO分期、病理类型、组织学分级、肌层浸润、附件受累、宫颈间质受累、孕激素受体(PR)、雌激素受体(ER)表达情况。观察患者术后3年总体生存(OS)情况,并依据患者术后3年OS情况分为死亡组、生存组。
1.4 评价指标
(1)分析EC患者临床病理特征。(2)采用Logistic回归方法分析患者预后影响因素。
1.5 统计学方法
应用SPSS 22.0软件分析数据,计数资料以百分数和例数表示,用χ2检验;多因素分析采用Logistic回归方法,以P<0.05为差异有统计学意义。
2 结果
2.1 EC患者临床病理特征分析
165例晚期EC患者平均年龄(54.98±6.09)岁;FIGO分期 Ⅲ期94例,Ⅳ期71例;组织学分级低分化67例,高、中分化98例;肌层浸润≥1/2 70例,<1/2 95例;PR表达阳性115例,阴性50例;ER表达阳性93例,阴性72例,见表1。
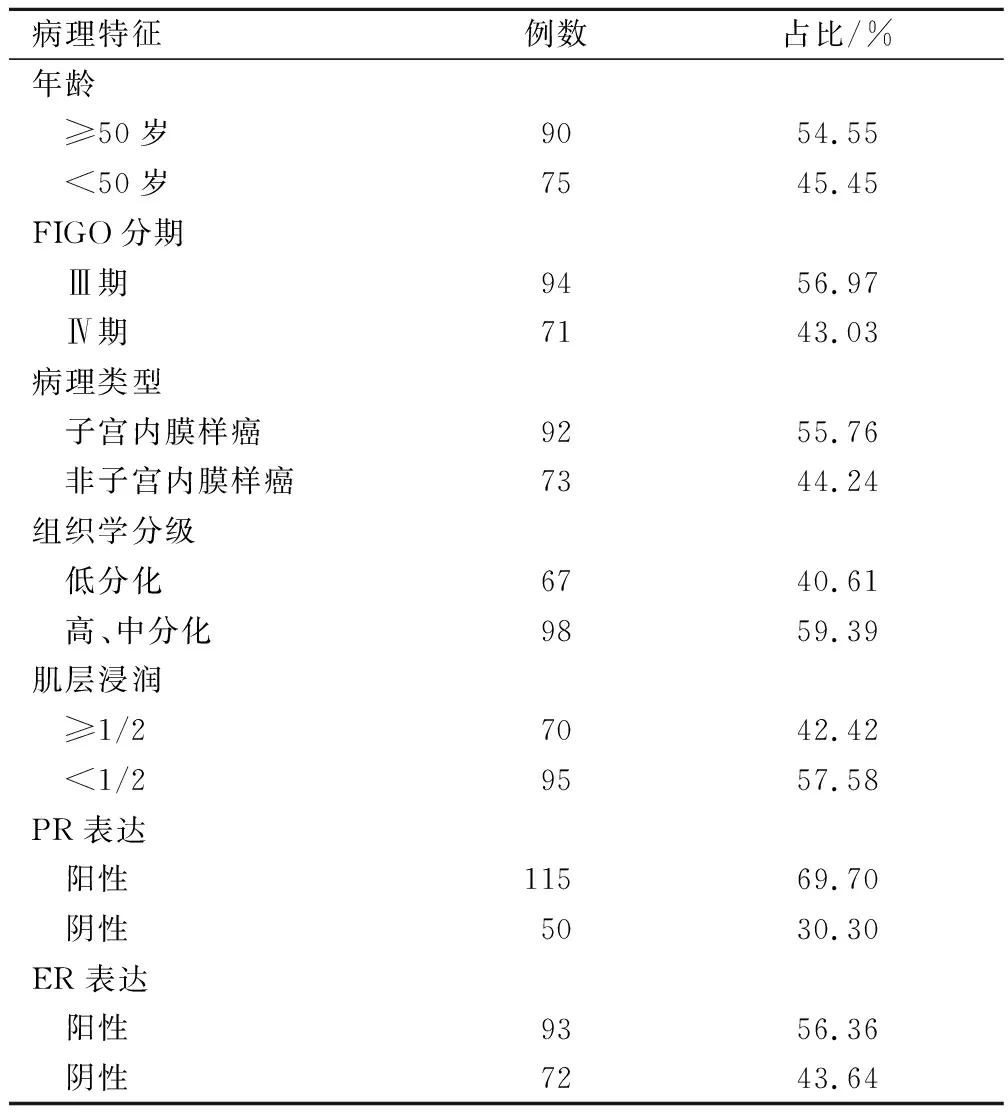
表1 EC患者临床病理特征分析
2.2 晚期EC患者预后影响单因素分析
死亡组非子宫内膜样癌、组织学分级低分化、肌层浸润≥1/2、PR表达阴性、术后未辅助治疗患者占比高于生存组,差异有统计学意义(P<0.05);两组在年龄、BMI、高血压、糖尿病、月经情况、FIGO分期、附件受累、宫颈间质受累及ER表达方面比较,差异无统计学意义(P>0.05),见表2。
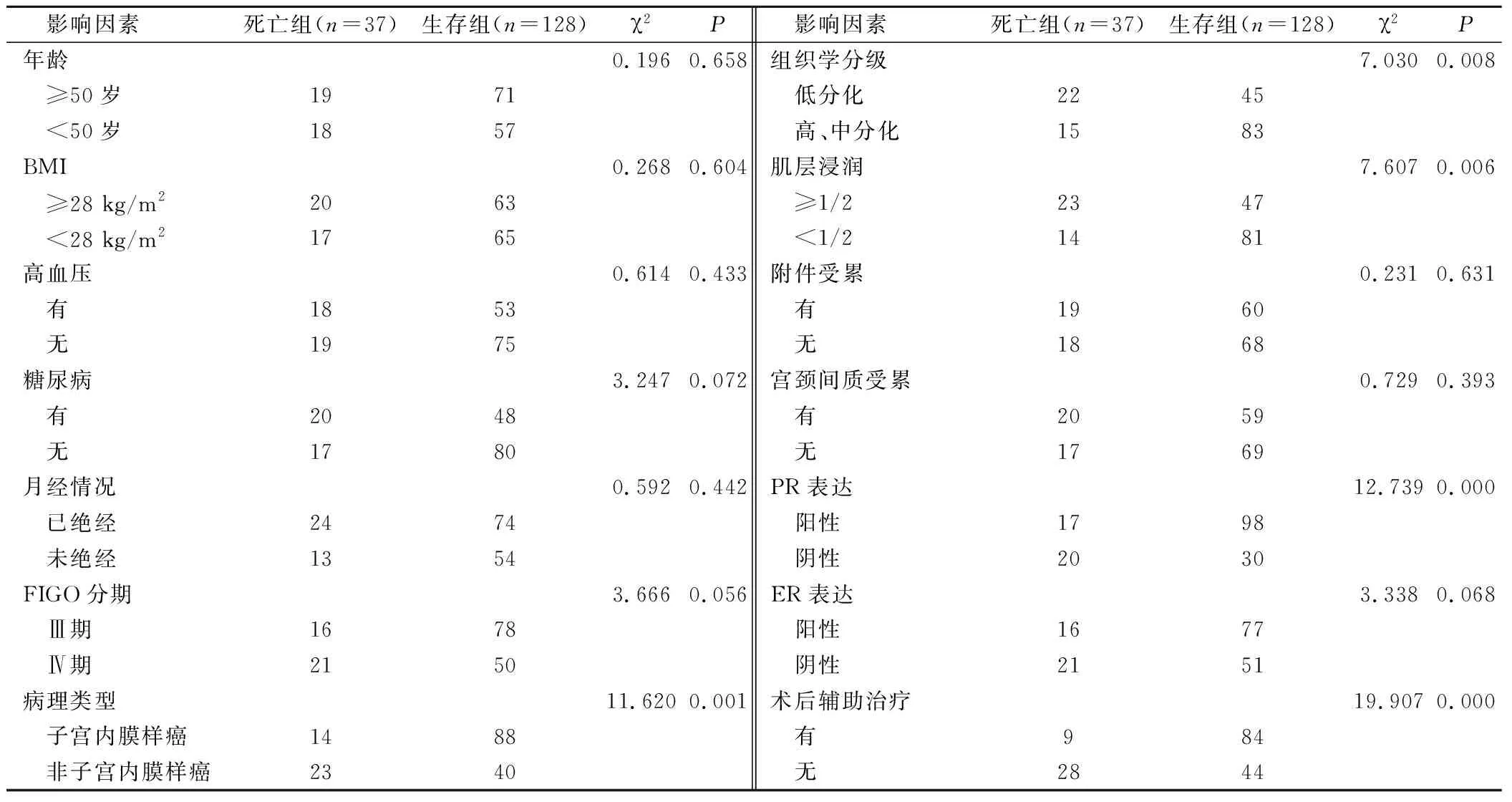
表2 晚期EC患者预后影响的单因素分析/例
2.3 晚期EC患者预后影响的多因素分析
Logistic回归分析显示,病理类型、组织学分级、肌层浸润、PR表达、术后未辅助治疗是晚期EC患者预后的影响因素(P<0.05且OR≥1)。见表3。
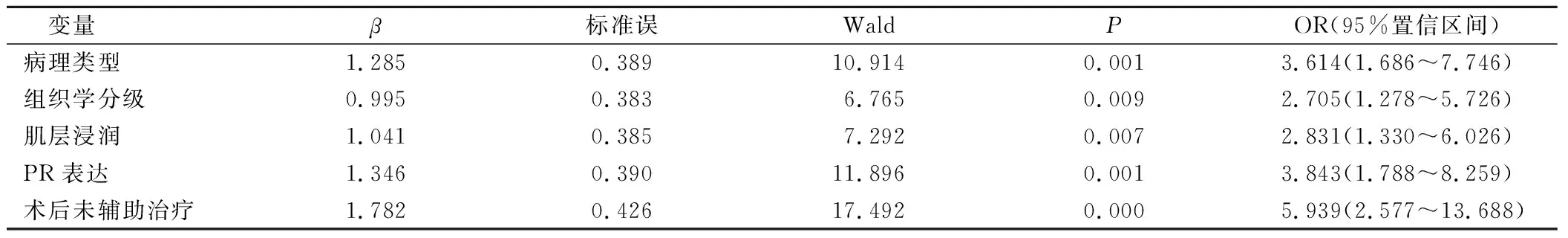
表3 晚期EC患者预后影响的多因素分析
3 讨论
近年的流行病学显示,我国EC发病约为12.1/10万人,EC发病率及病死率不断上升,对女性生命健康威胁较大。EC发病机制复杂,但临床上普遍认为EC发生与长期持续的雌激素刺激、不孕或肥胖等因素等有关[5-6]。目前EC的治疗原则是早期以手术治疗为主,晚期患者以综合治疗为主,依据病变部位及全身状况可选取手术缩瘤、术后辅助化疗、放疗等治疗[7-8]。
本次研究中分析晚期EC患者临床病理特征及预后影响因素,研究结果显示,165例晚期EC患者平均年龄(54.98±6.09)岁;FIGO分期Ⅲ期94例,Ⅳ期71例;组织学分级低分化67例,高、中分化98例;肌层浸润≥1/2有70例,<1/2有95例;PR表达阳性115例,阴性50例;ER表达阳性93例,阴性72例;死亡组非子宫内膜样癌、组织学分级低分化、肌层浸润≥1/2、PR表达阴性、术后未辅助治疗患者占比高于生存组;Logistic回归分析显示,病理类型、组织学分级、肌层浸润、PR表达、术后未辅助治疗是晚期EC患者预后的影响因素(P<0.05且OR≥1)。由此可见通过分析晚期EC患者临床病理特征及预后影响因素可为患者病情评估及预测生存结局提供参考依据。不同病理类型的EC患者预后具有差异性,依据发病机制EC可分为非子宫内膜样癌、子宫内膜样癌,其中非内膜样癌属于非激素依赖型,组织分化程度低,侵袭性强,宫外转移发生率较高,即使是肌层浸润深度浅、分化程度好的非内膜样癌也具有较高的转移风险[9]。组织学分级程度与EC患者预后具有密切联系,肿瘤分化程度较高时,多为浅肌层浸润,子宫附件受累少,发生淋巴结转移风险小,患者预后较好,反之预后较差[10-11]。肌层浸润深度是独立预后因素,肌层浸润≥1/2时,患者复发转移风险增加,预后不佳,生存率下降[12]。EC的增殖与雌、孕激素相关,雌、孕激素可分别结合ER、PR,以活化形式结合到染色体相应位置,激活增殖相关基因,促进蛋白质合成,促进内膜细胞增殖[13]。PR表达阴性时,孕激素无法有效结合PR,会导致其抑制细胞有丝分裂能力降低,减弱抗肿瘤能力,增加死亡风险[14]。术后辅助治疗对晚期EC患者的综合管理意义显著,术后辅助治疗有利于将残留癌灶杀灭,降低复发转移风险,改善患者预后[15]。
综上所述,分析晚期EC患者临床病理特征可为病情评估提供参考,病理类型、组织学分级、肌层浸润、PR表达、术后未辅助治疗是晚期EC患者预后影响因素,需要加强对存在上述高危因素患者的管理,以尽可能改善预后。
