腹腔镜下输卵管线形切开术与大部分切除术对输卵管间质部异位妊娠患者生殖潜能的影响
2023-07-27湖北省崇阳县人民医院437500
丁 薇 湖北省崇阳县人民医院 437500
异位妊娠是指受精卵在子宫外部着床发育的病理妊娠,严重危及女性的生命健康,治疗后也会影响患者的生育潜能[1]。输卵管异位妊娠的发病率明显高于腹腔、卵巢等其他位置,且呈逐年增长态势[2]。输卵管妊娠临床症状多表现为不同程度的腹痛、明确性停经、不规则的阴道出血等,严重时导致昏厥、休克,若输卵管妊娠流产或破裂将导致腹腔内出血,若处理不及时将会影响正常生育甚至出现生命危险[3]。输卵管间质部妊娠(Interstitial tubal ectopic pregnancy,ITEP)更是输卵管妊娠中的“定时炸弹”,任其自然发展必会破裂,且输卵管间质部周围分布丰富的血管,若出现破裂短时间患者就会失血休克,致死率高[4-5]。目前临床上输卵管妊娠治疗方案主要分两种腹腔镜输卵管保留术和腹腔镜输卵管切除术,但是既往报道多为小样本临床研究,哪种方案对术后ITEP患者的生殖潜能更有利,证据尚不充分。故本文主要探究腹腔镜下输卵管线形切开术与大部分切除术对ITEP患者生殖潜能的影响,为ITEP患者治疗方案的制定提供参考。
1 资料与方法
1.1 一般资料 采用便利抽样法,选取2019年1月—2020年10月于我院治疗的输卵管异位妊娠患者234例。纳入标准:(1)符合输卵管异位妊娠的诊断标准[6];(2)腹腔镜检查确认妊娠部位在输卵管间质部;(3)伴有腹痛和阴道不规则出血;(4)无异位妊娠史。排除标准:(1)破裂型异位妊娠;(2)手术前6个月内有激素药物史;(3)精神障碍者;(4)不适合行腹镜腔手术者;(5)合并免疫系统疾病及伴有其他脏器恶性肿瘤者。本研究符合赫尔辛基宣言,且严格遵循知情同意原则。根据ITEP患者的手术方式不同将患者分为对照组(n=111)和观察组(n=123)。2组基线资料比较差异无统计学意义(P>0.05),见表1。
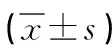
表1 2组基线资料比较
1.2 方法 治疗方法:患者行全身麻醉,取仰卧位,脐下1cm处开一切口,气腹针搭建12~15mmHg(1mmHg=0.133kPa)
的CO2气腹,患者臀高头低体位,应用腹腔镜仔细探查腹腔,明确异位妊娠具体位置。对照组行输卵管大部分切除术:应用双击电凝钳夹患侧输卵管,自伞端开始依次电凝切输卵管系膜到近宫角处,切除大部分输卵管且含妊娠输卵管,使用无损伤钳取出,电凝止血,最后关闭腹腔。观察组行输卵管线形切开术:在输卵管妊娠最突出的部位线行切开0.5~1.0cm,使用无损伤钳夹出妊娠物,然后使用无菌生理盐水反复冲洗管腔,且双击电凝对创面电凝止血,最后关闭腹腔。2组术后均进行常规抗感染处理。
1.3 观察指标
1.3.1 比较2组手术临床指标:包括总出血量、切皮至关腹时间、住院时间、人绒毛膜促性腺激素(HCG)恢复正常值时间。
1.3.2 比较2组术后输卵管总体畅通率、手术成功率:术后行碘油造影检查患者输卵管总体畅通情况,对照组总体畅通率=对侧畅通例数/总例数×100%,观察组总体畅通率=输卵管畅通总例数(单侧畅通即为畅通)/总例数×100%;手术成功:输卵管妊娠被终止,术后正常生理功能恢复;手术失败:术后HCG未下降至正常范围,需药物治疗或二次手术。
1.3.3 比较2组随访再次妊娠情况:以电话或复诊的方式随访,统计术后2年期间2组患者异位妊娠、宫内妊娠、未孕情况,其中宫内妊娠含分娩、妊娠中、流产。

2 结果
2.1 2组手术临床指标比较 观察组切皮至关腹时间长于对照组,具有统计学差异(P<0.05);而2组总出血量、住院时间、HCG恢复正常值时间比较无统计学差异(P>0.05),见表2。
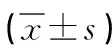
表2 2组手术临床指标比较
2.2 2组术后输卵管总体畅通率、手术成功率比较 手术后,对照组中对侧输卵管畅通90例,不通21例,总体畅通率81.08%(90/111)。观察组中手术侧畅通117例,不通6例;对侧输卵管畅通109例,不通14例;双侧均不通者1例;故总体畅通率99.19%(122/123);观察组输卵管总体畅通率高于对照组(χ2=22.456,P<0.05)。对照组手术成功率100.00%;观察组手术成功率98.37%(121/123),2组手术成功率比较差异无统计学意义(χ2=1.820,P>0.05)。
2.3 2组随访再次妊娠情况比较 随访观察术后2年期间随访率97.44%,对照组与观察组分别失访2例与4例;观察组宫内妊娠、异位妊娠率高于对照组(P<0.05),未孕率低于对照组(P<0.05),见表3。
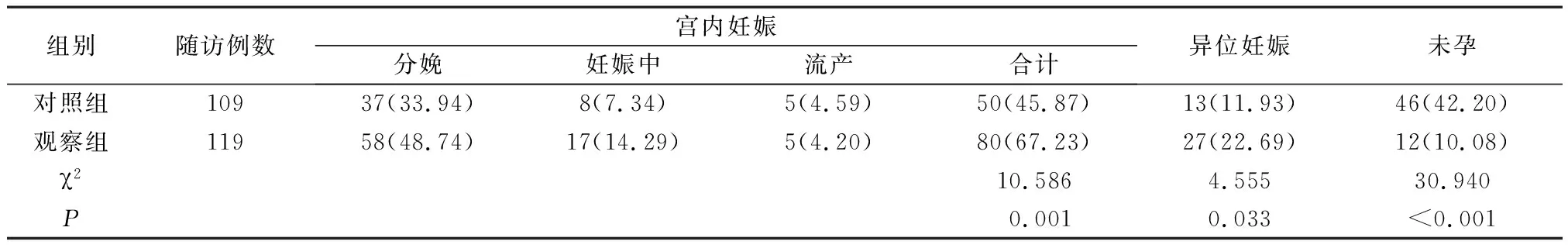
表3 2组随访再次妊娠情况比较[n(%)]
3 讨论
输卵管妊娠对育龄期女性的身体健康及生育能力危害极大,一旦发现输卵管妊娠要立即采取手术或药物治疗以终止妊娠。随着微创技术的逐渐精进,腹腔镜技术逐渐被广泛用于治疗输卵管妊娠,具有侵入性低、创伤小、术后恢复时间短等优点。根据患者疾病情况、机体状况及生育意愿等将常见治疗方案分为两类,即输卵管线形切开术与大部分切除术。输卵管线形切开术只清除妊娠包块,不损伤输卵管正常外形,减轻对输卵管的损伤,对患者的生殖能力有很大程度的保留。输卵管大部分切除术则是对患者输卵管进行大部分切除,可彻底切除妊娠物[7-8]。目前临床中两种治疗方案对ITEP患者的术后生殖潜力影响的研究证据尚缺乏,因此本文旨在探究腹腔镜下输卵管线形切开术与大部分切除术对ITEP患者生殖潜能的影响。
本文结果显示,观察组切皮至关腹时间长于对照组(P<0.05),2组其他手术指标比较差异无统计学意义(P>0.05)。说明输卵管线形切开术不会造成大量出血的现象,亦不会延长HCG水平的恢复时间,但其切皮至关腹时间偏长,其原因应为输卵管线形切开术操作中需保留患侧输卵管,手术难度较切除术大,故手术时间偏长。此外本文结果还显示,观察组输卵管总体畅通率、宫内妊娠率高于对照组,未孕率低于对照组。说明输卵管线形切开术能提高输卵管的总体畅通率和再次妊娠率,可增加患者宫内妊娠的概率。有研究观点与本文类似[9],行输卵管保留术的患者宫内妊娠的机会比切除术的患者高,其认为主要原因是患侧输卵被切除,仅剩一侧输卵管运输卵泡,自然受孕率降低,且输卵管大部分被切除会破坏输卵管到卵巢系膜的血液供给,导致卵巢储备能力降低,可能使卵子数量减少,对育龄期女性的生育能力影响很大。
本文结果显示,观察组异位妊娠率高于对照组(P<0.05),但2组手术成功率无统计学差异(P>0.05)。说明输卵管线形切开术对手术成功率无影响,但会增加再次异位妊娠的概率。主要是因观察组治疗中保存输卵管完整,但患侧输卵管妊娠处可能存在绒毛残留,其生长发展成持续性输卵管妊娠。ITEP的妊娠囊肿生长在输卵管近侧端于子宫肌部肌壁中,此位置是子宫和卵巢的血管相交处,血液丰富,术中稍有不慎将出现广泛出血,大面积电凝止血会损伤输卵管黏膜,造成管腔再次堵塞,或出现粘连,影响受精卵的运行致形成异位妊娠[10]。
综上所述,两种手术治疗ITEP均能取得很好效果。但相比之下,输卵管线形切开术能有效提高输卵管总体畅通率,提高再次妊娠概率,且可增加术后宫内妊娠率,适用于明确有生育意愿的患者,但此治疗方式术后潜在发生异位妊娠的风险高于大部分切除术。
