慢性肾衰竭透析患者动静脉内瘘栓塞现状
2023-07-11罗媚峰李冬梅
罗媚峰 李冬梅
广州医科大学附属顺德医院(佛山市顺德区乐从医院) 528315
血液透析是治疗慢性肾衰竭患者一种替代疗法,血管通路良好是充分透析的重要保证,在维持患者生命方面至关重要〔1〕。动静脉内瘘是主要的血管通路,其特点是方便安全,使用时间长,患者并发症少,动静脉内瘘栓塞是导致静脉内瘘失败的主要原因〔2〕。研究指出,动静脉内瘘栓塞一旦形成,会影响内瘘血流量,透析质量降低,对于动静脉内瘘栓塞严重的患者,透析很难顺利进行,通常会加重慢性肾衰竭患者心理以及家庭经济压力,从而丧失血管通路功能〔3-4〕。本文采用横断面研究方法,分析慢性肾衰竭透析患者动静脉内瘘栓塞的危险因素,为动静脉内瘘栓塞早期预防、诊断、治疗提供理论依据。
1 对象与方法
1.1 研究对象
选取2019年12月至2020年12月期间广州医科大学附属顺德医院就诊的慢性肾衰竭透析患者317例。纳入标准:①所有患者均进行透析治疗;②均符合中华中医药学会制定的《慢性肾衰竭诊疗指南》〔5〕中的诊断标准。内瘘栓塞诊断标准〔6〕:内瘘血管狭窄,瘘口、管腔中血栓形成,听诊伴有杂音减弱、消失,或高调杂音,触诊不触及血管震颤,发生内瘘搏动,透析血泵流量<200 ml/min。所有患者均能独立完成此次所设计的一般资料问卷。本文研究患者及其家属均知情,签署知情通知书,经过该院伦理委员会批准。排除标准:① 6个月内出现脑血管意外患者;②心力衰竭患者;③合并感染患者;④动静脉内瘘有假性动脉瘤患者;⑤近3个月服用抗凝药物治疗患者。患者男187例,女130例,年龄30~75岁;其中包括动静脉内瘘栓塞90例,男50例,女40例,平均年龄(49.88±18.75)岁,平均透析时间(20.50±5.35)个月;无动静脉内瘘栓塞227例,男133例,女94例,平均年龄(49.15±18.25)岁,平均透析时间(21.05±5.10)个月。两组患者静脉内瘘栓塞、无动静脉内瘘栓塞患者性别比例、平均年龄、平均透析时间比较差异均无统计学意义(均P>0.05),具有可比性。
1.2 研究方法
1.2.1调查方法 采用横断面调查方式研究对象一般资料问卷调查,血压测量、样本采集、实验室指标检测。超声稀释技术测量内瘘血流量、心输出量、再循环率,计算公式:再循环率=(AUC·k)(Qb/Vinj),AUC指电压时间曲线下面积,k常数,Qb透析器泵速度,Vinj注射生理盐水体积。内瘘流量=Qb(Sυ/Sa-1),Sυ静脉感应器曲线下面积,Sa动脉感应器曲线下面积。心输出量,通过Fiow-QC软件,Stewart-Hamilton法计算得出。再循环率>5%表示异常,自体动静脉内瘘流量<500 ml/min表现异常,心输出量4.0~8.0 L/min为正常范围,低心输出量以心输出量≤4.0 L/min表示异常〔7〕。
1.2.2问卷设计 此次设计的一般资料问卷调查,包括年龄、内瘘使用时间、内瘘流量、性别、透析次数、心输出量、糖尿病史、心脑血管疾病、再循环率、左卡尼汀等内容。
1.2.3质量控制 为减少实验误差,选择经验丰富的专业调查人员进行问卷和审核,与研究对象面对面进行,用统一标准调查员向研究对象讲解问卷内容,调查对象填写完成后,当场收回问卷。
1.2.4实验室指标检测 所有受试者采集清晨空腹静脉血5~10 ml,注入无抗凝剂真空采血管。经离心分离血清后置于-70 ℃ DW-86L386型超低温冰箱保存,24~48 h采用全自动生化分析仪进行检测,检测指标包括总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、血红蛋白、血小板、白蛋白、钙磷乘积。测量研究对象收缩压、舒张压。
1.3 统计学方法

2 结果
2.1 慢性肾衰竭透析患者发生动静脉内瘘栓塞的危险因素分析
317例慢性肾衰竭透析患者,动静脉内瘘栓塞90例,发生率28.39%。动静脉内瘘栓与患者年龄、内漏使用时间、内瘘流量、心脑血管疾病无关,差异无统计学意义(P>0.05)。慢性肾衰竭透析患者发生动静脉内瘘栓塞与性别、透析次数、心输出量、糖尿病史、再循环率、左卡尼汀药物有关,女性、透析次数>8次、心输出量≤4.0 L/min、有糖尿病史、再循环率>5%、未使用左卡尼汀患者动静脉内瘘栓塞率较高,差异有统计学意义(P<0.05)。见表1。
2.2 动静脉内瘘栓塞与无动静脉内瘘栓塞患者实验室指标比较
动静脉内瘘栓塞与无动静脉内瘘栓塞患者血红蛋白、TC、HDL水平比较,差异无统计学意义(P>0.05)。动静脉内瘘栓塞患者收缩压、舒张压、血小板、白蛋白、TG、LDL、钙磷乘积水平高于无动静脉内瘘栓塞,差异有统计学意义(P<0.05)。见表2。

表2 动静脉内瘘栓塞与无动静脉内瘘栓塞患者实验室指标比较
2.3 动静脉内瘘栓塞形成影响因素的Logistics回归分析
性别、透析次数、心输出量、糖尿病史、再循环率、左卡尼汀、收缩压、舒张压、血小板、白蛋白、TG、LDL、钙磷乘积是动静脉内瘘栓塞形成的危险因素(P<0.05),见表3。
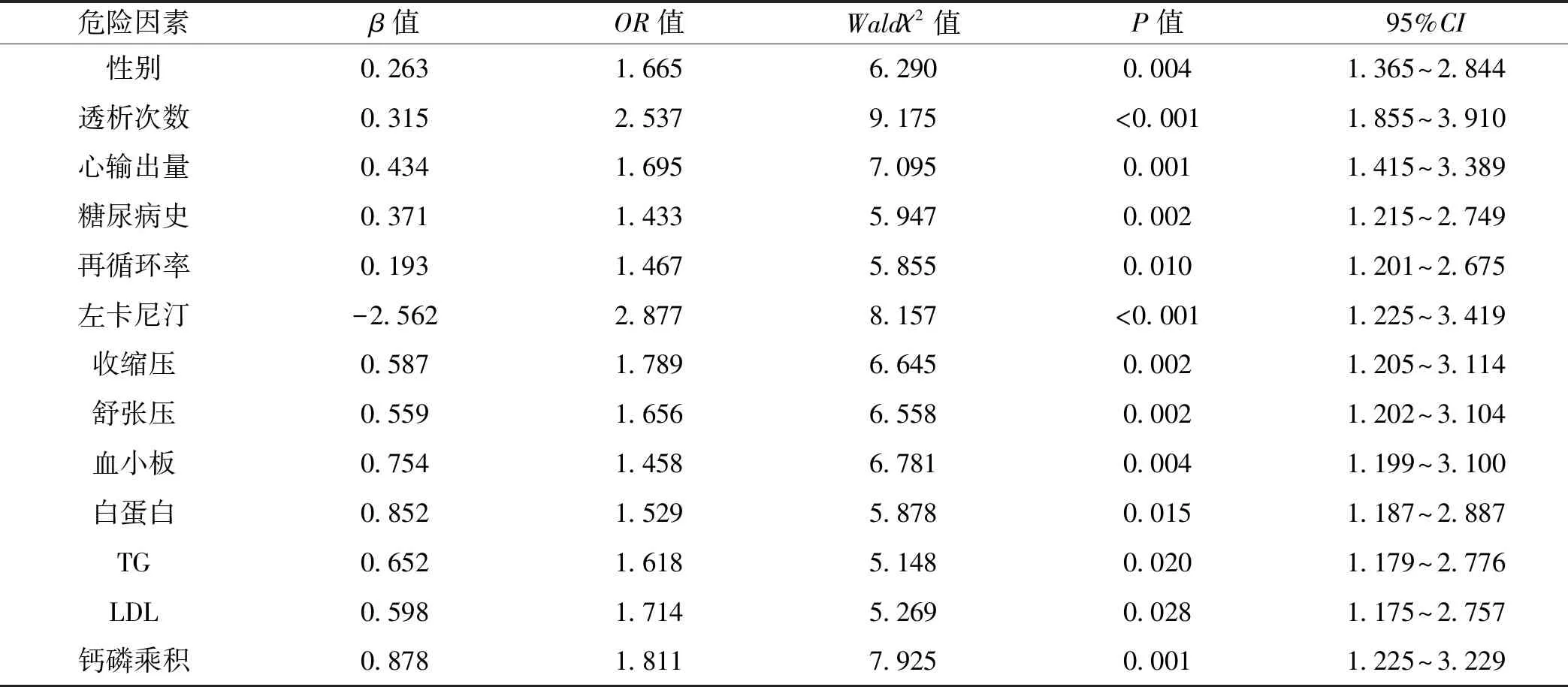
表3 动静脉内瘘栓塞形成影响因素的Logistics回归分析
3 讨论
动静脉内瘘在血液透析患者血管通路建立中应用较为广泛,动静脉内瘘栓塞是动静脉内瘘常见的并发症,会造成动静脉内瘘功能丧失,对患者透析质量及生存质量产生严重的影响〔8〕。研究显示,明确动静脉内瘘栓塞发生原因,能有效地保护内瘘,延长患者内瘘使用寿命,减少治疗费用,提高患者生存质量〔9〕。
本文横断面分析317例慢性肾衰竭透析患者,动静脉内瘘栓塞发生率占28.39%。本文研究中女性动静脉内瘘栓塞率明显高于男性,可能是因为女性静脉管腔直径相对较细,容易发生动静脉内瘘栓塞,目前临床研究动静脉内瘘栓塞与性别相关研究较少。透析次数>8次发生动静脉内瘘栓塞较高,透析次数越多会影响内瘘的使用寿命,增加栓塞风险。本文研究采用超声稀释法检测慢性肾衰竭透析患者心输出量、再循环率,患者心输出量低,再循环率高,动静脉内瘘栓塞率较高。与Doniselli等〔10〕研究结果一致。提示,心输出量≤4.0 L/min,再循环率≤5%对动静脉内瘘栓塞有一定的预测价值。分析原因:心脏功能异常,会导致心输出量低,引起动静脉内瘘供血不足,透析过程中需要穿刺针反复抽吸血管壁,造成血管内壁损伤,刺激内皮细胞,凝血机制也随之被激活,管壁表面附着凝集小血栓,最终导致内瘘血栓形成,管腔闭塞,血流速度减缓,内瘘栓塞形成〔11-12〕。再循环率升高反映了内瘘流出道狭窄,内瘘口动脉供血不足,透析充分性降低,内瘘闭塞形成〔13〕。因此,定期检测内瘘功能指标,能提早发现异常,进行干预,延长内瘘使用时间。
研究指出,糖尿病肾病、尿毒症合并糖尿病患者发生静脉内瘘栓塞的风险较高〔14〕。本文中有糖尿病史患者动静脉内瘘栓塞率高于无糖尿病史患者,分析原因:高糖、糖基化产物干预导致机体中部分活性生物分泌紊乱,黏附分子、促炎细胞因子分泌增加,血管内膜被损伤,管腔内容物质在管壁表面沉积,产生粥样斑块,管壁厚度增加,随着患者病程延长,动脉硬化程度增加,导致动静脉内瘘栓塞发生〔15-16〕。左卡尼汀属于一种氨基酸衍生物,在体内广泛存在,参与脂肪代谢,维持三羧酸循环正常运行,为细胞生成机体生理活动提供能量〔17〕。本文数据显示,使用左卡尼汀患者动静脉内瘘栓塞率较低,主要是因为左卡尼汀对动静脉内瘘具有一定的保护能力,通过抗氧化作用,改善氧化应激状态,对内皮细胞功能有保护作用,抑制血管粥样硬化发生〔18〕。因此,慢性肾衰竭患者在透析过程中规律使用左卡尼汀,能有效地延长内瘘使用时间。
血压偏低会导致血液流经内瘘口时血流速度减缓,形成血栓,过度脱水会加重低血容量,增加血液黏稠度,导致动静脉内瘘栓塞发生〔19〕。本文研究中,动静脉内瘘栓塞患者收缩压、舒张压较高,因此对于伴有高血压患者,要控制血压,避免透析过程中出现动静脉内瘘栓塞。动静脉内瘘栓塞患者血小板、白蛋白水平显著较高,是因为高凝状态下导致人造血管血栓形成的主要原因,因此在患者进行透析过程中给予抗凝药物给予预防〔20〕。本文显示,动静脉内瘘栓塞患者TG、LDL、钙磷乘积水平升高,证实TG、LDL、钙磷乘积是导致动静脉内瘘栓塞的独立危险因素。分析原因:高血流速度会引起血管内膜慢性损伤,导致脂质代谢异常,高水平LDL会导致脂质在血管壁表面沉积,机体钙磷代谢异常会导致转移性钙化发生,最终导致动静脉内瘘栓塞发生〔21〕。
综上所述,性别、透析次数、心输出量、糖尿病史、再循环率、左卡尼汀、收缩压、舒张压、血小板、白蛋白、TG、LDL、钙磷乘积是慢性肾衰竭透析患者动静脉内瘘栓塞的危险因素,为动静脉内瘘栓塞早期预防、诊断、治疗提供理论依据。
利益冲突所有作者均声明不存在利益冲突
