清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗浆细胞性乳腺炎临床研究
2023-07-08高友兵谢珊珊李丽君李志华
张 霞 高友兵 谢珊珊 李丽君 李志华
(湖北省中医院甲状腺乳腺外科,湖北 武汉 430000)
浆细胞性乳腺炎(plasma cell mastitis,PCM)是一种慢性非细菌型乳腺炎,好发人群为30~40岁非哺乳期女性或绝经期妇女,主要病变基础为乳腺导管扩张、浆细胞浸润[1-2],以乳房肿块、乳房脓肿和反复迁延不愈的乳腺窦道三大特征为主要临床表现。发病率占到所有乳房良性疾病的4%~5%[3]。目前本病发病率在逐年增高[4],本病属于乳房疾病疑难杂症之一,临床误诊率高达40%[5],分为溢液期、肿块期、脓肿期、瘘管期,因其易形成瘘管、窦道,致病情迁延不愈,使女性患者的身心健康和生活质量大打折扣[6]。目前,临床上以手术治疗为主[7-8],但存在乳房变形、疾病复发率高等不足[9]。2018年1月至2021年12月,我们应用清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM 50例,并与手术治疗48例对照观察,结果如下。
1 资料与方法
1.1 一般资料 全部98例均为我院甲乳外科患者,均为女性,按照随机数字表法分为2组。治疗组50例,年龄25~45岁,平均(32.16±4.11)岁;病程4 d~2年,平均(4.78±1.02)月;初发34例,复发16例;病变部位:病变部位:左侧26例,右侧22例,双侧2例;乳头凹陷24例;肿块期43例,脓肿期5例,迁延期2例;有生育史48例,无生育史2例;既往曾接受抗生素治疗5例,抗结核治疗史者1例;既往有手术史或脓肿引流史2例。对照组48例,年龄27~46岁,平均(33.01±3.87)岁;病程5 d~2年,平均(5.06±1.33)个月;初发33例,复发15例;病变部位:病变部位:左侧23例,右侧23例,双侧2例;乳头凹陷25例;肿块期44例,脓肿期3例,迁延期1例;有生育史46例,无生育史2例;既往曾接受抗生素治疗3例,抗结核治疗史者1例;既往有手术史或脓肿引流史1例。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 西医诊断标准 参照《乳腺病学》[10]和《外科学》[11],①临床表现为青、中年女性,非哺乳期及非妊娠期;多有乳房凹陷,乳晕及其周围组织出现红、肿、热、痛,可触及波动感,可伴乳头凹陷及乳头溢液;多发于单侧或位于乳晕区,乳房可触及质硬、界限不清、活动度差的肿块;同侧腋窝淋巴结肿大;后期可形成窦道或瘘管。②所有患者均进行空心针穿刺活检,病理检查符合乳头乳晕下方导管扩张,管腔内聚集脂质分泌物;导管壁纤维化增厚,导管上皮细胞萎缩;乳腺导管及周围有大量浆细胞、伴淋巴细胞等炎性细胞浸润[12-13],且无恶性肿瘤细胞。③影像学辅助检查:MRI[14]、乳腺超声[15]等影像学检查显示有炎性反应、脓肿等特征。
1.2.2 中医辨证标准 参照《中医外科学》[16]和《现代中医乳房病学》[17]中粉刺性乳痈肝经蕴热证标准,主症:初期乳房红肿疼痛,或伴灼热感,突然出现乳房内肿块,乳晕周围多见,可向某一象限呈放射状延伸,挤压乳头可有粉刺样物质溢出;次症:乳头溢液,大便干结,小便短赤;舌脉:舌红,苔薄黄或黄腻,脉弦数或滑数。
1.2.3 纳入标准 符合上述PCM中西医的诊断标准;参与治疗前1个月内未使用激素类或免疫抑制剂类药物治疗者;无严重器质性疾病、神经系统疾病;年龄25~45岁女性患者,自愿签署知情同意书。
1.2.4 排除标准 影像学及病理检查排除恶性肿瘤;全身真菌感染;注射部位感染,过敏体质或对糖皮质激素过敏者;哺乳期或妊娠期妇女;皮质醇增多症;合并有心、脑、血管、肝、肾统等严重原发性疾病或高血脂、原发性高血压、2型糖尿病及自身免疫性疾病者或存在严重凝血功能障碍者;活动期消化性溃疡;活动期结核;精神病患者;临床或随访资料缺乏者临床或随访资料缺乏者。
1.2.5 剔除及脱落标准 治疗过程中自行终止治疗,依从性较差者;治疗过程中更换或使用其他非试验药物者[18]。
1.3 治疗方法
1.3.1 对照组 予手术治疗。①若临床表现为乳头溢液及乳晕部单发肿块(直径<3.0 cm),则行局部肿块切除术及所属病变导管切除术;②若为乳头溢液伴多发肿块(直径>3.0 cm),则行乳腺区段楔形切除术;③若已形成脓肿则行脓肿切开引流术,择期行二次手术,切除脓肿病灶及其所属病变导管;④若反复感染并形成瘘管,则扩大切除范围(尽量完整切除相通的瘘管及病灶周围反复增生的炎性瘢痕组织)。术后常规伤口换药直至愈合。
1.3.2 治疗组 予清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗。清热化痰散结方药物组成:柴胡12 g,金银花10 g,天花粉10 g,穿山甲5 g,皂角刺12 g,当归10 g,白芍10 g,蒲公英15 g,白芷10 g,夏枯草15 g,牛蒡子10 g,山慈菇10 g,甘草3g,鹿角霜12 g。日1剂,水煎2次取汁200 mL,分早、晚2次温服,服用3周。同时在病灶后间隙及病灶周围多点局部封闭地塞米松棕榈酸酯注射液(Mitsubishi Tanabe Pharma Korea Co., Ltd.,国药准字J20160063)2 mg+0.5%盐酸利多卡因溶液5 mL,每点0.5 mL,共5.5 mL,每周注射1次。
1.3.3 疗程 2组均治疗4周,疗程结束后随访6个月。
1.4 观察指标及方法 ①比较2组治疗前后乳腺肿块最大直径、疼痛视觉模拟评分法(VAS)[18]。乳腺肿块最大直径采用彩色多普勒超声显像仪(EPIQ7型,Philips公司)检测;疼痛VAS,即在一条10cm的直线两端分别表示“无痛”(0)和“最剧烈的疼痛”(10),最高分为10分。患者根据自身疼痛感受,在直线上标注表达疼痛程度的点作为评分依据。②比较2组治疗前后血清炎症因子。抽取患者空腹肘静脉血2 mL,采用酶联免疫吸附(ELISA)法检测,4000 r/min室温离心20 min后取上层血清检测白细胞介素6(IL-6)、白细胞介素1β(IL-1β)、肿瘤坏死因子α(TNF-α)、C反应蛋白(CRP)水平。③比较2组治疗前后血清免疫因子免疫球蛋白(Ig)A、IgG、IgM水平变化。仪器为免疫化学系统(IMMAGE800型,美国BeckmanCoulter公司),采用散射免疫比浊法检测。④观察2组患者随访时复发情况。根据患者乳头凹陷、乳房外形改变、乳房脓肿、乳房疼痛、局部皮肤颜色改变等进行判定。复发标准:患者治愈后6个月,超声复检提示出现新发病灶,且穿刺病理检查证实为PCM。⑤观察2组患者不良反应发生情况。
1.5 疗效标准 治愈:临床症状消失,乳房无压痛,乳腺彩超检查提示肿块消散;3个月内无复发。显效:临床症状明显改善,局部肿痛明显减轻,乳腺彩超检查提示肿块缩小>90%。有效:临床症状有所改善,乳房有热胀感,乳腺彩超检查提示肿块缩小,疼痛减轻30%~70%。无效:临床症状未见改善,肿块缩小<30%或较前增大[19]。总有效率(%)=(痊愈例数+显效例数+有效例数)/总例数×100%。
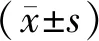
2 结果
2.1 2组疗效比较 治疗组总有效率94.0%(47/50),对照组总有效率75.0%(36/48),治疗组疗效优于对照组(P<0.05)。见表1。

表1 2组疗效比较 例(%)
2.2 2组治疗前后乳腺肿块最大直径、疼痛VAS比较 2组治疗后乳腺肿块最大直径、疼痛VAS均较本组治疗前降低(P<0.05),治疗后治疗组乳腺肿块最大直径、疼痛VAS均低于对照组 (P<0.05)。见表2。
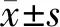
表2 2组治疗前后乳腺肿块最大直径、疼痛VAS比较
2.3 2组治疗前后炎症指标比较 2组治疗后IL-6、IL-1β、TNF-α、CRP均较本组治疗前降低(P<0.05),治疗后治疗组IL-6、IL-1β、TNF-α、CRP均低于对照组(P<0.05)。见表3。
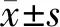
表3 2组治疗前后炎症指标比较
2.4 2组治疗前后血清免疫因子IgA、IgG、IgM水平比较 2组治疗后血清免疫因子IgA、IgG、IgM水平均较本组治疗前降低(P<0.05),2组治疗前后血清免疫因子IgA、IgG、IgM水平比较差异均有统计学意义;治疗后治疗组血清免疫因子IgA、IgG、IgM水平均低于对照组(P<0.05),治疗后2组血清免疫因子IgA、IgG、IgM水平比较差异有统计学意义。见表4。
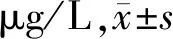
表4 2组治疗前后血清免疫因子IgA、IgG、IgM水平比较
2.5 2组复发情况比较 治疗组痊愈41例,复发2例(4.9%);对照组痊愈22例,复发4例(18.2%)。治疗组复发率低于对照组(P<0.05)。
2.6 2组不良反应发生情况比较 治疗组50例,变态反应1例,恶心呕吐1例,不良反应反生率4.0%(2/50);对照组48例,变态反应1例,不良反应发生率2.1%(1/48)。2组不良反应发生率比较差异无统计学意义(P>0.05),均未做特殊处理,不良反应消失。
3 讨论
PCM是与自身免疫因素相关的以乳腺导管扩张、浆细胞浸润为病理改变,常合并有乳头内陷的非细菌感染性乳腺炎[20]。各种原因导致乳腺导管阻塞,周期脱落的导管上皮细胞及管内脂质分泌物堆积或外溢,导致乳管明显扩张,以乳晕处集合管尤为明显,进而刺激管壁产生化学产物,致管周纤维化,管腔及管周局限性组织发生免疫反应,出现以浆细胞、淋巴细胞等大量炎症细胞浸润的一系列病理改变[21-22]。病变早期,因临床症状、体征不明显,患者往往不予重视,容易耽误病情或误诊,难以及时有效治疗,随着病情继续进展,乳房肿块常红肿破溃成瘘,易反复发作迁延久治不愈,给患者造成沉重的思想负担和身心痛苦。目前,现代医学治疗PCM主要有抗分枝杆菌药物、抗生素、糖皮质激素、甲氨喋呤及手术治疗等。手术治疗本病具有一定效果,但存在难以做到完全切除、复发率高、乳腺外观严重变形、乳房美容效果不满意等缺点[23]。糖皮质激素 (GCS) 治疗PCM,因其强大的抗炎、镇痛、免疫抑制作用广泛应用于临床,可有效改善患者肿块红肿、疼痛等症状。地塞米松棕榈酸酯注射液是GCS乳糜剂型,即脂质体制剂,是经典的糖皮质激素长效缓释剂代表药物之一,不仅具有抗炎能力,能阻断自身抗体和白介素的生成,还能有效抑制脂质介导产物和炎性细胞因子免疫调节、炎性反应,疏通乳腺导管,抑制淋巴细胞增殖,使血管通透性降低,并抑制花生四烯酸代谢,阻断迁移抑制因子和促进溶酶体膜稳定,从而能达到良好的免疫抑制、持久抗炎消肿的作用,注射到局部易与炎性组织结合并均匀分布于病灶周围,延迟药物有效期,具有安全长效,副作用少等特点。地塞米松棕榈酸酯注射液与局麻药合用,能有效收缩血管、降低毛细血管通透性,使血管对局麻药物的吸收减慢,从而延长局麻药物的作用时间。乳房封闭疗法就是将药物(局麻药+GCS)直接、准确注射到乳房病灶后间隙及病灶周围,达到局部消炎镇痛作用,简单安全,疗效可靠,不良反应小。
PCM属中医学“乳痈”范畴,陈实功在《外科正宗》中提到“乳痈,红肿发热者是也;乳疽,坚硬腐烂者是也”,指出了乳痈的不同特点及病变范围、形态区别。1958年近代中医学家顾伯华在《实用中医外科学》[24]中首次将PCM定义为“粉刺性乳痈”, 并认为本病发生于乳房,与肝、脾等脏相关,病因病机为先天乳头凹陷,或因情志不遂,或因思虑过度,造成肝失疏泄,气机不行,营血不从,气滞血瘀,经络阻滞,凝聚成块;肝郁日久化热,蒸酿肉腐从而形成脓肿,脓肿溃后因气血不足易形成瘘。“有诸于内必形诸于外”,内在脏腑的失调紊乱表现在外则为溢液、肿块、瘘管或窦道等表现,分为肿块期、脓肿期、溃后或窦道形成期,疾病不同时期病理特点和产物不同。PCM发生主因情志不舒,肝郁气滞,或脾胃湿浊壅阻,痰气交阻,凝聚成块,肝郁日久化热,蒸酿肉腐而成脓肿,溃后成漏,故本病治以疏肝清热,化痰散结为主。清热化痰散结方中柴胡取其调达肝气之功,并领诸药入肝经;当归补血活血止痛;白芍酸敛肝阴以养血柔肝止痛;蒲公英味苦、甘,性寒,《本草正义》言蒲公英“治一切疔疮、痈疡、红肿热毒诸证……而治乳痈乳疖,红肿坚块,尤为捷效”,本方取其清热解毒、消痈散结之功,与柴胡相配加强疏肝解郁功效;《日华子本草》言天花粉“可排脓消肿毒……治乳痈”,天花粉因其性甘、寒,不仅能清热泻火解毒,还可消肿排脓疗疮;穿山甲活血消痈,消肿排脓;《本经逢原》指出金银花“解毒去脓,泻中有补,痈疽溃后之圣药”,金银花既能清热解毒,又可散痈消肿;皂角刺消肿排脓;白芷辛散温通,散结消肿止痛;白芷活血排脓,生肌止痛;夏枯草苦寒清泄肝火,散结消肿;牛蒡子清热解毒,治疗痈肿疮毒;山慈菇寒能清热,清热解毒,消痈散结;鹿角霜味咸性温,以防清热寒凉药物过甚,阻遏阳气,温肾阳,行血消肿;甘草调和诸药。诸药配伍,共奏清热解毒、活血消痈、散结排脓之功。
PCM以乳房疼痛、肿块等为主要临床表现,本研究结果显示,2组治疗后乳腺肿块最大直径、疼痛VAS均较本组治疗前降低(P<0.05),治疗后治疗组乳腺肿块最大直径、疼痛VAS均低于对照组 (P<0.05),表明清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM,可减轻患者乳房疼痛症状,缩小肿块范围。
有研究表明炎症因子水平高低及免疫球蛋白水平高低(IgA、IgG、IgM)与PCM 的发病机制之间联系紧密[25]。IL-1β属于细胞因子中的促炎因子类别,在PCM(亚)急性期时,IL-1β被激活产生生物活性,参与免疫应答和炎症反应[26-28],加速炎症细胞的活化和聚集,促使炎症细胞经由自分泌或者旁分泌的形式生成炎症介质,进而上调相关炎症反应。炎症因子水平的高低当机体受外界炎症刺激,CRP特异性反映了机体炎症水平[29];IL-6与TNF-α均是炎症反应的经典促炎因子,IL-6水平的升高常提示机体持续炎性反应状态[30];TNF-α受单核巨噬细胞刺激激活后分泌释放,随着浓度升高可致机体毒素释放,并刺激IL-6大量分泌,阻碍炎症反应消散,维持慢性炎症反应,导致病情恶化[31-32]。乳房局部炎性病灶能够导致IgA、IgG、IgM免疫球蛋白水平上升,使乳腺处于持续的免疫损伤状态中,并造成剧烈的免疫应答反应,导致炎症反应的加重,进而损伤乳腺,严重者甚至诱发机体抗体产生细胞毒性作用。由此可见,炎性反应与免疫损伤在PCM的发病过程中作用关键,且在一定程度上相互影响。因此,监测IgA、IgG、IgM、IL-1β、CRP、TNF-α、IL-6水平的变化有助于病情评估及预后判断。2组治疗后IL-6、IL-1β、TNF-α、CRP均较本组治疗前降低(P<0.05),治疗后治疗组IL-6、IL-1β、TNF-α、CRP均低于对照组(P<0.05)。2组治疗后血清免疫因子免疫球蛋白(Ig)A、IgG、IgM水平均较本组治疗前降低(P<0.05),治疗后治疗组血清免疫因子IgA、IgG、IgM水平均低于对照组(P<0.05)。表明清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM,能有效下调炎性反应,降低机体炎症水平,促进炎性反应消失,缩短炎性反应时长,这可能与中药当归、白芍中含有许多活性成分,以及地塞米松棕榈酸酯注射液能通过炎症因子的靶点发挥免疫炎症调节作用有关。同时清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM,能有效抑制免疫应答反应,降低PCM的初次和再次免疫应答,从而减少免疫应答对乳腺腺体损伤,改善乳房免疫状态。
PCM虽属良性疾病,但手术切除后复发率高,可能与术中病灶切除不彻底有关。若病变部位为乳房皮下脂肪层或乳房后间隙因组织疏松,若存在散在或多发脓肿容易切除不彻底;若病变部位为乳头根部,也易出现手术切除不彻底的情况;部分保守治疗患者也会出现复发,考虑与乳头内陷或乳管畸形有关。本研究结果显示,治疗组复发率低于对照组,表明清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM,能降低患者复发率,且2组治疗后均未出现明显不良反应,表明该疗法安全可靠。
综上所述,清热化痰散结方联合地塞米松棕榈酸酯注射液封闭治疗PCM,能缩小乳房肿块,减轻乳房疼痛,调节机体炎症状态,有效下调血清炎症因子IL-6、IL-1β、TNF-α、CRP表达,调节患者全身免疫系统,降低免疫因子IgA、IgG、IgM水平,取得较好的乳房美容效果,且复发率低,毒副作用小,值得临床推广应用。
