1990-2019年中国、日本与韩国的良性前列腺增生疾病负担比较
2023-06-28罗丽莎栾航航唐诗迪顾佳敏曾宪涛
罗丽莎,栾航航,朱 聪,3,唐诗迪,3,顾佳敏,3,曾宪涛,3
(武汉大学中南医院:1.循证与转化医学中心,2.法医司法鉴定所,3.泌尿外科,湖北武汉 430071)
良性前列腺增生(benign prostatic hyperplasia,BPH)是一种以不同程度下尿路症状为主的泌尿男科常见疾病,可致反复尿路感染、肾功能损害等严重并发症,给患者和社会造成了沉重的疾病和经济负担[1-2]。据2019年全球疾病负担研究(global burden of disease study 2019,GBD 2019)报告,2019年全球新增BPH患者1 126.50万例,相比1990年上升105.70%;BPH导致的伤残调整寿命年(disability-adjusted life year,DALY)高达186.18万人年,相比1990年上升110.56%[3]。
已有研究表明,BPH的疾病负担存在明显的地区差异,亚洲的BPH发病例数和DALY人年数远高于其他地区,并且随时间的推移仍在上升。即使在亚洲内部,BPH的疾病负担也呈现较大差异,东亚地区的BPH伤残负担最高[3-4]。因此,对比分析东亚不同国家的BPH疾病负担对制定其防控政策具有非常重要的意义。社会人口学指数(socio-demographic index,SDI)是由人均收入、平均受教育程度和总和生育率组成的综合性指标,常被用来评估各地疾病负担和健康发展状况,指导公共卫生政策的制定和卫生资源的配置[5]。本研究基于GBD 2019,对比分析1990-2019年中国、日本和韩国的BPH疾病负担现状及其变化趋势,并分析其与SDI间的联系,为预防和控制BPH提供决策依据。
1 资料与方法
1.1 资料来源本研究数据来源于GBD 2019,该研究采用统一可比的方法,系统地评估了全球204个国家和地区369种疾病和伤害以及87种危险因素的疾病负担,是目前国际最大且最权威的疾病负担研究,其结果为全球不同国家卫生资源配置提供了科学、透明的证据[3]。
BPH是一种非致死性疾病,其死亡率和早死所致的寿命损失年(years of life lost,YLL)视为0,因此,DALY等于伤残所致的健康寿命损失年(years lived with disability,YLD)[6-7]。GBD 2019采用DisMod-MR 2.1模型评估BPH所致的疾病负担,其原始数据主要来源于不同国家的出院数据和医保支付数据,GBD 2019中BPH的ICD-10编码为N40、N40.0、N40.1、N40.2、N40.3和N40.9[7]。
1.2 统计学分析本研究采用发病、患病和YLD等指标分析1990-2019年中国(数据包含香港、澳门数据,未能包含台湾数据)、日本、韩国BPH疾病负担,其中标化率均是采用GBD 2019世界标准人口进行标化的。40岁以下人群的BPH疾病负担很小,本研究纳入的年龄分组为40~44、45~49、50~54、55~59、60~64、65~69、70~74、75~79、80~84、85~89、90~94、≥95岁;采用Joinpoint回归模型分析BPH疾病负担的长期变化趋势,该方法主要用于评价全局时间范围内不同区间特异性的疾病变化特征[8-9]。Joinpoint回归基于泊松分布,通过蒙特卡洛置换检验寻找连接点的个数及其位置,计算年度百分比变化率(annual percent change,APC)、平均年度百分比变化率(average annual percent change,AAPC)及95%置信区间(confidence interval,CI)评估疾病负担的时间趋势,其中APC用来评估各独立区间内的时间趋势,而AAPC用于评价全局时间范围内的时间趋势。APC/AAPC>0表示率在相应区间内呈现上升趋势,APC/AAPC<0表示率在相应区间内呈现下降趋势[9-10]。
2 结 果
2.1 BPH疾病负担的时间变化趋势2019年中国、日本和韩国BPH的粗发病率、粗患病率和粗YLD率相比1990年均呈现上升趋势,具体上升幅度见表1。经年龄标化后,中国的发病率、患病率和YLD率远远高于日本和韩国,但随时间下降的趋势不显著(AAPC<0,P>0.05);日本标化率随时间显著上升(AAPC>0,P<0.05);韩国的标化率最低,但随时间上升幅度最大(AAPC>0,P<0.05,表1)。
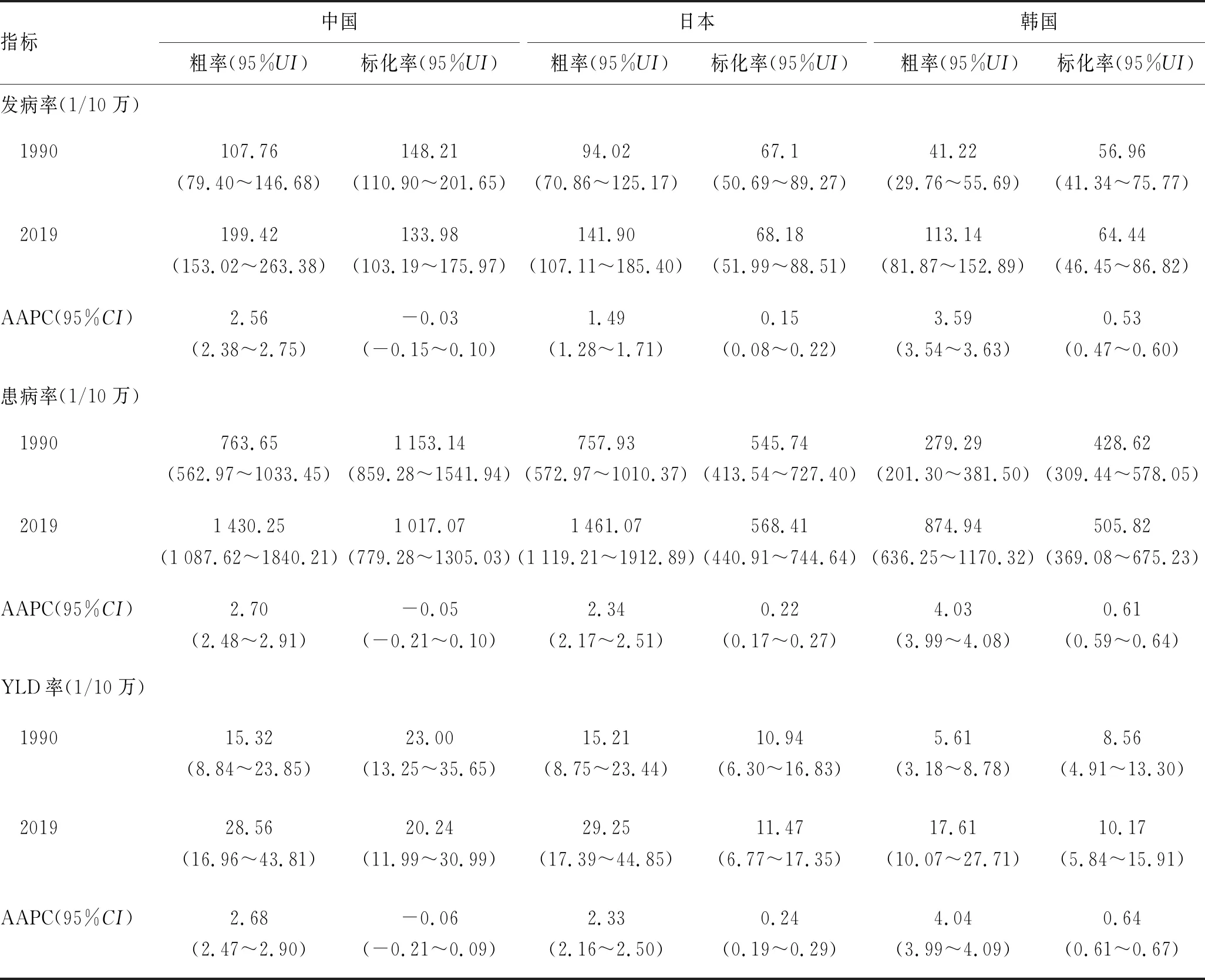
表1 1990-2019年中国、日本和韩国前列腺增生发病率、患病率、YLD率和相应的AAPC及其95%CI
对于标化发病率而言,1990-2019年中国发病率整体随时间变化趋势不显著(P>0.05),分段来看,1990-1994年下降趋势最快(APC=-3.08),之后呈现波动时上升;日本标化发病率整体随时间上升(AAPC=0.15),其中1990-1995年下降,1995-2011年上升;韩国标化发病率整体也随时间上升(AAPC=0.53),其中1990-1995年下降,之后呈现波动式上升(图1)。
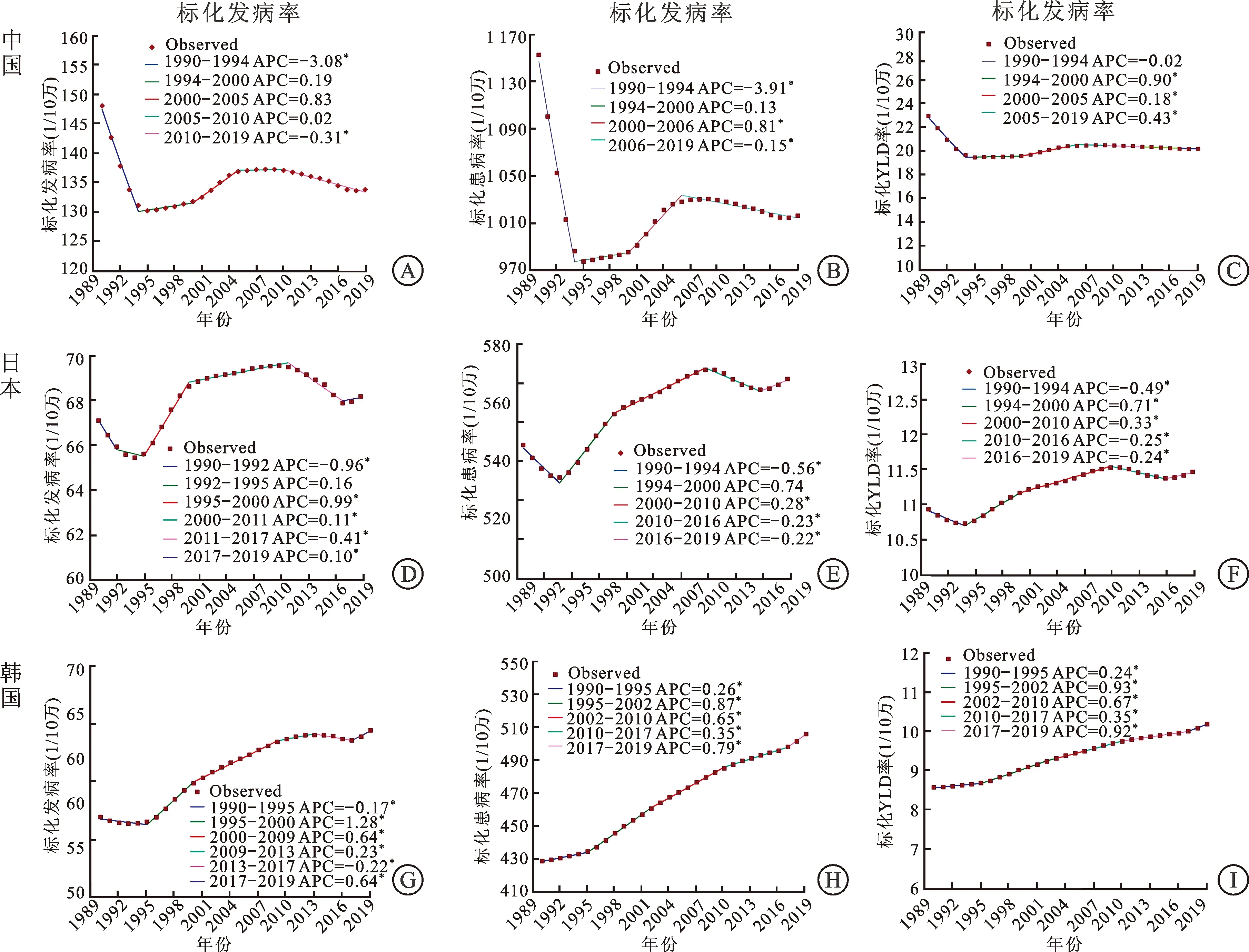
图1 1990-2019年中国、日本和韩国前列腺增生标化发病率、患病率和YLD(健康寿命损失年)率的时间变化趋势(*P<0.05)
对于标化患病率而言,1990-2019年中国整体随时间变化趋势不显著(P>0.05),分段来看,1990-1994年下降幅度最大(APC=-3.91),1994年后呈波动式上升;日本标化患病率在1990-2019年间整体呈上升趋势(AAPC=0.22),其中1990-1994年有所下降(APC=-0.56),1994年后明显上升;韩国的标化患病率整体呈现上升趋势(AAPC=0.61),不同时间段内均呈现上升趋势(图1)。
对于标化YLD率而言,1990-2019年中国整体变化趋势不显著(P>0.05),其中1990-1994年下降趋势最大(AAPC=-3.91),1994年后呈波动式上升,2006之后呈下降趋势(APC=-0.14);日本在1990-2019年间整体上升(AAPC=0.24),分段来看,1990-1994年和2010-2016年有所下降,其余时间均在上升;韩国标化YLD率整体呈上升趋势(AAPC=0.64),不同时间段内的YLD率均呈现上升趋势(图1)。
2.2 BPH疾病负担的年龄变化特征BPH的疾病负担呈现出明显的年龄分布规律,随着年龄的增加,3个国家的BPH发病例数快速增长,中国和日本在65~69岁达到顶峰,韩国在60~64岁达到顶峰,之后随着年龄增加呈现快速下降趋势;发病率呈现近似“倒V”型,中国、日本和韩国分别在70~74、65~69、65~69岁达到最高值。患病例数随着年龄增加快速增长,中国和日本在70~74岁达到顶峰,韩国在65~69岁达到顶峰,之后随着年龄增加逐渐下降;中国、日本、韩国的患病率最高值分别出现在80~84、70~74、70~74岁。YLD人年数同样集中在较高年龄组,其中中国和日本在70~74岁组达到最高值,之后逐渐减少,韩国YLD人年数高峰更加年轻化、65~69岁组最高;YLD 率的年龄分布也呈现近似“倒V型”,中国在80~84岁达到最高值,而日本和韩国在70~74岁年龄组达到最高值(图2)。
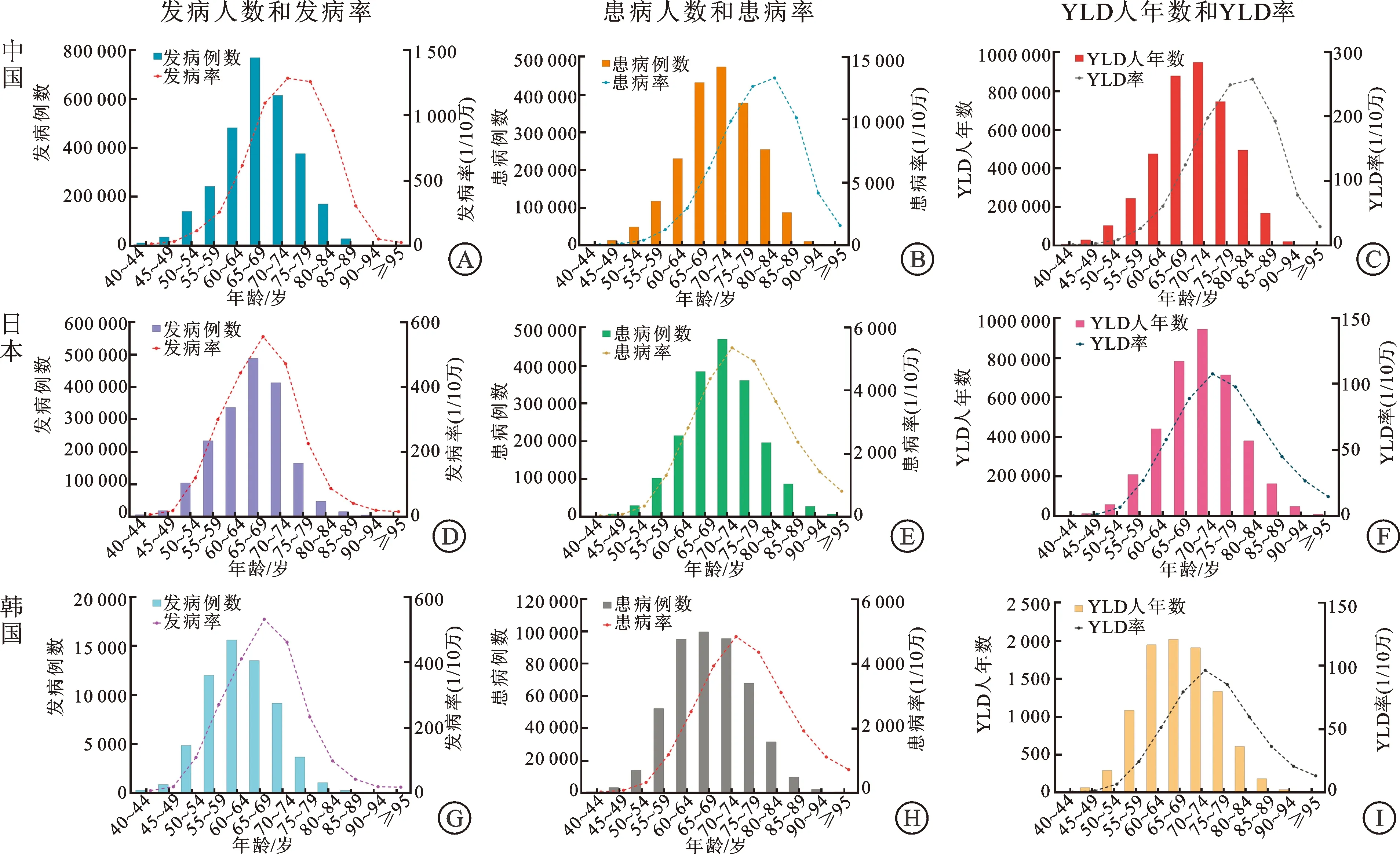
图2 2019年中国、日本和韩国前列腺增生年龄别发病人数和发病率、患病人数和患病率、YLD(健康寿命损失年)人年数和YLD(健康寿命损失年)率
此外,如表2所示,在过去近30年间,中国发病率、患病率及YLD率在70岁以前年龄组呈现下降趋势,70~89岁呈明显上升趋势,90岁以上明显下降。日本发病率、患病率和YLD率在40~49岁组无明显变化趋势(P>0.05),50~59岁组明显下降,65~84岁年龄组呈明显上升趋势。在韩国,发病率、患病率和YLD率在50岁以前明显下降,50岁以后明显上升。

表2 1990-2019年中国、日本和韩国不同年龄段前列腺增生发病率、患病率、YLD率AAPC值及其95%CI
2.3 BPH疾病负担与SDI的联系中国、日本和韩国的SDI在1990-2019年间逐渐升高,其中中国的SDI低于日本和韩国;随着SDI水平的增长,中国的BPH标化发病率、患病率和YLD率呈现先下降后缓慢上升的趋势;日本则呈现波动式上升趋势,而韩国呈现明显上升趋势(图3)。

A:标化发病率;B:标化患病率;C:标化YLD率。
3 讨 论
尽管BPH是一种非致死性疾病,但其作为下尿路症状最常见的病因之一,对男性居民的健康和生活质量造成了巨大影响,也给社会带来了沉重的疾病和经济负担[1-2,7]。据统计,BPH的发病率和YLD在泌尿系统疾病中位列第一,2017年全球因BPH导致的YLD比第二位的前列腺癌[8,11-12]高出3倍,其伤残负担主要是由于相关的并发症所导致,包括反复尿路感染、肾功能损害等。BPH疾病负担存在明显的地区差异,主要集中在亚洲国家[4,6]。因此,本研究揭示了1990-2019年中国、日本和韩国BPH的疾病负担现状及其时间变化趋势,以期为卫生资源的合理配置提供有效的依据。
本研究结果表明,在过去近30年间,中国、日本和韩国BPH的粗发病率、患病率和YLD率逐年上升;年龄标化后的发病率、患病率和YLD率在日本和韩国仍然逐年上升,在中国虽呈下降趋势,但不具有统计学意义,这提示BPH防控仍然是3个国疾病预防控制中的重要问题。此结果可能与卫生资源配置、危险因素暴露和人群健康意识有关,过去几十年中,亚洲大部分国家的疾病预防控制重心主要集中在致死性疾病上,对BPH这类非致死性疾病并未投入足够的医疗卫生资源,导致其疾病负担的持续增长未得到有效控制。此外,已有研究表明,肥胖、高血压、代谢综合征、饮食习惯、吸烟和饮酒、缺乏体力活动等与BPH的病程进展有关[13],而这些危险因素目前在3个国家仍未得到有效控制,若不采取针对性的措施,未来中日韩3国BPH造成的疾病负担可能将持续增长。此外,随着经济发展和教育水平的提高,居民的健康意识逐渐增强,更多的患者在疾病早期便被诊断和治疗,这间接导致了发病率、患病率和YLD的升高。再者,治疗方式也是影响BPH疾病负担趋势的因素之一,对于BPH患者而言,目前尚没有统一的治疗方法,常见的治疗方式有药物治疗和手术治疗,药物治疗仍然是大部分中国、日本和韩国患者的首选治疗方式,其中α-阻断剂和还原酶抑制剂是治疗BPH的一线药物。除了常用药物外,中西医结合治疗方式也成为近些年中国BPH治疗方式之一。此外,经尿道前列腺电切术(trans urethral resection prostate,TURP)和经尿道钬激光前列腺切除术是目前常采用的外科手术治疗方式[14]。值得我们注意的是,中国BPH疾病负担水平远高于日本和韩国,亟需采取针对性的措施,例如,加强相关卫生资源的配置、加强健康教育宣传、普及泌尿系统疾病预防知识、提倡健康的饮食和生活方式等,以便于尽快降低我国BPH的疾病负担。
BPH疾病负担呈现明显的年龄分布规律,主要集中在60~84岁较高年龄组,且该年龄组疾病负担仍随时间呈现明显上升趋势,这与3个国家老龄化现象和人口增长有关[15]。已有研究表明,中国、日本和韩国的人口老龄化形势十分严峻,而年龄是BPH一个独立的危险因素,随着年龄的增长,机体功能的退化,男性体内的性激素分泌水平会逐渐失衡,导致过多的胆固醇发生堆积,从而引起前列腺的肥大和增生。一项美国白人男性的研究显示,40~60岁年龄组男性的美国泌尿外科学会症状指数从0.13增长至0.60[13]。因此,针对这一年龄进展性疾病,我们应普及男性居民对BPH疾病知识,做到早发现、早诊断和早治疗,减缓高危人群的疾病进展程度,从而降低其造成的伤残负担[16-17]。此外,本研究结果显示BPH疾病负担整体随着SDI水平的升高而增加,这与之前的研究结果一致[4,6],主要是随着SDI水平的升高,居民的饮食模式和生活方式发生了转变,男性居民暴露于BPH危险因素的机会增多,加之男性预期寿命延长。
本研究仍存在一定的局限性:第一,本研究所用数据来自于GBD 2019,指标均是由模型估计所得,未来应在3个国家开展大型流行病学调查验证其结果的准确性;第二,因数据不可获取,本研究未分析BPH归因于不同危险因素的疾病负担;第三,因数据局限性,本研究未对比分析3个国家关于BPH经济负担的现状及其趋势,未来应进一步分析该亚洲国家BPH造成的疾病负担,从而更全面地反映BPH对于医疗资源的负担。
综上所述,在过去近30年间,中国、日本和韩国BPH的疾病负担十分沉重,其中中国疾病负担水平远高于日本和韩国,韩国疾病负担水平最低,但随时间推移上升幅度最大;60~84岁为3个国家BPH的高危人群,其疾病负担仍随时间明显上升。提示应采取针对性的措施重点防控高危人群,合理分配医疗卫生资源,降低因BPH造成的疾病负担。
