不同目标导向液体治疗对食管癌根治术围术期血流动力学及术后谵妄的影响
2023-06-19姬雅君闫立华杨丽娜单士强吴水水
姬雅君,闫立华,杨丽娜,单士强,吴水水
食管癌是好发于食管黏膜的消化道恶性肿瘤。据调查,我国2017年食管癌标化发病率与病死率分别为12.23/10万、11.25/10万[1]。早期诊治是降低食管癌病死率的关键,目前临床针对早中期食管癌仍以根治性切除手术治疗为主[2],但作为一种有创手术,食管癌根治术不可避免会对患者循环系统、呼吸系统等造成不同程度的损伤,尤其是中老年人各器官生理功能衰退,极易出现通气血流比例改变及呼吸系统相关并发症[3]。研究显示,术中液体输注量与术后肺部并发症的发生密切相关,高液体输注量会导致术后拔管延迟,增加术后死亡风险[4]。传统限制性补液是围术期常见液体管理措施,但其利弊饱受争议[5]。目标导向液体治疗(GDFT)是新兴的围术期液体管理方案,能通过监测某项血流动力学指标进行个体化容量管理,可有效提高循环容量与器官灌注,改善脑氧供需平衡,有利于减少术后并发症[6]。每搏量变异度(SVV)、胸腔内血容积指数(ITBVI)均是GDFT常用的监测指标,以SVV为目标导向能准确反映心脏前负荷,以ITBVI为目标导向能有效评估胸腔血容量,有利于提高器官灌注压,增加心脏排血量,且不易损伤食管黏膜[7-8]。本研究探讨以SVV和ITBVI为靶目标的术中液体管理方案在食管癌根治术患者围术期的应用效果。
1 资料与方法
1.1 一般资料
选择2020年1月—2022年6月于我院择期行全麻食管癌根治术100例。纳入标准:符合食管癌诊断标准[9];美国麻醉医师协会(ASA)分级Ⅱ或Ⅲ级;术前未使用血管活性药物、糖皮质激素等影响研究准确性的药物。排除标准:严重心脏疾病、心功能异常;精神疾病;肺部疾病(肺气肿、肺不张、肺水肿、慢性支气管炎等);术前贫血;肝肾功能异常;脑血管疾病;电解质紊乱;凝血功能异常;脉搏指示连续心排血量导管置入禁忌证。最终纳入100例,根据液体治疗方法分为传统液体治疗组(C组,n=30),以ITBVI为目标的导向液体治疗组(I组,n=35),以SVV为目标的导向液体治疗组(S组,n=35)。3组性别、年龄、体质量、麻醉时间、术前血红蛋白(Hb)、ASA分级比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经我院医学伦理委员会审核批准。
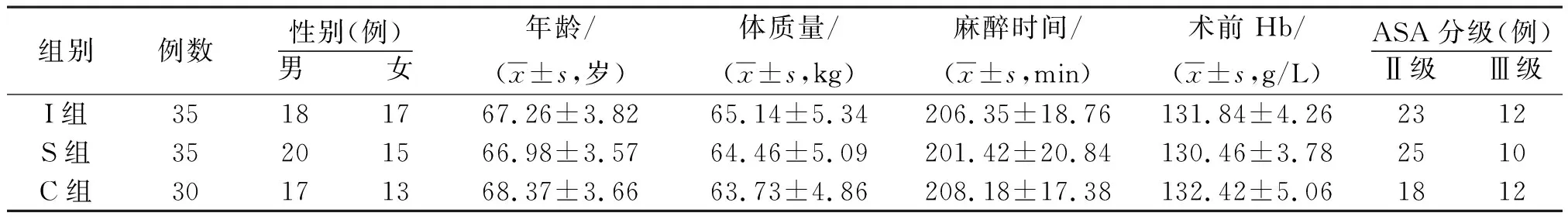
表1 3组择期行全麻食管癌根治术者一般资料比较
1.2 方法
1)术前1 d访视,了解患者既往史、肺功能检查、体格检查或病理检查结果,判断肿瘤大小、位置等,拟定双腔管使用型号,给予患者呼吸锻炼、镇咳训练等,嘱患者术前8 h禁食,4 h禁饮;手术当日准备血管活性药物、麻醉药物、喉镜、呼吸机等手术相关物品器械,检查设备仪器是否正常工作;入室后协助患者调整舒适体位,鼻导管吸氧(2 L/min),建立静脉通路,常规监测血压、心电图、体温、血流动力学、麻醉深度指数等。2)C组采用传统液体治疗,补液总量=生理需要量+补偿性扩容量+失血量+累计缺失量+第三间隙丢失量,其中生理需要量、累计缺失量按“4-2-1”原则补液[第1个10 kg按4 mL/(kg·h),第2个10 kg按2 mL/(kg·h),以后每千克按1 mL/(kg·h)],补偿性扩容量、第三间隙丢失量按5 mL/kg补充,调节补液速度以维持心率60~100/min,平均动脉压(MAP)65~110 mmHg,尿量>0.5 mL/(kg·h),中心静脉压6~12 mmH2O。3)I组根据ITBVI行目标导向限制性补液,维持ITBVI 800~1000 mL/m2;若ITBVI<800 mL/m2,则为低血容量,输注羟乙基淀粉130/0.4直至ITBVI>800 mL/m2;若ITBVI>1 000 mL/m2,则为高血容量,静脉注射呋塞米0.1 mg/kg直至ITBVI<1000 mL/m2。4)S组根据SVV行目标导向限制性补液,维持SVV<11%,心脏指数(CI)>2.5 L/(min·m2),静脉缓慢输注晶体液;若SVV<9%,则暂缓补液;若SVV>11%,静脉输注50 mL/min羟乙基淀粉130/0.4,直至SVV<11%。5)术毕,将患者送至麻醉恢复室进行监护,据情况予镇痛、吸氧等支持治疗。
1.3 观察指标
1)手术相关指标:比较3组术中输液总量、失血量、尿量及手术时间。2)血流动力学:连续监测血流动力学变化情况,采用心电监护仪(M1643A型,PHILIPS公司)监测术前(T1)、气管插管后5 min(T2)、双肺通气15 min(T3)、单肺通气15 min(T4)、肺复张后双肺通气15 min(T5)、术毕(T6)时点心率、MAP,采用心血管监测仪监测CI。3)血管外肺水指数(EVLWI)、肺血管通透性(PVPI):采用经肺温度稀释法监测T1、T2、T3、T4、T5、T6时点EVLWI、PVPI变化。4)血清炎性因子及血乳酸水平:分别于T1、T2、T3、T4、T5、T6时点采集外周静脉血3 mL,3500 r/min离心15 min,采用酶联免疫吸附试验检测白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平,T1、T6、术后6 h(T7)、术后12 h(T8)采用血气分析仪(ABLSOO型,Radiometer公司)检测桡动脉血乳酸水平,IL-6、TNF-α检测试剂盒由R&D公司提供。5)术后谵妄发生情况:采用谵妄评估量表(CAM)评估3组术后1、2、3 d谵妄发生情况,CAM评分>22分提示发生谵妄[10]。
1.4 统计学方法
2 结果
2.1 手术相关指标
3组手术时间比较差异无统计学意义(P>0.05);I组、S组输液总量、失血量及尿量均少于C组(P<0.05),但2组间比较差异无统计学意义(P>0.05)。见表2。

表2 3组择期行全麻食管癌根治术者手术相关指标比较
2.2 血流动力学
3组不同时点心率组内及组间比较差异无统计学意义(P>0.05);C组T3~T5时点MAP、CI均低于T1时点(P<0.05);I组、S组T3~T5时点CI均高于C组(P<0.05),但2组间比较差异无统计学意义(P>0.05)。见表3。

表3 3组择期行全麻食管癌根治术者围术期不同时点血流动力学比较
2.3 EVLWI、PVPI水平
C组T6时点EVLWI水平高于T1时点(P<0.05);I组、S组T6时点EVLWI水平低于C组,且I组低于S组(P<0.05)。3组不同时点PVPI水平组内及组间比较无差异(P>0.05)。见表4。

表4 3组择期行全麻食管癌根治术者围术期不同时点EVLWI、PVPI比较
2.4 血清炎性因子
3组T2~T6时点血清IL-6、TNF-α均高于T1时点(P<0.05);3组T1、T2时点血清IL-6、TNF-α水平比较无差异(P>0.05);I组、S组T3~T6时点血清IL-6、TNF-α水平低于C组(P<0.05),但2组间比较无差异(P>0.05)。见表5。
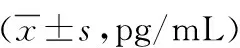
表5 3组择期行全麻食管癌根治术者围术期不同时点血清炎性因子水平比较
2.5 血乳酸水平
3组T1、T7、T8时点血乳酸水平比较差异无统计学意义(P>0.05)。T6时点I组血乳酸水平低于T1时点,C组血乳酸水平高于T1时点(P<0.05)。I组T6时点血乳酸水平低于S组和C组,且S组低于C组(P<0.05)。见表6。

表6 3组择期行全麻食管癌根治术者围术期不同时点血乳酸水平比较
2.6 术后谵妄发生率
I组发生术后谵妄2例(5.71%),其中术后1、2 d各1例;S组发生术后谵妄4例(11.43%),其中术后1 d 3例,术后2 d 1例;C组发生术后谵妄10例(33.33%),术后1 d 6例,术后2 d 4例。I组、S组术后谵妄发生率低于C组(P<0.05),I组、S组术后谵妄发生率比较无差异(P>0.05)。
3 讨论
围术期补液是麻醉管理中的重要环节之一。相关研究指出,术后并发症与围术期静脉补液容积之间呈一种“U”型关系[11],即补液过多可能会诱发容量超负荷相关并发症,如组织水肿、心脏超负荷等,而补液不足可能会诱发与低血容量有关的并发症。因此,“U”型最低点是最理想化的一种状态,既能充分维持组织器官与电解质的稳态,保证组织氧供平衡、血容量充足,又能降低并发症发生风险。多项研究已证实,GDFT可通过实时监测血流动力学或组织灌注给予患者个体化补液治疗,能有效避免潜在血容量过量或不足,是较理想的液体控制措施[12-14]。
相关研究指出,ITBVI与心脏充血量密切相关,以ITBVI为目标的导向液体治疗不易受心肌顺应性降低的影响,且与CI之间呈明显负相关,能有效维持术中血流动力学稳定,保证组织灌注与氧合[15]。本研究发现,与C组比较,I组血流动力学整体呈现较平稳趋势,IL-6、TNF-α呈较低水平,且术中输液总量明显减少,表明以ITBVI为目标的导向液体治疗不仅能以更少的补液量来维持循环稳定,还能抑制促炎因子分泌。有报道显示,食管癌患者因进食困难,本身存在不同程度低血容量情况,加之胸外科手术中单肺通气能导致血流比例与肺通气失调,可进一步造成肺组织缺血再灌注损伤,从而产生大量炎性因子与氧自由基,IL-6、TNF-α等炎性因子被激活后可通过破坏肺上皮细胞、血管内皮细胞等细胞屏障,进而影响细胞正常功能[16]。此外,炎性因子还可通过迷走神经进入脑组织,诱发术后谵妄[17]。而以ITBVI为目标的导向液体治疗能特异性监测胸腔血容量,避免盲目补液,结合CI监测,可实现安全扩容,改善组织灌注,减轻炎症反应,从而降低围术期不良事件发生率。
SVV是评估食管癌根治术患者液体反应性与血管容积的敏感性指标。本研究发现,传统补液治疗存在较高反射性血流动力学波动及术后谵妄发生风险,而以SVV为目标的导向液体治疗不仅能有效维持血流动力学稳定,还可防止术后谵妄发生。既往研究表明,在全麻状态下,大脑灌注压会受到明显抑制,可增加术后谵妄发生风险[18]。SVV通过监测心肺相互作用,能准确判断心脏功能,以此为依据增加液体补充可有效降低心脏前负荷,抑制血管收缩,从而增加心脏循环,提高组织灌注,进而降低术后谵妄发生风险。FUNK等[19]研究发现,以SVV为目标的导向液体治疗在改善组织氧供的同时,不会影响血清IL-6、C反应蛋白、心肌蛋白等多种因子水平。但本研究发现,T3~T6时点S组IL-6、TNF-α水平较C组显著降低,与上述研究结论不一致。可能的原因为,单一的炎性因子无法准确反映人体内炎性因子水平。
液体管理的目标为改善组织灌注与细胞氧供,维持器官正常生理功能。血乳酸是低灌注或组织缺氧时产生的无氧酵解产物,能反映机体微循环灌注情况;EVLWI是判断肺水肿的量化指标,能准确预测患者预后[20]。本研究发现,I组、S组T6时点EVLWI与血乳酸水平较C组均降低,且I组低于S组,表明以ITBVI为目标的导向液体治疗较以SVV为目标的导向液体治疗在维持组织灌注方面具有独特优势,在围术期评价容量反应性效果可能更好。而沈祖波等[21]通过ROC曲线分析发现,SVV与CI的相关性较ITBVI与CI的相关性更明显,且SVV在预测容量反应性中敏感度与特异度更高,考虑原因可能与研究对象不同有关。
综上所述,以SVV与ITBVI为目标的导向液体治疗在食管癌根治术中均能有效维持血流动力学稳定,减轻炎症反应,降低术后谵妄发生率,且以ITBVI为目标的导向液体治疗具有更高的敏感度,可能对改善患者预后效果更好,但仍需进一步研究证实。
