腹腔镜下吻合术与小切口辅助吻合术在胃癌患者中的应用效果▲
2023-06-12彭晓飞陈凌娟
彭晓飞 陈凌娟
(广州医科大学附属第六医院暨清远市人民医院,广东省清远市 511518)
胃癌为常见的消化系统恶性肿瘤之一,多由幽门螺旋杆菌长期感染、遗传及饮食等因素引起,具有发病率高、死亡率高等特点[1-2]。大部分患者早期症状缺乏特异性,少数患者可表现为饱胀不适及消化不良等轻微不适,常被误认为是普通胃炎而被忽视。随着病情的发展,患者可表现出上腹痛、贫血、厌食及呕血等[3],严重影响患者的生命健康和生活质量。目前,手术是治疗胃癌的有效方法。随着腹腔镜技术不断发展和完善,腹腔镜根治术被广泛应用于胃癌患者中,其术后消化道重建已成为新的研究热点。消化道重建主要有腹腔镜下吻合术和小切口吻合术[4],目前临床对两种技术的选择尚无统一标准。因此,本文对比分析腹腔镜下吻合术与小切口辅助吻合术在胃癌患者中的应用效果。
1 资料与方法
1.1 一般资料 选取2017年11月至2020年11月在我院确诊的60例胃癌患者为研究对象,采用电脑随机法将其分为观察组(n=30)和对照组(n=30)。纳入标准:(1)经病理检查确诊为胃癌[5];(2)患者及其家属对本研究内容知情并签署知情同意书。排除标准:(1)合并其他恶性肿瘤者;(2)存在手术禁忌证者;(3)合并其他心、肺、肝及肾等重要脏器疾病者;(4)合并精神疾病者。观察组男18例、女12例,年龄50~68(59.62±3.28)岁;疾病类型:腺癌19例、腺鳞癌7例、鳞癌4例;对照组男19例、女11例,年龄50~68(59.27±3.07)岁;疾病类型:腺癌18例、腺鳞癌8例、鳞癌4例。两组患者的一般资料比较,差异无统计学意义(均P>0.05),具有可比性。本研究经我院医学伦理委员会审核同意。
1.2 方法
1.2.1 胃癌根治术 所有患者均采取平卧位,进行全身麻醉后,于脐下1.0~1.5 cm处做长2 cm切口,置入气腹针并建立气腹,气腹压力为12~14 mmHg,置入10 mm trocar作为观察孔;分别于患者左侧腋前线肋缘下2 cm和右锁骨中线平脐上2 cm置入12 mm trocar,对侧相应部位置入5 mm trocar,对患者进行根治性胃切除及淋巴结清扫。两组手术均由同一位医生进行操作。
1.2.2 吻合方式 (1)对照组:在剑突下做一长6 cm的纵向切口进行消化道重建,于上腹正中及远端空肠距胃空肠吻合口45~60 cm处置入25#管形吻合器钉头,进行胃空肠侧侧吻合及空肠侧侧吻合,闭合空肠及近端空肠残端。(2)观察组:对脐部切口进行扩大后取出标本,将直线切割闭合器置入后,对十二指肠及其近端胃体和待切除的胃体分别进行离断,然后在残胃大弯处及十二指肠后壁处分别做一小切口,将直线切割器放置其中,闭合残胃和十二指肠,最后对共同开口进行关闭,直至确定吻合完毕。
1.3 观察指标 (1)术中相关指标:记录两组胃癌患者手术相关指标,包括手术时间、术中出血量、手术切口长度、吻合时间(术中第一次切断机体组织至关闭切口的时间)。(2)术后指标:记录两组患者住院时间、肛门排气时间及进流食时间。(3)疼痛程度:分别于术前及术后24 h、36 h,采用VAS评估两组患者的疼痛程度[6]。(4)并发症:记录两组患者术后吻合口出血、吻合口漏及吻合口狭窄等并发症的发生情况。
1.4 统计学方法 采用SPSS 22.0统计学软件进行数据分析。符合正态分布的计量资料以均数±标准差(x±s)表示,两组间比较采用独立样本t检验,组内前后比较采用配对t检验;计数资料以例数和百分率[n(%)]表示,组间比较行χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 术中相关指标比较 观察组的术中出血量、手术切口长度及吻合时间均显著少于/短于对照组,差异均有统计学意义(均P<0.05);两组的手术时间差异无统计学意义(P>0.05)。见表1。
2.2 术后指标比较 观察组患者的住院时间、肛门排气时间及进流食时间均显著短于对照组,差异均有统计学意义(均P<0.05)。见表2。
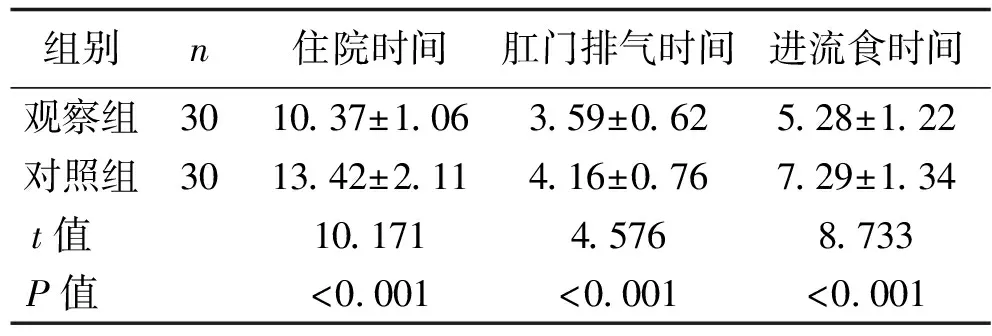
表2 两组患者的术后指标比较 (x±s,d)
2.3 VAS评分比较 术前,两组患者的VAS评分差异无统计学意义(P>0.05);术后24 h、36 h,观察组的VAS评分均明显低于对照组,差异均有统计学意义(均P<0.05)。见表3。

表3 两组患者的VAS评分比较 (x±s,分)
2.4 并发症发生率比较 观察组并发症发生率为6.67%,明显低于对照组的16.67%,差异有统计学意义(P<0.05)。见表4。
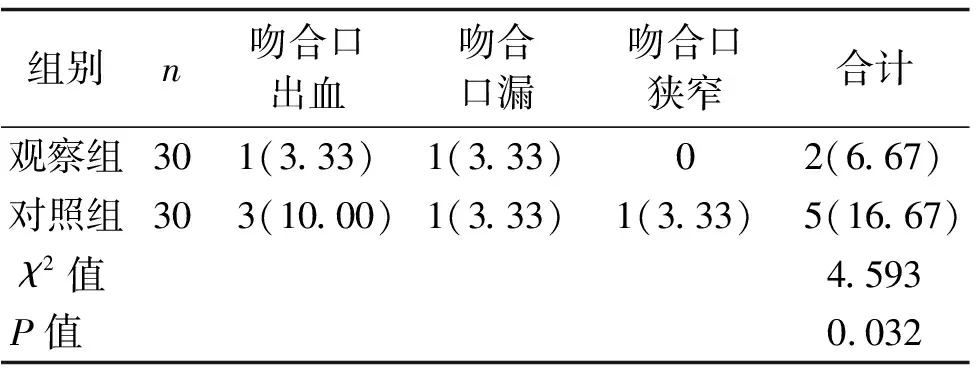
表4 两组患者并发症发生率比较 [n(%)]
3 讨 论
近年来,随着人们生活方式的改变及生活节奏的加快,我国胃癌的发病率呈逐年上升且不断趋于年轻化的趋势,对国民身体健康造成了严重的不利影响。早期胃癌患者的临床症状常常无特异性表现,在进行相关检查时,常被误诊为胃部的其他慢性疾病,导致患者未得到及时的治疗,最后随病情的发展成为胃癌晚期,严重影响患者的身心健康和生命安全[7-8]。胃癌根治术治疗后的患者消化道功能受到严重损伤,出现消化功能紊乱[9],因此胃癌根治术术后进行有效的消化道重建尤为重要,良好的消化道重建可有效改善患者的消化功能,改善预后。
本研究中,观察组患者的术中出血量、手术切口长度、吻合时间、住院时间、肛门排气时间及进流食时间均显著少于/短于对照组,差异均有统计学意义(均P<0.05)。提示腹腔镜下吻合术可缩短患者住院时间、吻合时间及手术切口长度,降低术中出血量,具有显著的临床效果。分析其原因,可能是由于小切口辅助吻合术在进行消化道重建时,视野较为狭窄,导致医生操作不便,特别是在置入钉座时较为困难,会对患者食管造成损伤[10],且术中出血量较多,患者术后恢复较慢,在一定程度上延长了住院时间。而腹腔镜下吻合术视野较广,具有手术切口短及术后恢复快等优点[11]。在术中可通过高清腹腔镜辨别周围神经及血管组织,减少术中出血量及误伤。且腹腔镜下吻合术中的标本从较小的切口取出,短小的切口有利于患者的术后快速恢复。
本研究结果显示,观察组患者的术后VAS评分及并发症发生率均低于对照组(均P<0.05)。提示腹腔镜下吻合术可有效减轻患者的疼痛感,降低并发症发生风险。推测其原因,可能是由于腹腔镜下吻合术的术中视野较清晰,使吻合口保持低张力状态[12],可降低操作难度,减少对周围组织的损伤,有利于减轻患者的疼痛。且因腹腔镜下吻合术切口短,故患者术后的疼痛感较轻。在小切口辅助吻合术中,因吻合口与血管方向垂直,较容易发生吻合口缺血现象。而腹腔镜下吻合术的缝钉线方向与血供方向平行,在理论上可减少吻合口缺血风险,术中胃肠、食管空肠的吻合均为侧侧吻合,吻合口面积更大[13-14],可降低吻合口狭窄的发生风险。
综上所述,相较于小切口辅助吻合术,腹腔镜下吻合术的手术切口明显较短,可显著缩短吻合时间及住院时间,患者疼痛感更轻、术中出血量更少、并发症发生率更低,具有显著的临床疗效和安全性。
