FOCUS-PDCA管理对血液透析患者自体动静脉内瘘功能的影响
2023-06-02张琰郭引黄蕾王燕红黄蓉王柳梅
张琰, 郭引, 黄蕾, 王燕红, 黄蓉, 王柳梅
自体动静脉内瘘(autogenous arteriovenous fistula,AVF)是维持性血液透析(maintain hemodialysis,MHD)最理想的血管通路,被称为MHD患者的“生命线”,在MHD患者中的使用比例已超过80%[1-2]。然而,内瘘的使用使血管长期处于“损伤-修复-再损伤”的循环过程中,极易发生血栓、狭窄等并发症,使血管条件变差,进而导致AVF功能障碍[3]。既往研究[4]显示,AVF术后内瘘功能下降较快,术后1年、2年的通畅率为60%与51%。故AVF术后进行合理、有效的管理非常必要。“寻找-组织-澄清-理解-选择-计划-实施-检查-处理(find-organize-clarify-understand-select-plan-do-check-act,FOCUS-PDCA)”管理是由PDCA循环发展而来的一种持续质量改进模式,旨在详尽地分析、了解程序中各个环节,达成改进管理质量的目的,弥补了常规管理模式存在的管理不到位、不全面、不规范等不足,具有规范、全面、高效、持续改进等优点,已被应用于医学领域并得到认可[5-6]。本科室自2021年9月起将FOCUS-PDCA管理结合远红外线照护应用于采用AVF进行MHD的患者中,现将结果报道如下。
1 资料与方法
1.1 一般资料
将2021年3月至2022年2月在本院采用AVF进行MHD的116例患者作为研究对象,其中2021年3月至2021年8月的58例作为对照组,2021年9月至2022年2月的58例作为观察组。纳入标准:①年龄≥18岁;②采用AVF进行MHD;③血液透析时间≥3个月;④入组时AVF功能正常;⑤对本研究知情同意。排除标准:①有认知功能障碍;②存在大静脉严重狭窄等AVF禁忌证;③合并严重的心肺疾病、水肿或高血压者;④有血栓史、合并恶性肿瘤及局部皮肤感觉障碍者。两组患者性别、年龄、文化程度、原发病类型、AVF使用时间、吻合方式差异无统计学意义(均P>0.05),见表1。

表1 两组患者一般资料比较
1.2 方法
对照组采用常规管理结合远红外线照护。1次/月监测记录患者血常规、肾功能、电解质等指标的变化,1次/2月通过宣讲会为患者讲解AVF相关健康知识(包括并发症预防、并发症紧急处理措施、自我护理与技能、用药、饮食与AVF功能锻炼方法指导、注意事项、不良后果、自我护理与功能锻炼的重要性等),定期进行健康教育与心理辅导,每次透析前均通过肉眼与触感、动/静脉压、血流量等参数评价患者并发症发生情况,并给予处理,对出现并发症者询问既往病史、VAF使用时长、用药情况、VAF功能锻炼情况、并发症预防常识、日常饮食、行为习惯等,并给予改进建议。由责任护师完成透析操作并遵医嘱完成各项护理服务,透析频率为2~3次/周,每次透析结束24 h后采用远红外线治疗仪(宽谱医学科技股份有限公司,型号TY-102)予以照射治疗,仪器与照射部位间距≥30 cm,30 min/次,2次/d。随访追踪6个月。
观察组在对照组的基础上采用FOCUS-PDCA管理模式。FOCUS-PDCA管理模式具体包含以下9个步骤:
1.2.1 寻找问题(find) 以“改善AVF的功能”为主题,观察对照组患者常规护理模式下的AVF功能变化,发现内瘘通畅率不佳。寻找可影响AVF功能的问题,包括:内瘘并发症的发生率高;术后AVF使用时出现反复穿刺、方向操作不当等问题;透析后存在穿刺点按压偏移位、按压过紧等操作不当问题;患者血管内环境紊乱情况未及时调控;用药、功能锻炼指导等过度关注理论,存在监管不足问题。
1.2.2 组织(organize) 成立持续质量改进(continuous quality improvement,CQI)小组并组织问题讨论。①CQI小组由1名组长(透析中心护士长)与5名组员[3名主管护师及以上职称的血液透析专科护士(具备3年及以上临床护理经验)与2名肾内科主治医师及以上职称的医生(具备5年及以上临床经验)]组成;组长负责质量改进活动整体统筹,组员负责方案具体制定、实施,并收集、整理、分析资料。②定期进行质量改进会议(管理前3个月1次/半月,管理后3个月1次/月,)以保证项目顺利进行,组员汇报成果、问题、改进建议,组长整体统筹、决策。
1.2.3 澄清(clarify) 通过现场观察患者AVF使用情况,对需要改进的问题进行调查,澄清内瘘功能下降的原因,主要包括:①内瘘使用操作不规范;②医护对并发症预防与术后注意事项宣讲不到位;③患者术后用药、饮食、功能训练依从性差;④患者血管内环境变化关注度低。
1.2.4 理解(understand) 从患者及家属、护理、操作3个方面进一步剖析导致以上问题的原因。①患者及家属:对AVF的认知不足、重视度不够,自我护理意识差,自我护理知识与技能匮乏,未能掌握AVF功能锻炼的方法,用药依从性差;②护理方面:护士AVF护理专业知识欠缺,责任心不强,对患者的健康教育不到位,对患者合并疾病的重视度不足,用药与锻炼指导不合理,监管力度不够,护理人力不足等;③操作:实操判断能力不够,操作技能不够成熟,操作合理性不足,流程不规范、不具体。
1.2.5 选择(select) CQI小组通过质量改进会议选择改进措施,制定改善AVF功能的方案对策。(1)并发症的预防:①将定期进行的并发症预防宣讲与培训调整为1次/月,语言尽量白话,并结合动画、短视频等方式进行讲解;②采用自制并发症评估单(内容包括震颤、杂音、血流量、动脉压、静脉压、有无硬结、穿刺点突起大小)详细记录患者每次透析时并发症情况。(2)术后AVF使用:①使用前由两位资深透析专科护士全方位评估患者的VAF是否通畅以及血管走向,提升判断准确率;②准备工作与透析结束后的操作严格遵守本科室流程与标准,并安排特定人员监督,降低操作不当风险;(3)护理与监管:①护师定期(1次/半月)进行护理相关知识培训与考核,提升职业素养与责任感;②护师定期(1次/月)为患者及家属科普AVF相关知识;③制定护理监督记录表,包括患者饮食、用药、功能锻炼、作息、AVF相关知识学习情况等内容,由患者或家属每日填写,每次透析时由护师查阅、评价,根据患者特征给予针对性措施调整与改进。(4)血管内环境紊乱处理:①制定患者的内环境指标记录表,包括血红蛋白、血小板、中性粒细胞、淋巴细胞、高敏C反应蛋白、E选择蛋白等促凝血因子指标,每次透析前均进行检查记录;②根据患者的指标变化情况,结合血管内环境紊乱处理预案给予具体的饮食、药物干预;③每次血管内环境指标测量后与上次指标对比,比较干预效果,调整干预方案。
1.2.6 计划(plan) 绘制具体的改进计划表格,内容包括:①2021年9月1日至7日,CQI小组成员收集资料并进行会议讨论。②2021年9月1日至15日形成新标准、流程、制度并公告,制定新的医护培训、考核制度并拟定每月中与月末培训考核。③2021年9月起每月10号由医护向患者行AVF并发症预防、自我护理、注意事项等相关知识的宣教;每次透析时填写并发症评估单、内环境指标记录表,查阅护理监督记录表。④CQI组长每个月随机抽查3次透析现场。⑤研究结果收集与整理拟定在每例患者参与管理的最后1周。⑥责任到人,分工明确,拟定“内瘘通畅率提升5%”为改进目标。
1.2.7 实施(do) 按照以上计划与时间安排,实施患者的AVF管理。(1)针对并发症:①并发症预防相关知识的讲解方式更多,简单易懂,频次更高,患者掌握的更到位,并发症预防意识更强;②医护注重并发症情况的记录对比,并及时询问、改进,管理更合理有效。(2)针对AVF使用:①加大医护的培训与考核力度,提升专业性;②对操作流程进行完善,且由特定人员监督操作过程,操作更规范。(3)针对护理监管:①AVF常识科普改为1次/月,患者更重视,自我护理能力与意识更强;②通过记录表监管患者日常,每次透析时均查阅询问,监管力度更大,患者的配合度更高。(4)针对血管内环境,改善后:每次透析前均检测,并通过记录表记录对比指标变化,通过动态变化规律调整干预方案。
1.2.8 检查(check) 由组长不定期地检查医护人员为患者科普并发症预防知识以及AVF相关知识的现场,知识是否到位,患者是否能接受;检查医护专业知识考核成绩是否合格,AVF使用操作现场是否规范、专业;检查患者各记录表是否按时、规范填写等。定期进行质量分析会议,探讨不足,并提出改进意见,如此循环以保证持续改进。
1.2.9 处理(act) 对AVF功能改进工作进行总结与反思,将实施过程中有效的措施(如专业知识通过视频、动画讲解,增加医护专业知识与技能的培训与考核,AVF操作现场监督,各记录表的使用)进行规范化,形成工作制度,沿用至后续工作中;同时总结反思存在的问题(包括患者居家监管难度大,过于频繁的指标检测经济压力大,医护责任心不足等),提出解决方案。进入下一个循环中。管理通过建立微信群、定期电话随访以及来院透析等方式完成,时间为6个月。
1.3 观察指标
1.3.1 管理6个月后的血管情况 由专科护师在每次透析时观察内瘘血管情况,包括血管弹性、血管杂音、血流量。①血管弹性评价:肉眼与触感评价,血管走行清楚,充盈,触摸有弹性为血管弹性良好,其余为血管弹性不良[7]。血管弹性不良分型判断[8]:轻型:血管弹性较低,有轻度压痛,实际血流量≤设定值(根据患者个体差异设定为200~300 ml/min不等,内瘘使用初阶段200~250 ml/min,使用3~5次后,在患者耐受前提下尽量提升血流量);中型:内瘘血管周围出现硬结,但直径<1 cm,有压痛,实际血流量<设定值的5%;重型:穿刺处内瘘血管周围出现硬结,直径>1 cm,压痛明显,实际血流量<设定值5%~10%。②血管杂音判断[9]:听诊血管无/弱杂音,触摸无震颤,为弱杂音;听诊血管有响亮杂音,触摸有震颤,为强杂音。③血流量充足与否判断[10]:血流量<200 ml/min为不充足,≥200 ml/min为充足。
1.3.2 管理期间患者内瘘并发症发生情况 内瘘并发症主要包括栓塞、狭窄、硬结、动脉瘤等。①若手触内瘘无震颤、听诊内瘘无杂音,为内瘘栓塞[11];②透析5 min后,将血流量设置为200 ml/min,监测动脉压和静脉压动态变化(排除管路血液凝固、穿刺方法不当等其他因素的影响),血流量不足导致动脉压低报警为动脉端狭窄,静脉压高报警为静脉端狭窄;③触诊内瘘血管变硬、弹性差,为有硬结;④穿刺点周围突起>2 cm×2 cm为动脉瘤[12]。并发症总发生率=并发症发生例数/总例数×100%。
1.3.3 管理6个月后的内瘘通畅率 同时满足以下3条要求者即内瘘通畅[13]:①手触内瘘血管有搏动与震颤;②有连续的血管杂音;③血液透析泵控血流量>200 ml/min。内瘘通畅率=内瘘通畅例数/总例数×100%。
1.3.4 管理6个月前后的透析效能[14]以尿素氮下降率与清除率表示透析效能,两者值越高表明透析效能越好。尿素氮下降率=(1-R)×100%;尿素氮清除率=-In(R-0.008 t)+(4-3.5R)UF/W。其中R为透析后尿素氮值/透析前尿素氮值,t为单次透析时间,UF为透析超滤量,W为透析后干体重。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。计数资料以例(%)表示,组间比较用χ2检验,若任一理论频数>1且<5需对检验校正,若任一理论频数为0需采用Fisher’s精确检验;计量资料以均值±标准差表示,组间比较用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 6个月后两组患者的内瘘血管情况比较
管理6个月后,观察组中血管弹性良好的患者多于对照组,轻、中、重型血管弹性不良的患者均少于对照组,而血管杂音强、血流量充足的患者均多于对照组,差异有统计学意义(均P<0.05),见表2。
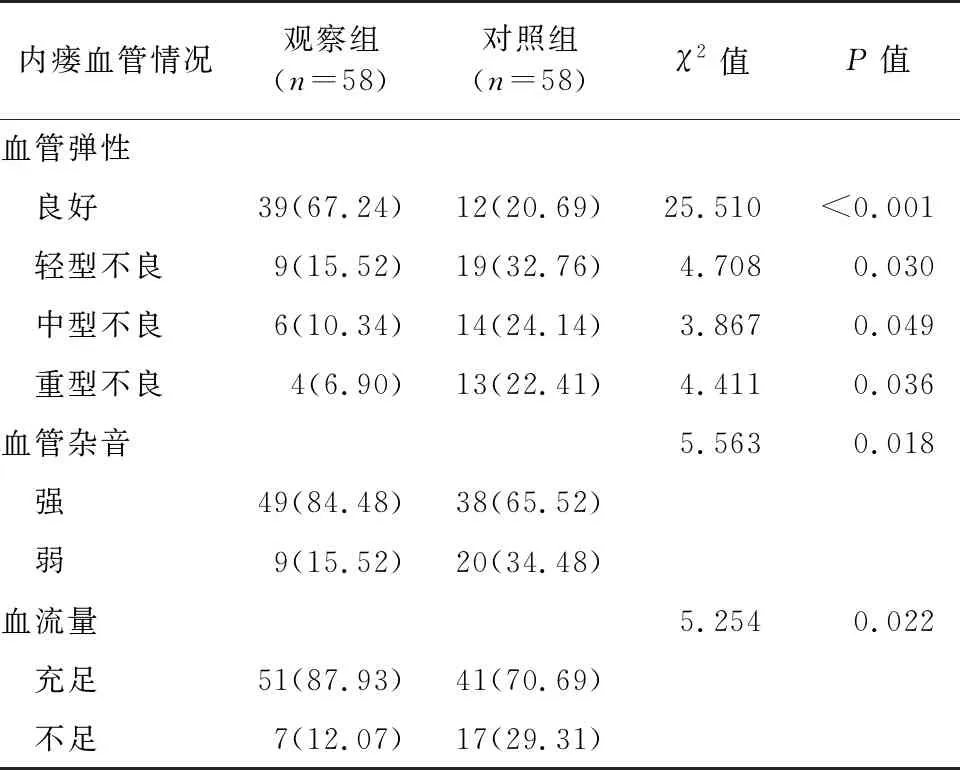
表2 管理6个月后两组患者内瘘血管情况比较[例(%)]
2.2 管理期间两组患者内瘘并发症情况比较
观察组在6个月内并发内瘘栓塞、狭窄、硬结的发生率低于对照组(P<0.05),动脉瘤发生率与对照组比较差异无统计学意义(P>0.05)。其中,观察组共有5例患者发生不良反应(3例并发硬结与狭窄,1例并发硬结与栓塞,1例并发栓塞),并发症总发生率为8.62%(5/58);对照组共有14例患者发生不良反应(8例并发栓塞、狭窄与硬结,3例并发硬结、狭窄与动脉瘤,2例并发栓塞与硬结,1例并发狭窄),并发症总发生率为24.14%(14/58)。观察组的并发症总发生率低于对照组(P<0.05)。见表3。
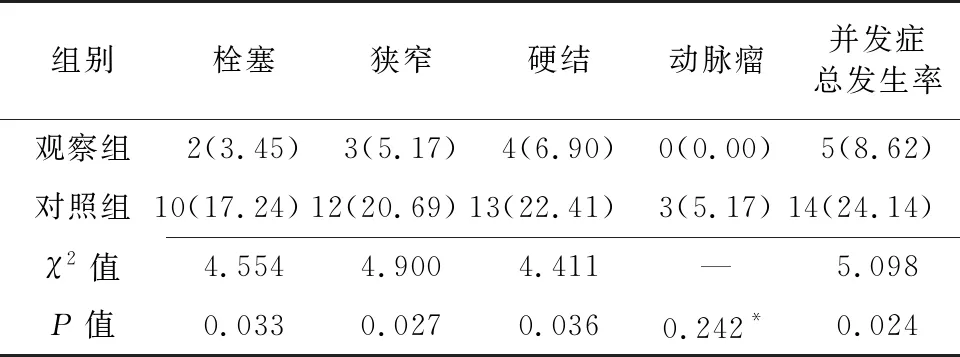
表3 两组内瘘并发症发生情况比较[n=58,例(%)]
2.3 两组患者内瘘通畅率比较
6个月内,观察组中有56例患者始终保持内瘘通路通畅,通畅率为96.55%(56/58),对照组中有50例患者始终保持内瘘通路通畅,通畅率为86.21%(50/58),观察组患者通畅率高于对照组,差异有统计学意义(χ2=3.940,P=0.047)。
2.4 两组患者透析效能比较
管理前两组患者的尿素氮下降率与尿素氮清除率比较差异无统计学意义(P>0.05)。管理6个月后,观察组的尿素氮下降率与尿素氮清除率均高于对照组(P<0.05),见表4。
3 讨论
AVF是MHD患者首选的血液透析血管通路,具有寿命长、并发症少等优点,AVF功能优劣是影响患者透析治疗效果的重要因素[15],故维护AVF功能稳定十分重要。远红外线是一种电磁波,可通过热效应促进血液循环与组织生长,减少氧化反应,进而促使血管内膜恢复,改善血管内皮功能,在AVF术后血管功能的维护、并发症的预防以及促进内瘘的通畅发挥着重要作用[16-17],然而,若未配合合理、规范的AVF术后管理,仍易造成AVF功能不良,透析效能下降等不良后果[18]。
FOCUS-PDCA管理对影响AVF功能的因素分析更加全面,改善更具有针对性,且保证持续质量改进,可较好地维持患者AVF功能。本研究结果表明,FOCUS-PDCA管理模式可更有效地维护患者的血管功能,主要原因如下:①管理小组是由透析中心与肾内科的医护人员组成的,均具备丰富的临床经验,对AVF术后管理更加专业,能够更及时、精准地判断患者的血管现状,及早给予干预与治疗,最大程度改善患者血管情况;②给予内瘘操作人员更多专业知识与技能的培训,更严格的训练与考核,同时完善、规范了操作流程,可预防或减少操作不当对血管功能的影响;③管理过程中对内瘘并发症以及血管内环境的关注度高,可减少血管并发症与血管内环境紊乱对血管功能的不良影响;④管理过程中对管理方案进行持续改进与优化,提升了管理质量,减少了管理不当造成的血管功能不佳。
研究表明,FOCUS-PDCA管理结合远红外线照护的管理模式可有效降低MHD患者AVF术后并发症总发生率,高效维持内瘘通畅,保证患者的AVF功能。因为FOCUS-PDCA管理模式:①管理前即对可能引起并发症、内瘘功能障碍的因素进行了细致、透彻的归纳,对问题及相关影响因素的认知更加准确、全面,据此制定对策、方案更具有针对性,故管理效果更好;②管理人员的专业知识更丰富,专业技能更娴熟,对内瘘的管理更合理、客观、专业,同时从医、护、患三方实施管理更加全面;③加大了医护考核与监督力度,加大对患者的督管力度,使医护保持较高的积极性、专业性、规范性,患者保持较高的依从性与配合度,对相关因素的预防与干预更及时、到位,最大程度地预防或减少了并发症以及内瘘不畅的发生风险;④保证管理过程的规范化、合理化、流程化不断改进,管理有计划、有目标,管理效率更高。另研究组的尿素氮下降率与清除率均高于对照组,表明FOCUS-PDCA管理的应用可更好地维持患者的透析效能,可能是该模式下患者的AVF功能维护更好,故而透析效果更好。
本研究的创新性在于将FOCUS-PDCA管理与远红外线照护结合应用于AVF术后管理中,是少有的将持续质量改进的管理思路应用于AVF功能维护的研究,同时从治疗与护理的角度出发改善MHD患者的AVF功能,取得了良好的管理成效,此为高效、创新的AVF术后综合管理模式的发展提供了有力参考。但本研究也存在一定的不足之处,一为单中心研究,样本数量偏少,结论的普适性还需扩大样本量后进一步验证。另外红外线照护并不适合所有人群,使用具有一定的局限性。三是管理过程较为繁琐,需在管理前全方位、多角度地归纳、分析、总结问题,管理过程中多次召开改进会议,不断地优化、调整,此对医护人员时间与精力的损耗较大;宣教、记录、培训、考核等环节的频次更密,要求更高,医护人员的时间与精力不足;对管理人员资质的要求较高,临床上合适的人员较少;故该过程在临床操作的难度偏大。
综上所述,将FOCUS-PDCA管理应用于MHD患者AVF功能的维护管理中,能有效维护患者的血管功能,降低内瘘并发症的发生率,维持患者的内瘘通畅率,值得临床推广应用。
