以中央前回中断为特征的局灶性皮质发育不良患者的影像学特点及手术治疗
2023-05-19李冬智郑重张建国张凯胡文瀚
李冬智,郑重,张建国,张凯,胡文瀚
局灶性皮质发育不良(focal cortical dysplasia, FCD)是癫痫外科术后标本的常见病理类型,在儿童癫痫患者中尤为常见[1-2]。既往有研究报道了FCD患者的神经影像学特点,其异常表现包括灰白质交界模糊、FLAIR信号增高、脑沟回形态异常、穿透征及皮质厚度增加等。其中灰白质交界模糊和FLAIR信号增高是Ⅱ型FCD常见的影像学表现,穿透征是ⅡB型FCD的特征性影像学表现[3-5]。约有12%的Ⅱ型FCD患者有脑沟回形态异常表现,主要为过深的脑沟和僵直的脑沟回等[4]。Mellerio等[6]的研究报道了一组表现为中央前回中断的Ⅱ型FCD患者,并根据其形态将这种特征性的脑沟回异常表现命名为“电源键征”。
表现为中央前回中断的FCD患者在诊断和治疗上均存在一定的困难。在诊断方面,因为中央前回中断并不是常见的脑沟回形态异常,既往相关报道极少,因此在阅片的过程中容易忽略;在治疗方面,FCD多表现为药物难治性癫痫,手术切除病灶是有效的治疗手段。但该类型病变位于中央前回,需要同时考虑术后癫痫发作的控制效果和对侧肢体运动功能的保护,因此对手术策略及技术提出了较高的要求。目前关于该类型FCD的报道较少,本文通过北京天坛-丰台癫痫中心近7年收集到的5例FCD患者的病例资料,总结其影像学特点及手术策略,希望有助于提高该病变的检出率,为该病手术治疗策略提供参考。
1 资料与方法
1.1 临床资料
本研究选取2015年1月至2021年12月期间于北京天坛-丰台癫痫中心行手术治疗病理或影像结果提示为FCD的5例患者,其影像学表现为中央前回中断,且属于药物难治性癫痫。收集患者的临床资料,包括病史、查体、头皮脑电图、头颅核磁共振(magnetic resonance image, MRI)、正电子发射型计算机断层显像(positron emission computed tomography, PET)、立体脑电图(stereoelectroencephalography, SEEG)、术中情况、病理及术后随访等。
1.2 研究方法
1.2.1 头皮脑电图
5例患者均进行了长程(>24 h)视频脑电图监测(日本光电32导联头皮脑电图仪),其中包含了清醒期及睡眠期的数据,并记录到3次以上的惯常癫痫发作[7]。
1.2.2 头颅MRI
MRI采用西门子Verio 3.0T扫描仪扫描,其序列参照国际抗癫痫联盟建议的HARNESS方案[8],包括3D T1的磁化快速梯度回波(magnetization-prepared rapid gradient echo, MPRAGE)序列,3 mm层厚T2轴位和冠位,以及3 mm层厚T2 FLAIR矢冠轴位。
1.2.3 头颅PET-CT
所有患者均采用Discovery ST PET-CT系统(300 mm FOV,矩阵 192×192,3.27 mm厚度)进行18FDG-PET 检查。患者在 PET-CT扫描前6 h内或扫描期间未出现癫痫发作事件。
1.2.4 SEEG
对于一期术前评估无法确定致痫区的患者,在征得患者及家属同意的前提下植入颅内电极进行SEEG记录(日本光电256导联脑电图仪)。与视频脑电图记录类似,SEEG同样需要记录清醒和睡眠的发作间期数据及3次以上的发作期数据。
1.2.5 手术策略
对于具有手术适应症的患者,手术方案采取个体化的原则,在充分分析患者术前评估的资料后,确定切除或毁损的位置及范围。切除术中,所有患者均应用了神经导航及脑表面三维重建技术以准确定位畸形脑沟[9],并应用了运动诱发电位监测以保护中央区运动皮质功能。
1.2.6 疗效评估及术后随访
5例FCD患者在术后3、6、12及24个月时返回本中心复查,复查内容包括头颅MRI及头皮脑电图,同时记录术后并发症、发作情况及用药详情等。评估患者术后的癫痫控制情况采用Engel分级量表:Engel Ⅰ级为癫痫发作消失(术后6个月内的发作不计算在内);Engel Ⅱ级为癫痫发作频率减少>75%;Engel Ⅲ级为癫痫发作频率减少>50%;Engel Ⅳ级为与治疗前比较无变化[10]。
2 结果
2.1 临床基本资料
共纳入5例FCD患者,其中男性4例、女性1例,年龄3~37岁,起病年龄为2~15岁。所有患者的发作频率较高,每天发作2~15次不等。致痫区位于左侧半球2例,位于右侧半球3例。5例FCD患者的基线资料详见表1。

表1 5例FCD患者临床基线资料比较
2.2 头皮脑电图
发作间期,所有FCD患者均记录到中央区节律性、周期样的痫样放电,其中4例为棘波,1例为慢波。部分患者中央区放电波及额区或顶区。在发作期,所有FCD患者都记录到中央区最先出现的节律改变,表现为背景节律消失,取而代之的是低波幅快节律放电。与发作间期放电类似,发作期放电同样是由中央区向额区或顶区传导。
2.3 头颅MRI
5例FCD患者的头颅MRI上均发现中央前回上存在一畸形脑沟,横断中央前回(图1,见封三)。除此之外,其中1例的头颅MRI异常发现还包括灰白质交界模糊,2例的头颅MRI有穿透征,且这些异常发现均位于畸形脑沟的沟底(图2,见封三)。
2.4 头颅PET-CT
将PET与3D T1序列数据融合后,发现所有FCD患者中央前回上的畸形脑沟均有程度不同的FDG代谢减低(图2,见封三)。
2.5 SEEG
5例FCD患者中有4例行深部电极植入术,术后行SEEG记录。SEEG数据提示致痫区为中央前回上的畸形脑沟,尤其以脑沟沟底部分皮质的致痫性最为强烈。在发作间期,该4例患者致痫区导联均记录到持续的、类周期样的痫样放电,期间夹杂了高频震荡;在发作期,均记录到发作前的低波幅快节律及直流电漂移活动。
2.6 手术情况
通过综合分析5例FCD患者的病史、影像学及电生理学数据,考虑致痫病变为Ⅱ型FCD的可能性较大。其中4例患者行以畸形脑沟为中心的切除术,切除的范围包括中央前回上畸形脑沟两岸及沟底的灰质;1例患者行颅内电极引导下的射频消融热凝术。为了保护患者的运动皮层功能,切除手术在运动诱发电位监测下进行。热凝术的毁损范围为畸形脑沟的沟底部分。
2.7 病理及随访
4例行切除性手术的FCD患者的病理结果均为Ⅱ型FCD(图3),其中ⅡA和ⅡB各2例。1例行热凝术的患者,其MRI的表现提示为FCD ⅡA。经过1~4年的随访,4例行切除性手术的FCD患者术后均未再出现癫痫发作,1例行热凝术的患者发作频率和程度均有减轻,为Engel Ⅲ级。其中行切除手术的2例成年患者,存在对侧上肢精细活动差的并发症,其余患者未诉手术相关并发症。
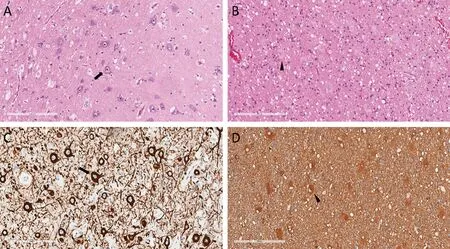
注:A和C分别为 HE染色和SMI32免疫组化染色下的异形神经元(箭头所指);B和D分别为HE染色和GFAP免疫组化染色下的气球细胞(三角尖所指)。
3 讨论
本研究结果表明,中央前回的中断可能是中央区Ⅱ型FCD的一种表现形式,FCD病变位于横断中央前回的畸形脑沟内,通过局限性切除该脑沟的灰质可获得较好的术后疗效。
值得注意的是,本研究中有2例患者的异常MRI表现只有中央前回的中断,并无其它MRI异常表现,如果忽略了这个畸形脑沟,很有可能会判断为MRI阴性,从而难以准确定位致痫区[11]。因此,如果患者的症状学和头皮脑电图高度提示致痫区位于中央区,MRI阅片时需要仔细查看是否存在畸形脑沟横断中央前回。既往的研究表明,灰白质交界模糊、FLAIR信号增高及穿透征是FCD患者常见的MRI异常表现[3-4]。本研究中的病例存在灰白质交界模糊和穿透征这两种异常,但未发现FLAIR信号增高,这可能与纳入的病例数较少有关。
有研究表明,PET在FCD患者的致痫灶的定位中发挥了重要的作用,特别是将PET与MRI融合后,大幅度提高了FCD的检出率[11-13]。本研究5例患者的致痫区均有低代谢的表现,且低代谢的范围与畸形脑沟的范围基本吻合。因此,对于该类型的FCD患者,PET同样能为定位致痫区提供功能影像学证据。
目前关于探讨Ⅱ型FCD患者手术切除方案的文献较少,尤其是当FCD病变位于中央区时,如何保证癫痫发作控制的疗效和运动皮层功能的保护是需要面对的难题。既往研究表明Ⅱ型FCD患者的MRI异常表现集中在脑沟沟底部分[4],而且SEEG的数据也表明癫痫发作也起始于沟底[14]。因此,本研究提出了以脑沟为中心的Ⅱ型FCD患者的手术切除方案,并取得了良好的疗效(术后无发作率为90%)[15]。对于本研究中4例接受切除性手术的患者,同样采用以脑沟为中心的切除方案。为了避免损伤患者的运动功能,切除的范围仅局限于畸形脑沟的两岸灰质与沟底灰质。该4例患者术后均无癫痫发作,但有2例成年患者出现了轻度的上肢远端运动功能障碍。如何提供更安全并有效的治疗方式成为医生们亟待解决的问题[16-18]。MRI引导下的激光间质热疗术的出现提供了新的思路,该术式具有微创、精准及安全的特点,有可能在未来成为治疗功能区FCD患者的有效选择[19-20]。
