皮层造瘘显微术与脑沟间入路显微术治疗自发性基底节区脑出血的疗效比较
2020-09-17王麒麟
王麒麟
(河南省太康县人民医院 神经外科, 河南 周口461400)
脑出血属于神经内科常见疾病, 致残率、 致死率较高, 其发病原因多与脑血管病变有关, 且出血部位多发生于基底节区, 治疗难度较大[1-2]。 手术是临床治疗自发性基底节区脑出血的常用方式, 可有效清除血肿, 降低颅内压, 挽救患者的生命[3]。 其中皮层造瘘显微术与脑沟间入路显微术在治疗自发性基底节区脑出血方面均取得了一定的效果, 但临床对比两者疗效的相关报道较少。 鉴于此, 本研究旨在比较皮层造瘘显微术与脑沟间入路显微术治疗自发性基底节区脑出血患者的临床效果, 以期为该病的临床治疗提供更多参考依据, 现报道如下。
1 资料与方法
1.1 一般资料选取2016 年1 月至2019 年1 月我院收治的100 例自发性基底节区脑出血患者, 根据手术方式不同分为A组 (44 例) 与B 组 (56 例)。 纳入标准: ①经颅脑CT 检查确诊; ②首次发作; ③发病至手术时间<24 h。 排除标准: ①颅脑外伤导致出血; ②凝血功能障碍; ③伴有全身性感染; ④重要器官器质性病变。 A 组男26 例, 女18 例; 年龄35~65 岁,平均年龄 (46.23 ± 5.48) 岁; 合并症: 高血压18 例, 糖尿病6 例。 B 组男31 例, 女25 例; 年龄34~66 岁, 平均年龄(46.46 ± 5.74) 岁; 合并症: 糖尿病7 例, 高血压21 例。 两组的一般资料比较无统计学差异 (P>0.05), 具有可比性。
1.2 方法两组患者均实施气管插管全麻, 对患者血肿位置、中央沟、 外侧裂进行标识, 在耳廓上方至结节附近作直切口,并根据患者血肿位置调整, 撑开软组织, 显露颅骨, 颞侧钻孔, 掀出2.5 cm × 3.0 cm 骨瓣, 剪开硬脑膜, 静脉滴注20%甘露醇125 mL, 以额颞侧为基底将硬脑膜C 形剪开。 A 组采用皮层造瘘显微术: CT 定位从距血肿最近皮层造瘘, 进入血肿腔,清除血肿。 B 组采用脑沟间入路显微术: 自颞横回之间脑沟与外侧裂远端上支缘上回锐性分离蛛网膜2 cm, 如在分离时脑压较高, 部分解剖, 从上脑沟侧缘上回皮层对血肿腔穿刺, 将部分血肿抽出后, 锐性分离脑沟蛛网膜, 在脑沟底部皮层近血肿腔附近, 切开无血管区皮层长约1~1.5 cm, 进入血肿腔, 尽可能将血肿清除。 将硬脑膜剪开后所有操作均在显微镜下进行, 轻柔吸引配合生理盐水将血肿清除, 双极电凝止血, 无活动性出血后, 对硬膜进行严密缝合, 术毕, 放置引流管, 复位骨瓣, 连接片固定。
1.3 评价指标①术前、 术后1 周, 采用格拉斯哥昏迷评分量表 (GCS)[4]评估两组的昏迷程度, 总分3~15 分, 分数越高, 昏迷程度越轻。 ②比较两组的术后并发症发生情况, 包括肺部感染、 再出血、 脑水肿、 脑梗死、 消化道出血等。 ③术后随访1 年, 采用格拉斯哥预后分级 (GOS)[5]评估两组的预后情况: Ⅰ级: 死亡; Ⅱ级: 植物生存, 长期昏迷, 呈去皮质和去脑强直状态; Ⅲ级: 重残, 需要他人照顾; Ⅳ级: 中残,生活能自理; Ⅴ级: 恢复良好, 能重返工作、 学习。
1.4 统计学方法采用SPSS 22.0 统计软件处理数据, 计量资料行t 检验, 计数资料行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 昏迷程度术前, 两组的GCS 评分比较均无统计学差异(P>0.05); 术后, 两组的GCS 评分均低于术前 (P<0.05), 但两组的GCS 评分比较无统计学差异 (P>0.05)。 见表1。
表1 两组的GCS 评分比较 (±s, 分)

表1 两组的GCS 评分比较 (±s, 分)
注: 与同期B 组比较, *P >0.05; 与该组术前比较, #P <0.05。
组别 n 术前 术后A 组 44 6.39±1.27* 10.01±1.68*#B 组 56 6.33±1.31 10.28±1.81#
2.2 术后并发症B 组的术后并发症发生率为8.93%, 与A 组的18.18%比较差异无统计学意义 (P>0.05)。 见表2。
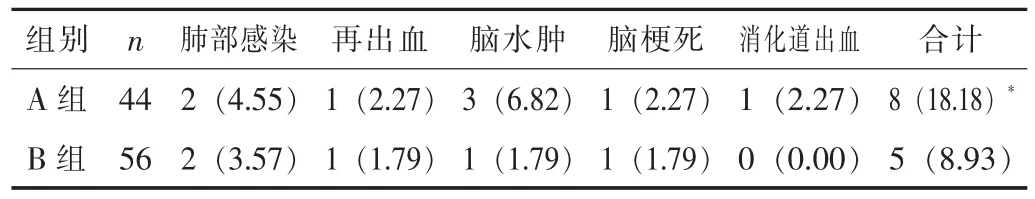
表2 两组的术后并发症发生情况比较 [n (%)]
2.3 预后情况B 组的GOS 评分分级明显优于A 组 (P<0.05)。见表3。

表3 两组的GOS 评分分级比较 [n (%)]
3 讨论
基底节区是脑出血常发区域, 患者颅内内囊受压或受损,直接引发失语、 对侧肢体偏瘫等功能障碍, 对患者的生活质量及生命安全威胁极大[6]。 目前, 临床常采用手术治疗基底节区脑出血患者, 但手术操作多伴有创伤, 且不同术式对脑组织损伤及脑保护的效果不同, 预后不一[7]。 本研究结果显示, 两组的术后GCS 评分低于术前, 但两组的术后GCS 评分、 并发症发生率比较无明显差异; B 组的GOS 分级优于A 组, 表明皮层造瘘显微术与脑沟间入路显微术均可有效改善自发性基底节区脑出血患者的昏迷状态, 且脑沟间入路显微术更利于改善患者预后。 分析原因在于: 皮层造瘘显微术手术方法较为简单, 造瘘口可根据术中需要适当扩大、 充分暴露, 无需过分牵拉及分离重要血管, 最大程度减少对脑皮层的损伤。 但该术式需解剖、 分离大脑中动脉血管及其分支, 显露空间因周围重要血管受限, 而一旦大脑中动脉或其分支受损, 可导致大面积脑梗死, 不利于患者预后, 要求术者有较好的操作经验[8]。 脑沟间入路显微术充分利用脑沟间的自然通道进行操作, 分离解剖脑沟, 脑沟内皮层入路进入血肿腔、 基底节区, 减少正常脑组织及皮质损伤, 保护重要血管及功能区域, 并更好地控制责任血管[9]。 脑沟间入路显微术经过脑沟和脑裂到达病灶, 可减少皮质造瘘损伤神经纤维及脑细胞, 有效保护脑部功能, 并不受血肿位置影响, 任何部位的血肿均可找到合适脑沟进行分离、 清除, 且切开的是脑沟底部皮质 (功能空白区), 可有效保留患者的神经功能, 保护大脑皮层功能, 利于改善患者预后。
综上所述, 皮层造瘘显微术与脑沟间入路显微术均可有效改善自发性基底节区脑出血患者昏迷状态, 但脑沟间入路显微术治疗患者预后情况更好。
